Бронхопневмония у взрослых без температуры

Автор Evgeny Kirsanov На чтение 5 мин. Просмотров 4.9k. Опубликовано 10.01.2016
Под термином бронхопневмония или очаговая пневмония подразумевают воспаление паренхимы легкого с одновременным вовлечением в патологический процесс бронхов и бронхиол.
[содержание]
Важно понимать, что бронхопневмония у взрослых считается довольно распространенным заболеванием, возникающим как самостоятельно, так и на фоне других заболеваний. Необходимо знать, что по МКБ-10 код болезни J18.0. Такая патология вкратце классифицируется следующим образом:
- односторонняя или двусторонняя;
- левосторонняя или правосторонняя.
Причины
Следует отметить то, что бронхопневмония может возникать вследствие воздействия микроорганизмов различных классов (бактерии, вирусы и грибки).
Наиболее часто возбудителей этого патологического состояния несколько, но основными все-таки считаются пневмококки, стрептококки и стафилококки.
Патогенез
 Симптомы бронхопневмонии у взрослых
Симптомы бронхопневмонии у взрослых
Развитие этого патологического состояния возникает вследствие первоначального воспаления слизистой оболочки бронхов с постепенным переходом на паренхиму легкого, причем такой процесс может длиться несколько часов или несколько дней.
Вследствие воспаления в бронхах и бронхиолах возникает отек слизистой оболочки с образованием чрезмерного количества жидкости (секрет), последняя по закону гравитации опускается только вниз, тем самым вызывая закупорку просвета.
[youtube]rnAeVclg7y8[/youtube]
Вследствие этого процесса у больных возникает кашель, так как последний является рефлексом, направленным на отделение этого секрета наружу. Вследствие указанных выше процессов возникает перифокальное воспаление ткани легкого.
Клиника
Наиболее часто симптомы бронхопневмонии у взрослых развиваются на фоне ОРЗ или острого бронхита. Первым симптомом будет резкое повышение температуры до 39 градусов и возникновение сильных болей во время кашля. Последний становится навязчивым и возникает даже в состоянии покоя. Часто боли в грудной клетке беспокоят во время сна, то есть долгого лежания в одном положении.
Необходимо понимать, что воспалительный процесс в легких приводит к появлению одышки, жесткого дыхания и хрипов во всех отделах. Характерным симптомом для бронхопневмонии будет появление крепитации, что объясняется накоплением экссудата в альвеолах. Больные, страдающие очаговой пневмонией, астеничны вследствие истощения организма и чрезмерной активности микроорганизмов.
Осложнения бронхопневмонии
Среди множества осложнений бронхопневмонии можно выделить следующие:
- Плеврит;
- Дыхательная недостаточность;
- Сепсис;
- Фиброз;
- Отек легких.
Диагностика
 Обследование при болезни
Обследование при болезни
Диагностика бронхопневмонии состоит в применении клинического, лабораторного и инструментального методов обследования. Среди лабораторных методов диагностики наиболее важными считаются общий анализ и биохимия крови, а также ее бактериальный посев.
В общем анализе крови наблюдается значительный сдвиг лейкоцитарной группы клеток влево, что является прямым показателем системной воспалительной реакции организма, а также повышение скорости оседания эритроцитов, связанное с синтезом большого количества гистамина, активатора воспаления.
Биохимические анализы крови при бронхопневмонии показывают повышенный уровень мочевины, которая является конечным продуктом распада белка, а также незначительный скачок вверх креатинина. При интенсивном остром воспалительном процессе в легких, особенно справа, может возникать реактивное воспаление печени. Последнее проявляется повышением трансаминаз (АЛТ, АСТ).
Следует отметить то, что для адекватного забора крови на бактериальный посев последний должен совершаться на высоте лихорадки, так как только в этот период имеет место наибольшая активность микроорганизмов — возбудителей бронхопневмонии.
Рентгенологический метод исследования этого патологического состояния является одним из самых важных и доступных. На снимках видно затемнение участков воспаленного легкого, иногда визуализируются мелкие ателектазы (участки паренхимы без воздуха), которые возникают вследствие закупорки бронхиол слизью или экссудатом.
Дополнительным лучевым методом исследования бронхопневмонии является МСКТ, которая позволяет выявить все участки спадения и воспаления легкого. Данный метод является одним из самых точных.
При возникновении тяжелой бронхопневмонии в последнее время используют лечебно-диагностическую процедуру – видеобронхоскопию. Этот метод позволяет не только выявить участки закупорки бронхиол, вызывающей ателектаз, но и в тот же момент провести санацию, откачав слизь или экссудат.
Лечение
Своевременное лечение бронхопневмонии у взрослых считается важной задачей, направленной на снижение воспалительного процесса и предотвращение или лечение возникших осложнений. Для этих целей используются антибиотикотерапия, стимуляция защитных сил организма, бронхоальвеолярный лаваж и снижение интоксикации.
 Пастельный режим при болезни
Пастельный режим при болезни
Антибиотикотерапия является наиболее важным этапом в лечении этого патологического процесса. Для этих целей используется комбинация лекарств, а именно препараты широкого спектра действия («Цефтриаксон», «Цефазолин», «Левофлоксацин», «Норфлоксацин») и антибиотики, направленные на ликвидацию конкретного возбудителя, обнаруженного во время бактериального исследования.
Эффективность лечения антибактериальными препаратами определяется следующими показателями:
- Улучшение общего состояния;
- Снижение температуры тела до нормальных показателей;
- Снижение явлений интоксикации.
Антибиотикотерапия должна проводиться не менее 5 суток, а иногда и больше, так как может возникнуть адаптация микробов к этим препаратам.
[youtube]qu8OR-xLROM[/youtube]
Стимуляция защитных сил организма и увеличение реактивности организма достигается путем применения витаминов различных групп, проведения физиотерапевтических процедур, регуляции положения в постели во время сна. Необходима бронхоскопия с применением лекарственных препаратов группы бронходилятаторов («Эуфиллин», «Эфедрин»). Интоксикация снижается благодаря внутривенному вливанию солевых растворов и обильному питью. Объем необходимой жидкости определяется исходя из веса больного.
Прогноз
При правильном и своевременном лечении прогноз благоприятный, в противном случае больному с острой бронхопневмонией грозит развитие осложнений, угрожающих его жизни (отек легких, острая дыхательная недостаточность и прочее).
Источник
Воспалительные процессы, локализующиеся в верхних дыхательных путях, могут быстро распространиться на альвеолярные ткани при отсутствии лечения. Клиническая картина может не измениться, а о прогрессировании патологии станет известно только после аускультативного и рентгенологического исследования, при этом история болезни не будет указывать на какие-либо воспалительные процессы.
Острая бронхопневмония гораздо чаще поражает детей, чем взрослых. Это обусловлено неполноценностью и несовершенством защитной системы маленьких пациентов. У взрослых данное заболевание чаще всего возникает в виде осложнения аспирации веществ раздражающего характера в ткани легких. При проникновении жидкости происходит травмирование альвеол, развивается воспаление, к которому присоединяется вторичная грибковая, вирусная или бактериальная инфекция.
Бронхопневмония имеет несколько этиологических причин развития. Главным провокатором заболевания является микрофлора, повреждающая стенки слизистых оболочек альвеолярной ткани и бронхиального дерева.
Как правило, воспаление провоцируют такие возбудители, как вирус гриппа, грибок рода кандида, микоплазма, клебсиелла пневмония, пневмококк, стрептококк и золотистый стафилококк.
У детей к перечисленным микроорганизмам можно причислить энтеровирусы и эширихии.
Важную роль в развитии болезни играет стойкость защитной системы организма. Ослабленная иммунная система не обеспечивает фильтрацию воздуха, поступающего из носовой полости. Барьерной защитой являются и миндалины, которые захватывают и обезвреживают патогенную флору (помимо пневмококка).
Поэтому при высокой иммунной защите и отсутствии хронического тонзиллита бронхопневмонии, как правило, не возникают.
- Активное и пассивное курение;
- Распространение воспалительного процесса из хронических очагов инфекции в гортани, во рту или же их осложнение, например, при хроническом бронхите, ларингите, фарингите, тонзиллите;
- Работа во вредных производственных условиях, к примеру, в горячем цеху, на мукомольном предприятии, в химической промышленности и т. п.;
- Проживание в районе с высокой загрязненностью воздуха выхлопными газами и тяжелыми металлами;
- Аспирация соляной кислоты при рефлюкс эзофагите.
Практические в 90% случаев заболевания определяется интрабронхиальная форма прогрессирования инфицирования альвеолярной ткани и бронхиального дерева.
В данном случае бактерии и вирусы попадают в органы нисходящим путем, в результате возникает катаральная форма бронхопневмонии. Чаще такое происходит после гриппа, ОРВИ, лакунарной ангины. Перибронхиальные формы патологии развиваются на фоне острого бронхита, бронхиолита и острого воспаления легких.
Но таковые встречаются исключительно в детском возрасте. Всего 1% случаев бронхопневмонии развивается на фоне сепсиса и суперинфекции, при этом болеют чаще новорожденные дети.
Патология может протекать в двух фазах, которые различают по клинической картине. К примеру, при остром воспалении симптомы прогрессируют стремительно, наблюдаются признаки дыхательной недостаточности. При хронической форме заболевания последние выражены довольно слабо, больному докучает лишь приступообразный кашель.
Острая бронхопневмония сопровождается ухудшением состояния человека на фоне тонзиллита, бронхита или ОРВИ.
Наблюдаются следующие симптомы:
- Резко поднимается температура тела до 39-40°C;
- Озноб, мышечные боли в спине и ногах;
- Сухой кашель, возникающий приступами. Мокроты выделяются в маленьком количестве. В последних присутствует зеленый или желтый гной;
- Болезненность за грудиной, усиливающаяся при резком или глубоком вдохе.
Остальные признаки заболевания у взрослого определить под силу только врачу, к примеру, при прослушивании он различает влажные и сухие хрипы, сосредоточенные в зонах, прилегающих к бронхиолам. При этом сердечный ритм и дыхание учащается, а давление падает.
Кожа становится бледной, а пот – липким. При смене положения тела с горизонтального на вертикальное могут наблюдаться головокружения, обусловленные недостаточностью снабжения кислородом головного мозга.
Отличительная особенность бронхопневмонии заключается в том, что после приступа кашля и отхождении мокрот исчезают и влажные хрипы, но сохраняется жесткое дыхание.
Проявления заболевания хорошо видны при рентгеноскопии: бронхиальные пути расширены, видны отдельные очаги воспаления. В общем анализе крови повышена СОЭ, увеличено количество лейкоцитов со сдвигом в сторону нейрофильного лейкоцитоза.
Данная форма самая распространенная. Ее течение, как правило, кратковременное и заканчивается благоприятно. При адекватном лечении симптомы проходят спустя 10-14 дней, но сухой остаточный кашель сохраняется примерно на 3 недели.
Если защитные силы организма снижены или лечение отсутствует, развивается распространенная форма воспалительного процесса. Двухсторонняя бронхопневмония протекает довольно тяжело и сопровождается выраженной дыхательной недостаточностью. Довольно часто такое заболевание диагностируется у недоношенный и слабых детей при заражении пневмококком. Заболевание начинается как банальное ОРВИ, но довольно быстро прогрессирует, возникает дыхательная недостаточность и сухой кашель с одышкой.
Гнойная бронхопневмония развивается чаще всего как осложнение обычной пневмонии или на фоне
воздействия микоплазмы. Эта форма чаще встречается у взрослых пациентов и протекает с выраженными симптомами интоксикации и дыхательной недостаточности. В данном случае требуется госпитализация в условия стационара.
Как двусторонняя бронхопневмония, так и очаговая у взрослого может быть катаральной и гнойной. Отличительный признак второй от первой – при гнойном поражении гной начинает выделяться с первых дней заболевания. При катаральном поражении самым явным симптомам является сухой непродуктивный кашель.
Левосторонняя и правосторонняя бронхопневмония диагностируется в зависимости от очага воспаления. Стоит отметить, что левостороннее поражение протекает более тяжело, в воспалительный процесс может вовлекаться сердечная мышца, что приводит к миокардиту и эндокардиту.
Чтобы выявить, какая именно микрофлора спровоцировала воспаление, на этапе диагностики проводят забор мокроты для определения возбудителя и его чувствительности к антибиотикам. Чем быстрее сдать анализ, тем скорее будет назначено лечение и тем эффективнее оно будет. Если причиной воспаления стали вирусы, лечение основывается на противовирусных препаратах.
При появлении гнойных мокрот требуется применение антибиотиков и антимикробных средств. Дети в основном проходят терапию в стационаре, так как они попадают в группу риска по развитию дыхательной недостаточности. Лечение взрослых возможно и в домашних условиях, но не всегда.
В комплекс терапии входят следующие мероприятия: назначение постельного режима, исключение нагрузок на систему дыхания; увлажнение воздуха в помещении, где пребывает больной; обильное питье для восполнения потери жидкости и для ускорения выведения токсинов; диета, предполагающая введение в рацион продуктов, богатых растительным и животным белком.
- Антимикробные, сульфаниламидные, антибактериальные средства. Довольно часто назначают следующую схему: внутримышечно гентамицин, пероральный прием бисептола с ампициллином;
- Муколитики назначают при сухом кашле (пр. бромгексин, бронхолитин, лазолван, АЦЦ);
- Противокашлевые применяют на этапе выздоровления, когда гнойные мокроты уже отсутствуют. Детям чаще всего назначают «Синекод»;
- Симптоматически – нестероидные противовоспалительные (снизить температуру), парацетамол, эуфиллин, витамин С;
- Процедуры физиотерапии назначают во время восстановления.
Детям также назначают антигистаминные средства, но также они могут применяться и у взрослых. Таковые позволяют устранить отечность трахеи и бронхиального дерева. Если температуры нет, применяются горчичники, ставят медицинские банки, делают массаж грудной клетки.
Крепкого вам здоровья и хорошего самочувствия!
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
Источник
Пневмония – это опасная болезнь, при которой воспаляется легочная ткань. Чаще всего ее удается диагностировать на ранней стадии развития, так как симптомы игнорировать просто невозможно. Однако из каждого правила есть исключения. Иногда болезнь развивается в скрытой форме, при этом у человека отсутствует кашель и не повышается температура тела. Это одна из наиболее опасных разновидностей пневмонии, поэтому каждый человек должен знать, как именно она проявляется.
Причины
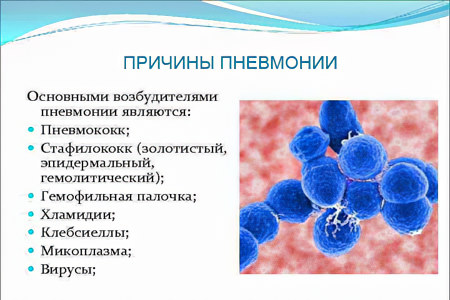
Если у человека развивается скрытая пневмония, то у него наверняка есть проблемы с иммунной системой. Чем слабее собственная защита организма, тем выше вероятность того, что он не даст адекватную реакцию на болезнь. Способствуют ослаблению иммунитета стрессы, гормональный дисбаланс, хронические заболевания. Все эти факторы истощают иммунитет, из-за чего он не реагирует на проникновение патогенной флоры в легкие.
Продолжительная, но неправильная терапия воспаления легких может привести к «мнимому выздоровлению». Симптомы становятся менее заметными, могут полностью пропасть, но пневмония продолжит свое развитие.
Крайне опасно принимать антибиотики без назначения врача. Они приводят к мутации микробов, которые становятся к ним резистентными, приобретают способность выживать и размножаться даже в условиях проведения терапии. При этом симптомы болезни становятся менее выраженными, температура сохраняется в пределах нормы, кашель отсутствует.
Более того, большинство людей преклонного возраста страдают от хронических заболеваний. В их организме всегда присутствуют очаги инфекции. Иммунная система привыкает к тому, что ей все время приходится противостоять патогенной флоре, из-за чего реагирует плохо. Поэтому при пневмонии больной может ощущать недомогание, но его температура тела будет оставаться в норме.
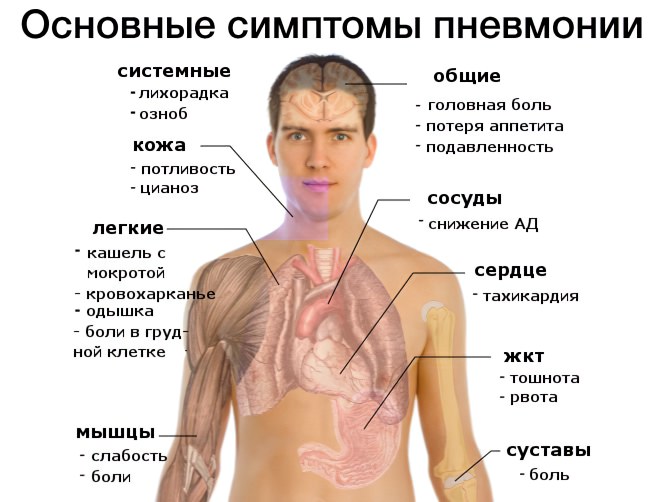
Симптомы у взрослых
Даже если температура тела невысокая, взрослый человек может понять, что с его организмом что-то происходит. Внезапное недомогание нельзя списывать на переутомление, так как оно не проходит даже утром, после сна. Ухудшение общего самочувствия – это повод посетить врача. Своевременное лечение является гарантией того, что пневмония не станет причиной серьезных осложнений.
Главный симптом воспаления легких – это влажный кашель, с отделением мокроты. С его помощью они очищаются от скопления слизи и микробов. В зависимости от тяжести течения болезни, она может быть зеленой, желтой или коричневой. Кашель особенно интенсивен утром, так как за ночь в легких скапливается много слизи.
При пневмонии сложно сделать глубокий вдох. Из-за этого организм переходит на поверхностное, но более частое дыхание.
Кожа становится бледной. На щеках появляется нездоровый румянец. Усиливается потоотделение, особенно в ночные часы. Из-за потери жидкости и солей человек все время хочет пить.
Еще один признак пневмонии без температуры – это боль. Она может быть сосредоточена в височной и затылочной области. Практически все пациенты предъявляют жалобы на боль в грудной клетке.
При подозрении на пневмонию нужно обратить внимание на движение груди. Оно может быть неравномерным. С той стороны, с которой локализуется очаг воспаления, грудная клетка будет как бы «отставать», а иногда может вовсе оставаться неподвижной.
При пневмонии в легочной ткани размножаются микробы. Они делятся, питаются, погибают. Продукты их жизнедеятельности попадают в системный кровоток, что приводит к общей интоксикации организма. Она проявляется в повышенной утомляемости и слабости. Будут болеть мышцы и суставы.
Еще два явных симптома, указывающих на поражение дыхательной системы – это тахикардия и одышка. Причем сердечный ритм будет учащен даже в состоянии покоя.
Симптомы у детей

Диагностика пневмонии без температуры у детей осложнена тем, что ребенок не может самостоятельно понять, что происходит с его организмом. Поэтому на страже детского здоровья должны находиться родители.
Симптомы, на которые следует обращать внимание:
Снижение привычной активности.
Усиление сонливости, необъяснимая вялость.
Хуже начинает учиться.
Отказ от подвижных игр.
Усиление жажды, снижение аппетита.
Усталость.
Родителям, подозревающим у ребенка пневмонию, нужно обратить внимание на частоту дыхания во время сна, прислушаться, нет ли хрипов или свиста.
Симптомы у лежачих больных
Лежачие пациенты входят в группу повышенного риска, так как их иммунитет снижен, а также затруднено отхождение мокроты. Очень часто именно у таких больных развивается скрытая форма заболевания, при которой отсутствует не только гипертермия, но и кашель.
Нарушения в работе легких, застой мокроты, ограничение подвижности, стаз крови в сосудах – все это благодатная почва для размножения микробной флоры.
Чтобы вовремя выявить болезнь, нужно обращать внимание на следующие симптомы:
Появление необычного румянца на щеках.
Усиление потливости, которая приводит к необходимости более частой смены одежды.
Отказ от еды, но усиленная потребность в жидкости.
Безразличие к окружающему миру.
При обнаружении подобных симптомов, необходимо сообщить об этом доктору.
Диагностика
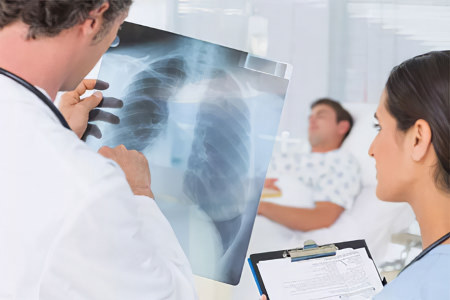
При подозрении на скрытую пневмонию, следует пройти комплексную диагностику. Выявить болезнь можно с помощью изучения газового состава крови, анализа промывных вод с бронхов, либо исследования слизи, полученной при проведении бронхоскопии.
Анализы, которые широко распространены, но не позволяют выставить верный диагноз:
Сдача крови на подсчет численности лейкоцитов. Анализ неинформативен из-за сниженного иммунного статуса.
Анализ мокроты. Откашлять ее больной просто не в состоянии.
Рентген легких. Очаг воспаления при проведении исследования просто не просматривается.
Бронхоскопия – это один из приоритетных методов обследования, позволяющий выявить пневмонию без температуры. Пациента усаживают на стул с прямой спиной. Дыхательные пути должны быть максимально расслаблены. Через рот или через нос ему вводится аппарат, оснащенный камерой и источником света. С его помощью врач осматривает состояние органов дыхания изнутри, а также осуществляет забор материала для дальнейшего изучения. Проводится процедура под местным обезболиванием.
Лечение

Препараты подбирают исходя из причины, вызвавшей воспаление.
Если в мокроте была выявлена бактериальная флора, то необходим прием антибиотиков. Первоочередной группой препаратов становятся пенициллины – Аминопенициллин, Бензилпенициллин.
Если спустя 2 суток улучшения не наблюдается, то антибиотик нужно менять. Пациенту назначают Цефотаксим, Цефтриаксон или другие препараты из группы цефалоспоринов. Как вариант, возможно назначение макролидов.
Антибиотики принимают в течение 3 дней. Если положительная динамика отсутствует, то прибегают к комбинации из нескольких лекарственных препаратов.
Вирусная пневмония антибиотиками не лечится. Пациенту назначают противовирусные средства (Осельтамивир), интерфероны (Бронхомунал) и другие препараты. Однако они эффективны только на ранней стадии развития болезни. Если время упущено, без антибиотиков не обойтись.
Иногда воспаление легких – это следствие размножения грибковой флоры. Поэтому пациенту назначают фунгициды, например, Дифлюкан или Флуконазол. При пневмонии вызванной паразитами, необходимы противопаразитарные препараты (Пирантел, Альбендазол).
Если у больного нет температуры, но наблюдается кашель, то требуется прием отхаркивающих средств, среди которых Лазолван и Бромгексин. Для устранения одышки используют Сальбутамол или Фенотерол.
При тяжёлом течении болезни подключают иммуномодуляторы, например, Продигиозан или Тималин.
Нормализация состояния указывает на то, что болезнь отступает. В этот период можно подключать народные средства. Они приближают выздоровление, стимулируют иммунитет, подавляют воспаление.
Вылечить пневмонию народными средствами нельзя. Их допустимо использовать только в восстановительный период в качестве вспомогательной терапии.
Профилактика
Бессимптомная пневмония опасна. Она указывает на то, что иммунитет настолько слаб, что у него нет сил бороться с инфекцией. Отсутствие кашля ухудшает прогноз. В скопившейся мокроте начинают размножаться микробы, развивается вторичная инфекция, повышающая вероятность летального исхода.
Риск развития бессимптомной пневмонии возрастает у лиц, склонных к злоупотреблению спиртными напитками, а также у курильщиков.
Поэтому при появлении необычных симптомов не следует медлить с обращением к специалисту. Недопустимо самостоятельно назначать себе антибиотики, либо принимать препараты, подавляющие кашель. Это приведет либо к хронитизации пневмонии, либо к развитию тяжелых осложнений.
С профилактической целью каждый взрослый человек должен хотя бы 1 раз в год посещать терапевта.
Здоровье ротовой полости является одной из мер профилактики пневмонии. Кариозные зубы – это источник хронической инфекции. Со слюной патогенная флора может попасть в органы дыхания, после чего с током крови разнестись по всему организму.
Пожилые люди должны относиться к своему здоровью с особым вниманием. Им нужно как можно чаще бывать на свежем воздухе, совершать пешие прогулки, заниматься дыхательной гимнастикой. Это позволит не допустить застоя слизи в легких.
За лежачими пациентами нужно обеспечить полноценный уход. Больной должен время от времени находиться в сидячем положении. Комнату нужно регулярно проветривать.
Видео: как предотвратить пневмонию? Школа здоровья.
Источник
