Если грудной ребенок заболел и у него температура
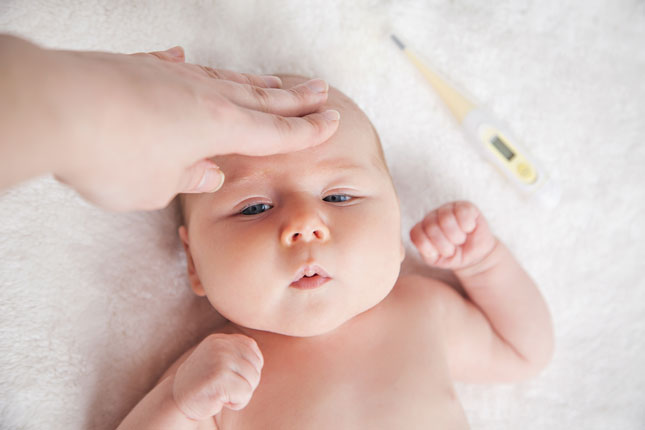
Повышение температуры тела у ребенка грудного возраста всегда вызывает тревогу у родителей. Температура тела у маленьких детей может повышаться при различных состояниях и заболеваниях. Снижение температуры не устраняет причину заболевания, а лишь временно улучшает состояние больного ребенка.
Важно помнить, что у малыша повышение температуры является защитной реакцией организма, которая мобилизует иммунную систему на борьбу с бактериями и вирусами. При температуре увеличивается скорость биохимических реакций, быстрее образуются защитные антитела, тем самым создаются все условия для успешной борьбы с возбудителями инфекции. Также при лихорадке в организме вырабатываются интерфероны, вещества, которые создают благоприятные условия для гибели вирусов. Интерфероны ставят на клетку своеобразный биологический замок, мешая возбудителю инфекции проникнуть в клетку, призывают на помощь клетки иммунной системы — макрофаги, убивающие вредные микроорганизмы. Повышение температуры при неинфекционных заболеваниях и состояниях играет роль своеобразного сигнала тревоги, который свидетельствует о нарушениях в работе организма. Поэтому родителям следует избегать бесконтрольного применения жаропонижающих средств и придерживаться правильной тактики оказания первой помощи малышу при лихорадке.
Какую температуру следует считать нормальной для грудничка?
Температура тела здорового ребенка до года в течение суток может меняться от 36,0 до 37,40С. В вечернее время она может быть немного выше, чем утром в связи с физиологическими изменениями уровня обмена веществ в организме. К концу первого года жизни температура у малыша устанавливается 36-370 С.
При перегревании (в летнюю жару, в душном помещении, или ношение одежды не по погоде), беспокойстве, крике кратковременно в течение 15-30 минут температура может повыситься до 37 – 370С такую температуру тоже можно считать нормальной при отсутствии других симптомов. В этом случае, сначала нужно устранить причину вызвавшую подъем температуры, подождать 20 – 30 минут, а затем повторно измерить температуру, если она нормализовалась, и других симптомов у ребенка нет, самочувствие хорошее, тогда в осмотре врача нет необходимости.
При любом повышении температуры выше или равному 380 у грудного ребенка необходим осмотр педиатра. Если температура поднялась до 390С и не снижается при помощи жаропонижающих средств, необходимо вызвать скорую помощь.
При повышенной температуре ребенок плаксив, беспокоен, отказывается от еды, сердцебиение и дыхание учащаются. На пике высокой температуры (380С и выше) возможна рвота. Кожа ребенка, как правило, розового цвета, влажная и теплая на ощупь. Но в некоторых ситуациях, несмотря на лихорадку стопы и ладони остаются холодными, кожа при этом бледная, это связано с нарушениями кровообращения. При лихорадке нарушается равновесие между теплообразованием и теплоотдачей тела, вследствие чего происходит расстройство деятельности нервной системы, а результатом этого расстройства являются нарушения в кровообращении, дыхании и обмене веществ. Процесс подъема температуры у некоторых детей сопровождается ознобом. Иногда на фоне высокой температуры возможно стул может стать более мягкой консистенции, это происходит в связи с функциональными изменениями кишечника и изменениями тонуса нервной системы. Водянистый стул с примесью слизи и зелени – это уже признак кишечной инфекции. У детей до 5 летнего возраста в связи с незрелостью нервной системы на фоне лихорадки (как правило, при температуре выше 390С) возможно появление судорог, которые проявляются потерей сознания и судорожным подергиванием ручек и ножек (так называемые фебрильные судороги).
Как правильно измерять температуру у грудничка?
Малышам можно измерять температуру в следующих местах: в подмышечной впадине, в прямой кишке, в полости рта, в паховой складке, в локтевом сгибе, на лбу, в ухе. Предпочтительно измерять температуру в подмышечной впадине, этот способ измерения считается наиболее достоверным и удобным. При этом следует помнить о некоторых особенностях измерения температуры у детей. В разных частях тела температура неодинакова, например, температура в подмышечной впадине считается нормальной до 37,40С, а ушная или ректальная (в прямой кишке) – до 38,00С. Измерять температуру ребенку нужно в состоянии покоя, он не должен в это время есть, пить или плакать — любое действие, требующее от малыша малейших физических затрат, может повлиять на показания термометра.
В аптеках представлен огромный ассортимент термометров. По принципу действия термометры делятся на три группы: ртутные, электронные и градусники-индикаторы. Для точности лучше измерять температуру двумя термометрами (электронным и ртутным), затем сравнивать их показания. Градусники-индикаторы в виде полимерной пластинки, которая прикладывается на лоб, удобны для измерения температуры в дороге, но их показания приблизительны, поэтому для уточнения температуры под рукой должен быть электронный или ртутный термометр.
Причины повышения температуры у грудничков
Повышение температуры у грудничков могут вызывать самые разные причины. Наиболее часто это острые респираторные вирусные инфекции (ОРВИ), грипп. Кроме этого, лихорадку могут вызвать различные инфекционные заболевания, воспалительный процесс в легких — пневмония, почках (например, пиелонефрит), кишечные инфекции, стоматит – воспаление слизистой рта, реакция на прививку, чаще на АКДС – вакцину против коклюша, дифтерии и столбняка. Повышение температуры вызывает неочищенный коклюшный компонент вакцины (взвесь убитых коклюшных микробов). Современные вакцины АКДС («Инфанрикс», «Пентаксим»), которые содержат очищенный коклюшный компонент, вызывают лихорадку значительно реже.
У новорожденных и детей первого года жизни причинами неинфекционной лихорадки могут быть обезвоживание, избыточное содержание в рационе белков, поваренной соли, перегревание (например, в жаркое время года), нервное возбуждение при сильном беспокойстве, крике, плаче, реакция на боль. Часто причиной лихорадки может быть интенсивное прорезывание зубов. Однако следует знать, что 90% случаев повышения температуры у детей, у которых в это время режутся зубы, обусловлено другими причинами. Поэтому при лихорадке, даже если у ребенка идет прорезывание зубов, необходим осмотр врача, чтобы исключить другие причины лихорадки.
Наиболее редкие причины повышения температуры у детей – это эндокринные, аутоиммунные, онкологические заболевания, а также повышенная чувствительность к некоторым лекарственным препаратам (чаще всего это антибиотики, сульфаниламиды, барбитураты, аспирин, аллопуринол, аминазин, атропин, теофиллин, новокаинамид, как правило, лихорадка развивается на 5-10-й день после начала приема таких препаратов).
Чем помочь малышу:
Не медикаментозные способы снижения температуры
Когда температура поднимается до 380 у детей до 3 месяцев жизни и до 390 у детей старше этого возраста сначала нужно попробовать снизить температуру не медикаментозными способами (охлаждение, растирание).
При температуре ребенку нужно обеспечить покой и обильно поить жидкостью (можно использовать кипяченую воду, детские чаи или специальные регидратационные растворы), так как необходимо восполнить потерю жидкости, которую ребенок теряет при высокой температуре за счет потоотделения. Новорожденного при лихорадке выше 380 допаивать кипяченой водой, с 1 месяца жизни можно использовать детские чаи, специальные регидратационные растворы. Если малыш находится на грудном вскармливании чаще предлагать ему грудь.
Для того чтобы улучшить отдачу тепла нужно раскрыть ребенка, снять с него одежду на 10-15 минут при температуре в помещении не ниже 200С; обтереть всю поверхность тела спиртом или водным раствором уксуса (раствор пищевого уксуса в воде в соотношении 1:1.) (при их испарении увеличивается теплоотдача). Или вместо растирания можно обернуть ребенка влажной пеленкой (простыней) на 10-15 минут, во избежание озноба температура воды для смачивания пеленки должна быть не ниже 250С. Если же, несмотря на высокую температуру ладони и стопы ребенка холодные, надо согреть конечности ребенка, дать теплое питье и жаропонижающий препарат. Похолодание конечностей, которое вызвано спазмом сосудов, – признак неблагоприятного течения лихорадки, согревающие процедуры в этом случае помогают восстановить кровообращение.
Лекарственные препараты
Если через 20-30 минут эффекта от проводимых процедур нет, необходимо дать жаропонижающее. Эффект должен наступить через 30 минут.
У детей от 0 до 3 месяцев жаропонижающие назначаются при температуре выше 380. Если ребенок старше 3 месяцев жизни, то жаропонижающее назначается при температуре 390С и выше (если ребенок хорошо переносит температуру). Однако, если у ребенка на фоне лихорадки независимости от степени выраженности, отмечается ухудшение состояния, озноб, нарушение самочувствия, бледность кожи, жаропонижающее должно быть назначено немедленно.
При температуре ниже указанных цифр жаропонижающее давать не следует, в связи с тем, что как уже было сказано выше, температура является защитной реакцией организма. При лихорадке в организме вырабатываются интерфероны, вещества, которые создают благоприятные условия для гибели возбудителей заболеваний, препятствуют проникновению вируса в клетку, а также стимулируют иммунную систему для борьбы с инфекцией.
Нерациональное снижение температуры ведет к более длительному, затяжному течению болезни!
Однако при температуре выше 390С, а у некоторых детей (у детей с сопутствующей патологией нервной системы, с тяжелыми заболеваниями сердечнососудистой системы) и выше 380С, эта защитная реакция становится патологической: начинается разрушение полезных продуктов обмена веществ, в частности белка, у ребенка появляются дополнительные симптомы интоксикации – бледность кожных покровов, слабость, вялость, нарушения сознания.
Отдельно следует сказатьо детях из группы риска по неблагоприятным последствиям лихорадки. Сюда относятся дети с тяжелыми заболеваниями сердца (врожденные пороки сердца, кардиомиопатии- заболевание, при котором поражается мышца сердца) и нервной системы, а также те дети, у которых ранее при высокой температуре отмечались судороги. Этим детям следует давать жаропонижающее при температуре от 37,5 до 38,50С в зависимости о того, как ребенок ее переносит. Следует помнить, что у детей с серьезными заболеваниями сердечнососудистой системы лихорадка может привести к тяжелым нарушениям функции сердца и сосудов. У детей с тяжелой патологией нервной системы лихорадка может спровоцировать развитие судорог.
Наиболее безопасен к применению у детей парацетамол. Препарат официально разрешен к применению у детей 1 месяца жизни. До этого возраста применяется, но с осторожностью по строгим медицинским показаниям. В нашей стране без рецепта продаются многие препараты на основе парацетамола. Панадол, Калпол и Эффералган и др. Для грудного ребенка лучше не использовать часть «взрослой» таблетки, а использовать детские лекарственные формы, позволяющие точно дозировать лекарство. Препараты на основе парацетамола выпускаются в разных формах (свечи, сироп, гранулы для приготовления суспензии). Сироп и суспензию можно смешивать с соком или молоком, растворять в воде, что позволяет использовать дробные дозы и максимально уменьшить для ребенка ощущение приема лекарства. При применении жидких форм лекарства необходимо использовать мерные ложки или колпачки, прилагаемые к упаковкам. Это связано с тем, что при использовании домашних чайных ложек, объем которых на 1-2 мл меньше, существенно снижается реальная доза лекарства.
Разовая доза парацетамола 10-15 мг/кг массы тела малыша на прием, не чаще 4 раз в день, не чаще чем через каждые 4 часа, суточная доза не должна превышать 60 мг/кг в сутки. Эффект парацетамола в растворе наступает через 30 минут и сохраняется 3-4 часа. При тошноте, рвоте, а также для более длительного эффекта (на ночь) парацетамол вводят в свечах. Действие свечей (Эффералган, Панадол) начинается позже через 1-1,5 часа, но длится дольше — до 6 часов, поэтому свечи более подходят для снижения температуры ночью, поскольку обеспечивают длительный жаропонижающий эффект. Также парацетамол входит в состав свечей «Цефекон Д», которые разрешены к применению с 1 месяца жизни. Действие этого препарата начинается несколько раньше через 30-60 минут и продолжается 5-6 часов. Свечи в отличие от сиропов не содержат консервантов и красителей, поэтому при их использовании значительно уменьшается риск аллергических реакций. Недостатком препаратов в форме свечей является более позднее наступление эффекта. Главные недостатки ректального пути введения лекарств — неудобство в применении, неестественность самого пути введения и индивидуальные колебания скорости и полноты всасывания препаратов. Разница во времени действия свечей и жидких форм (сироп, суспензия) препаратов с одинаковым действующим веществом связана с разным путем введения препарата, при поступлении парацетамола через прямую кишку эффект наступает позднее. (Комментарий для редактора. Поступая через прямую кишку, парацетамол сначала попадает в общий кровоток, минуя печень, поэтому активные метаболиты препарата, которые формируются в печени, будут образованы позднее, когда препарат этого органа достигнет. Соответственно, при поступлении препарата через перорально, он поступает в общий кровоток, после метаболизма в печени.)
Если снижения температуры при применении препаратов на основе парацетамола не произошло и температура продолжает повышаться дать жаропонижающее на основе ибупрофена (Нурофен, Ибуфен).
Выпускаются препараты Нурофен (свечи, сироп), Ибуфен (сироп) и др. Сироп разрешен к применению с 6 месяцев жизни, свечи с 3 месяцев. Эффект наступает через 30 минут и сохраняется до 8 часов. Разовая доза — 5–10 мг/кг массы тела 3–4 раза в сутки через 6-8 часов. Максимальная суточная доза — не более 30 мг/кг/сут. Назначается, когда жаропонижающее действие надо сочетать с противовоспалительным.
Таким образом, алгоритм поведения родителей при лихорадке у ребенка выглядит следующим образом. Когда температура поднимается до 380 у детей до 3 месяцев жизни и до 390 у детей старше этого возраста сначала нужно попробовать снизить температуру немедикаментозными способами (охлаждение, растирание), о которых было сказано выше. Если через 20-30 минут эффекта от проводимых процедур нет, необходимо дать жаропонижающее на основе парацетамола. Эффект должен наступить через 30 минут. Если снижения температуры не произошло и температура продолжает повышаться дать жаропонижающее на основе ибупрофена (Нурофен, Ибуфен). На фоне использования лекарств, продолжаем снижать температуру не медикаментозно с помощью растираний и охлаждения.
Если, несмотря на все проводимые мероприятия, эффекта не наступает, необходимо вызвать скорую помощь, в этой ситуации после осмотра ребенка будет внутримышечно введен анальгин, чаще всего в комбинации с антигистаминным препаратом (димедрол или супрастин) и папаверином (с сосудорасширяющей целью, если есть похолодание конечностей, бледность кожи).
Основные правила приема жаропонижающих
- Регулярный (курсовой) прием жаропонижающих нежелателен, повторную дозу вводят только после нового повышения температуры! Если регулярно давать ребенку жаропонижающее, то можно создать опасную иллюзию благополучия. Сигнал о развитии осложнения, каким является повышенная температура, будет замаскирован и будет упущено время для начала лечения.
- Не следует давать жаропонижающее профилактически. Исключением являются ситуации, когда некоторым детям жаропонижающий препарат назначается после прививки АКДС для профилактики поствакцинального подъема температуры, в этой ситуации лекарство принимается однократно только по рекомендации педиатра.
- Необходимо строго соблюдать максимальную суточную и разовую дозировки, особенно быть внимательными в отношении препаратов на основе парацетамола (Эффералган, Панадол, Цефекон Д, Калпол идр.) В связи с тем, что передозировка парацетамола наиболее опасна, она приводит к токсическому поражению печени и почек.
- В тех случаях, когда ребенок получает антибиотик, регулярный прием жаропонижающих средств также недопустим, т. к. может привести к затягиванию решения вопроса о необходимости замены антибактериального препарата. Это объясняется тем, что самый ранний и объективный критерий эффективности антибиотика – это снижение температуры тела.
Запрещено использовать!
1. В качестве жаропонижающего запрещен к применению у детей аспирин из-за опасности тяжелых осложнений! При гриппе, ОРВИ и ветряной оспе препарат может вызвать синдром Рея (тяжелейшее поражение печени и мозга за счет необратимого разрушения белков).
2. Безрецептурное применение в качестве жаропонижающего у детей анальгина внутрь, поскольку он способен вызвать опасные осложнения, а именно тяжелые поражения кроветворной системы. Анальгин у детей используют только внутримышечно по строгим медицинским показаниям!
3. Также в качестве жаропонижающего недопустимо применение нимесулида (Найз, Нимулид). Препарат запрещен для детей младше 2 лет.
Правильная тактика поведения родителей при лихорадке у малыша, отсутствие бесконтрольного применения жаропонижающих и своевременное обращение за медицинской помощью позволят малышу сохранить здоровье.
Читайте также: какая должна быть температура у трехмесячного ребенка
Источник
Простуда у младенцев до года неспроста тревожит родителей. В столь раннем возрасте, когда работа естественных защитных механизмов еще несовершенна, даже простые ОРВИ протекают тяжело, а их последствия могут быть опасны. В этой статье мы расскажем, как вовремя распознать простуду и чем ее лечить, чтобы помочь малышу быстрее поправиться и уберечь его от осложнений.
Причины простудных заболеваний у детей грудного возраста
То, что мы привыкли называть простудой, на самом деле представляет собой инфекционное заболевание — ОРВИ. Ее причина — вирусы, которые поражают слизистую дыхательных путей и вызывают воспаление, что проявляется характерными симптомами. Простудой же ОРВИ называют из-за того, что чаще всего заболевание развивается на фоне переохлаждения. Оно ослабляет местный и общий иммунитет, и вирусы беспрепятственно атакуют дыхательные пути.
На заметку
Возбудителей ОРВИ существует более 300 видов[1]. Среди них — аденовирусы, риновирусы, вирусы гриппа и парагриппа и другие. Точно определить, какой именно из них стал причиной простуды, как правило, невозможно, поэтому предпочтительно принимать препараты с широким спектром противовирусного действия.
Болезнь активно распространяется воздушно-капельным путем: вирусы проникают в организм при вдыхании частиц инфицированной слюны, которые больной выделяет в окружающую среду при кашле и чихании. Также можно заразиться контактным путем — через предметы или рукопожатие (именно поэтому врачи рекомендуют в сезон эпидемии как можно чаще мыть руки).
Заболеть ОРВИ может каждый, но простуда у новорожденного — большая редкость. В первые три–шесть месяцев организм малыша защищают антитела, полученные от матери в период внутриутробного развития. Кроме того, большую роль в защите ребенка от инфекций играет грудное вскармливание. В материнском молоке содержатся защитные факторы, которые повышают сопротивляемость детского организма. У малышей на искусственном вскармливании риск заболеть выше.
Как бы то ни было, в течение полугода происходит уменьшение запаса материнских антител, а собственный иммунитет за это время еще не сформировался, поэтому простуда у грудничка вполне вероятна. Другое дело, что младенцы в отличие от детей дошкольного возраста реже сталкиваются с источниками заражения. Думая о том, как уберечь грудничка от простуды, ответственные родители стараются свести к минимуму его контакты с окружающими, избегают поездок с малышом в общественном транспорте, посещение вместе с ним магазинов и других мест с большим скоплением людей.
Между тем полностью исключить риск невозможно, даже если принимать все меры предосторожности. Малыш может заразиться ОРВИ от близких. Самая распространенная ситуация, когда отец или старшие дети «приносят» простуду домой. Слабый иммунитет грудничка плохо сопротивляется атаке вирусов, и болезнь быстро развивается.
Симптомы простуды у грудничка
Как «ведет себя» простуда, всем хорошо известно. Лихорадка, слабость, боль в горле, кашель и насморк знакомы каждому. Проблема в том, что по внешним признакам родителям не всегда под силу определить, что грудничок заболел простудой. Ситуацию усугубляет то, что малыш еще не способен рассказать о своем самочувствии. Между тем выявить простуду необходимо как можно раньше: промедление или неправильное лечение грозит развитием осложнений, которые в этом возрасте представляют большую опасность для неокрепшего организма.
Некоторые рефлексы у детей первого года жизни еще не сформированы. Так, груднички не умеют сморкаться и откашливаться. Из-за этого слизь не удаляется вовремя, а скапливается в дыхательных путях и служит питательной средой для бактерий. Потому на фоне простуды малыш также может заболеть отитом, бронхитом, пневмонией.
Заложенность носа может проявляться следующим образом: ребенок дышит с открытым ртом и испытывает затруднения во время приема молока. Он бросает грудь (или бутылочку), даже когда голоден, отказывается от пустышки.
Лихорадка — еще один характерный признак ОРВИ — у грудных малышей тоже бывает не всегда. Чаще всего температура у грудничка при простуде все же повышается, но незначительно.
Внимательные родители замечают изменения в общем состоянии и поведении малыша. Ребенок становится вялым или, напротив, беспокойным, часто и подолгу плачет, при этом его трудно успокоить. Нарушается дневной и ночной сон: малыш постоянно просыпается или же спит слишком много, в то время как прежде это было нехарактерно для него.
При простуде у младенцев ухудшается аппетит. Это объясняется затруднением дыхания через нос и общей интоксикацией. Возможны обильные срыгивания и рвота. Недостаток питания и обезвоживание (потеря жидкости происходит из-за повышенной температуры) усугубляют тяжесть состояния ребенка.
Через несколько дней после начала заболевания клиническая картина уже не вызывает сомнений. Но в этот период, если лечение не было начато своевременно, к обозначенным симптомам могут присоединиться и бактериальные осложнения. Поэтому родителям следует внимательно следить за состоянием ребенка и обращать внимание на любые, даже незначительные, отклонения от нормы.
Быстро сориентироваться в симптоматике поможет таблица, в которой перечислены основные признаки простуды у младенца и особенности их проявления.
Симптомы простуды | Характер проявления у грудничков |
|---|---|
Температура | При неосложненном течении повышается умеренно, в среднем до 37,5–38°С |
Кашель | У детей первого года жизни бывает редко |
Насморк | Могут быть выделения из носа, многократное чихание; ребенок старается дышать ртом |
Нарушение аппетита | Младенец отказывается от груди или соски |
Расстройство сна | Ребенок с трудом засыпает, часто просыпается, плачет или же, наоборот, спит больше, чем обычно |
Изменения в поведении | Малыш выглядит апатичным и вялым либо кажется излишне капризным и беспокойным — любое нехарактерное поведение должно насторожить |
Возможная терапия
При простуде у грудничка лечение всегда начинается с правильного ухода. Прежде всего необходимо обеспечить подходящие условия в помещении. Вирусы «любят» сухой застоявшийся воздух, поэтому проветривайте квартиру как можно чаще и по возможности используйте увлажнитель. Если на улице холодно, во время проветривания уносите малыша в другую комнату. В теплую погоду можно гулять — при условии, что у ребенка нормальная температура.
Одевайте малыша так, чтобы ему было комфортно. Переохлаждения следует избегать, но и перегрев недопустим, особенно при высокой температуре.
Особые рекомендации педиатров касаются кормления. Материнское молоко — лучшее лекарство от простуды для грудничков: оно содержит иммуноглобулины и обладает защитными свойствами. Но аппетит у больного малыша часто снижен, и кормить его насильно ни в коем случае нельзя. Лучше прикладывать ребенка к груди чаще, но ненадолго.
Обратите внимание
При простуде у грудничка крайне важно, чтобы он потреблял достаточное количество жидкости. Между кормлениями предлагайте малышу воду, отвар шиповника или компот из сухофруктов без сахара.
При насморке врачи советуют промывать нос ребенку солевыми растворами. В любой аптеке можно приобрести препараты на основе морской воды. Они бережно очищают и увлажняют слизистую носа.
Противовирусная терапия
Все вышеперечисленные меры помогают организму крохи бороться с заболеванием, но для устранения основной причины простуды рекомендуется прибегать к специфической противовирусной терапии. Она эффективна в самом начале — желательно в первые сутки болезни.
Сложность в том, что противовирусных препаратов, которые можно давать детям с рождения, совсем немного. По сути, все возможности подходы к лечению простуды у грудных младенцев сводятся к назначению двух групп лекарств. Это препараты готового интерферона либо гомеопатические средства. К последним примыкают еще и так называемые релиз-активные препараты. Остальные средства от простуды грудничкам противопоказаны: их назначают детям более старшего возраста (как минимум с года).
Препараты интерферона
Интерферон — это белок, вырабатываемый клетками организма в ответ на проникновение чужеродных агентов. Он обладает широким спектром действия против разных видов возбудителей ОРВИ (и не только). Интерферон подавляет рост и размножение вирусов, а также активизирует другие иммунные факторы.
Взяв за основу эти свойства защитного белка, ученые создали препараты готового интерферона и средства, стимулирующие его выработку клетками организма. И те, и другие широко применяют сегодня при лечении гриппа и ОРВИ. Но так называемые индукторы интерферона грудным детям не назначают. Во-первых, они являются иммуностимуляторами и могут непредсказуемо влиять на работу иммунной системы. Во-вторых, у малышей до года процесс продукции собственного интерферона (в том числе под действием стимуляторов) еще не налажен, и защитный белок не вырабатывается в нужном количестве. Поэтому грудничкам при простуде педиатры назначают препараты готового интерферона. Они начинают бороться с вирусами сразу после применения. Такие средства выпускают в разных лекарственных формах.
Назальные капли, мази и спреи работают локально — только в очаге поражения. Степень их общего воздействия на организм малыша минимальна.
- «Гриппферон» в виде капель содержит рекомбинантный (искусственный) интерферон альфа-2b. Его можно применять детям с рождения. Рекомендуемая дозировка — по одной капле в каждый носовой ход пять раз в сутки в течение пяти дней.
- «Виферон» в форме геля также представляет собой препарат интерферона альфа-2b. Его использование допустимо с первых дней жизни. Средство наносят на слизистую носа от трех до пяти раз в сутки в течение пяти дней.
Препараты готового интерферона для детей выпускают и в виде свечей. У такой формы много преимуществ. Во-первых, капли эффективны на самом раннем этапе простуды, пока вирусы находятся на слизистой носа, а болезнь проявляет себя только через насморк. Когда симптомы более выражены (а это значит, что вирусы проникли глубже), требуется быстрое поступление интерферона в кровь, что становится возможным при ректальном введении препарата. Во-вторых, назальные средства требуют слишком частого использования. Свечи же вводят ректально два раза в день. Активное вещество оказывает системное противовирусное действие, не оказывая влияния на ЖКТ. И, наконец, суппозитории удобны в применении у грудничков: всегда есть риск, что малыш выплюнет или срыгнет лекарство в виде таблетки, пилюли, сиропа и так далее.
В России зарегистрировано три препарата интерферона в виде свечей, разрешенных к применению у детей с первого дня жизни:
- «Кипферон» (500 000 МЕ);
- «Виферон» (150 000 МЕ);
- «Генферон Лайт» (125 000 МЕ).
Как видим, препараты различаются дозировкой интерферона альфа-2b. Это важный критерий: есть понятие лекарственной нагрузки, и она тем выше, чем больше количество действующего вещества. С другой стороны, не стоит забывать об эффективности. Почему же дозировки так различаются?
Все дело в составе препарата. В очаге воспаления интерферон разрушается, и для его сохранения нужны антиоксиданты. В средстве «Кипферон» их нет. Возможно, поэтому дозировка — самая высокая среди аналогов. Производители «Виферона» добавили в состав витамины С и Е, которые защищают молекулы интерферона от разрушения. За счет этого содержание активного вещества удалось снизить до 150 000 МЕ. Что касается свечей «Генферон Лайт» (125 000 МЕ), то в их составе есть таурин, который не только является мощным антиоксидантом, но и сам обладает противовирусной активностью[2]. Это позволило еще больше снизить дозировку (а следовательно, и лекарственную нагрузку) без ущерба для эффективности.
На заметку
Чтобы обезопасить малыша от инфекций, членам семьи необходимо внимательно следить и за своим здоровьем. Так, в целях профилактики можно пользоваться спреем «Генферон Лайт» (средство разрешено к применению с 14 лет). Также крайне важно принимать меры предосторожности после контакта с больными.
Гомеопатические средства
Альтернативная медицина, основанная на принципе лечения «подобного подобным», частично проникла и в официальную науку. Популярные гомеопатические средства — «Оциллококцинум», «Натуркоксинум», «Афлубин» — продаются в аптеках и активно назначаются педиатрами при простуде у грудничков. Как утверждают производители, данные препараты плавно корректируют работу иммунной системы и «настраивают» организм на выздоровление. При этом сведения об их фармакокинетике (всасывании и выведении из организма) не предоставляются, а многие врачи и вовсе рассматривают гомеопатию как псевдонауку[3].
Релиз-активные препараты
По концентрации активных веществ они близки к гомеопатическим препаратам, так как тоже представляют собой результат многократного разведения исходного вещества (в данном случае это антитела к интерферону). Фактически эти средства вовсе не содержат активных компонентов, и об их эффективности также ведутся споры[4]. Тем не менее врачи регулярно назначают детям два популярных препарата из этой группы: таблетки «Эргоферон» и капли «Анаферон» (разрешены к применению у детей с шести месяцев и с одного месяца соответственно).
Организм грудничка еще слишком слаб и потому не способен самостоятельно справляться с вирусными инфекциями. Чтобы минимизировать риск осложненного течения заболевания, к противовирусным средствам следует прибегать при появлении первых признаков простуды. Но прежде чем начинать лечение грудного малыша, необходимо обратиться к врачу.
Источник
