Измерение температуры ребенку и ее регистрация

Итак, вы заподозрили, что малыш заболел. Это частое явление у крох до года, особенно находящихся на искусственном кормлении, а также детей, оказавшихся в детском саду или школе. Чтобы понять о наличие заболевания, нужно провести знакомую с детства безболезненную процедуру. Это измерение температуры тела у детей.
Действительно, с годами мало что поменялось. Только теперь мы сами стали родителями, а термометры приобрели более совершенный вид. Какой же выбрать градусник для измерения показателя тела для малыша?
Виды термометров для детей
Прогресс не стоит на месте. Эта цитата вполне применима и для градусников, предназначенных для определения температуры у грудничков, малышей постарше и взрослых. Покупайте градусник только в аптеке, уточняйте у продавца инструкцию, чтобы в будущем в самый ответственный момент не возникло лишних вопросов.
Среди термометров различают следующие:
- Ртутный градусник. «Старичок» среди аналогичных измерительных приборов вполне способен дать фору «молодежи». Привычный в использовании он дает самый точный результат. Его погрешность составляет одну десятую градуса. Этот прибор долговечен, вполне способен служить еще и внукам. Стоимость минимальна.
Но, конечно, же, он имеет недостатки. Самый важный – это опасное содержимое градусника, которое находится внутри хрупкой оболочке. Речь идет о ртути. Попади этот опасный металл в помещение в открытом виде, проблем не пересчитать, не говоря уже о попадании его в организм человека, поэтому обращаться с ним надо бережно и ни в коем случае не давать в руки малыша!
Кроме этого, на измерение жара ртутным термометром требуется много времени, до 10 минут, что сложно с маленьким непоседой;
- Электронный термометр. Последнее время эта вещь приобрела популярность. Цена его превышает обычный ртутный градусник в несколько раз, но это оправдано его безопасностью. Этот прибор безопасен, при этом может служить десяток лет бесперебойно. Измерение температуры тела с ним одно удовольствие. Процесс занимает одну минуту, после чего градусник звуковым сигналом сообщает о завершении процедуры.
Есть и минус: высокая погрешность измерения, так как требует плотного контакта с телом;
- Соска-термометр. Отличный вариант для грудного ребенка, который увлекается пустышками. Точно проводит измерение температуры детям. Такой соской легко подменить любимую пустышку малышу во сне, не потревожив кроху. Удобно и просто.
Также имеет недостаток. Это маленький срок использования. Согласитесь, вряд ли первоклассник захочет ею воспользоваться. С другой стороны, ее можно отдать другому малышу или же преподнести в качестве подарка;
- Инфракрасный термометр. Это новое изобретение, которое быстро завоевывает симпатию многих семей. Существует два вида выпуска этого градусника: ушной и бесконтактный. В первом случае следует вставить кончик прибора в ушко малыша, чтобы мгновенно получить результат. Во втором случае алгоритм более прост: не требуется делать даже этого, надо просто поднести прибор к коже, не касаясь ее, и он выдаст величину температуры.
Инфракрасный термометр универсальный, им могут пользоваться все члены семьи, для этого его не надо дезинфицировать. Но это еще не все. Им удобно измерять температуру смеси или воды в ванночке. Одним словом, один прибор на все случаи жизни.
Минус: достаточно высокая цена и небольшая популярность, он продается не во всех аптеках;
- Полоски-наклейки. Они удобны в дороге или в экстремальной ситуации. Легки и просты в использовании. Их просто клеят на тело. Пожалуй, на этом все положительные качества закончились. Минус один: такие полоски только показывают, есть ли жар у малыша или нет, точное значение ими не определишь.
Какой из этих вариантов выбирать, решают сами родители. Однако прежде чем начать процедуру, убедитесь в правильности выбора, а главное, соответствию градусник-место измерения, чтобы получить достоверный результат.
Как правильно измерять температуру тела у детей: алгоритмы процедуры
Существует несколько мест на теле, где возможно определение температуры у младенца. Есть малораспространенные, например, сгиб локтевого сустава или тоже ухо.
Наиболее же популярными остаются следующие зоны у детей:
- Подмышечная впадина или паховая складка. И там и там градусник покажет одинаковую температуру тела. Это самый привычный и распространенный метод. С детьми, особенно маленькими, провернуть такой «фокус» достаточно сложно, если речь идет о ртутном градуснике. Высидеть 10 минут спокойно им очень сложно, даже когда они достигают возраста, в котором можно объяснить, зачем это делается. Если грудничок спит, то удобно взять его на руки и аккуратно поставить градусник, чего нельзя сделать с малышом, который активно играется, а уж тем более капризничает. В этом случае правильнее использовать электронный термометр. Минута и готово! Только помните, что в подмышечной впадине он занижает результат;
- Орально. Имеется в виду в рот. В этом случае забудьте про ртутный градусник! Даже несмотря на то что на измерение потребуется пять минут вместо десяти. Малыши в маленьком возрасте любят пробовать «на зуб», они легко способны прокусить хрупкую оболочку прибора. Соска-термометр или электронный градусник – это то, что нужно! Последний, кстати, укажет на точную температуру тела детей;
- Ректально. То есть в попу. Этот способ дает правильный результат с электронным прибором, однако многие малыши отказываются от процедуры, начинают капризничать. Неудивительно, измерение хоть и болезненное, зато доставляет дискомфорт. У грудничков же этот способ проходит «на ура». Если используете ртутный термометр, то будьте предельно аккуратны с детьми, которые уже научились самостоятельно переворачиваться. Откажитесь от него в пользу электронного градусника, который ректально покажет достоверную отметку при определении температуры. Лучше всего дождаться, когда малыш спит, многие груднички любят спать попой вверх. Используйте момент! Алгоритм процедуры следующий. Смажьте кончик градусника детским кремом и введите его аккуратно в толстую кишку не глубже, чем на два сантиметра. Зажмите прибор у основания двумя пальцами, а ягодицы крохи сожмите ладонью. Если сделать все правильно, младенец ничего не почувствует.
Какой именно способ выбрать, решать родителям в зависимости от обстоятельств и возраста ребенка. Можно дождаться, пока малыш заснет, или дать ему грудь. Более взрослым детям преподнесите все, как игру, и предложите полечить плюшевого мишку.
Советы и рекомендации для определения температуры тела
Вот несколько советов, которые пригодятся молодым родителям:
- Перед процедурой проверяйте исправность термометра. Алгоритм прост. Электронный не забудьте включить, а ртутный – сбить до отметки 35-36 градусов;
- Обязательно дезинфицируйте прибор до и после измерения температуры для детей и взрослых;
- Помните, что отметка на приборе при измерении температуры тела в разных местах у детей, как и у взрослых, отличается! Орально она будет выше на полградуса от подмышечной впадины, а ректально – на целый градус. Учитывайте это и обязательно сообщайте педиатру о методе измерения;
- Новорожденный малыш всегда имеет повышенную температуру тела до 37,5 градусов. Это нормально. К году она приравняется до «взрослой» отметки.
Рассмотрев все варианты, оптимальным методом для определения состояния здоровья детей можно считать электронный градусник, использованный ректально или орально. Это быстро, достоверно и, что самое главное, безопасно!
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
Источник
Повышение температуры тела у детей – один из самых частых симптомов нездоровья. Обычно подъем температуры – явление безопасное, тактика действий зависит от возраста ребенка и уровня подъема температуры.
Особенности измерения температуры у детей
Точность измерения температуры тела у детей зависит от метода измерения. В таблице ниже представлены оптимальные варианты термометрии в соответствии с возрастом.
Возраст | Оптимальный метод измерения температуры |
От 0 до 3 месяцев | ректально |
От 3 месяцев до 3 лет | ректально, в ухе* или под мышкой |
От 4 до 5 лет | Орально, ректально, в ухе или под мышкой |
| 5 лет и старше | Орально, в ухе или под мышкой |
*При измерении температуры в ухе у детей используется инфракрасный метод определения температуры на барабанной перепонке.
ВАЖНО: мы настоятельно рекомендуем не использовать стеклянные ртутные термометры для измерения температуры у детей. Это травмоопасно и связано с риском разлития ртути.

Золотым стандартом измерения температуры у детей является ректальный метод.
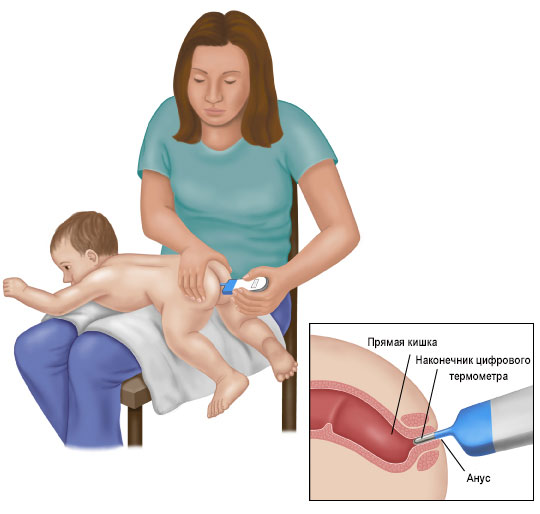
Измерение температуры у детей в прямой кишке
Используйте специальный ректальный градусник для измерения температуры тела у ребенка.
- Уложите ребенка к себе на колени
- Нанесите небольшое количество вазелина на конец термометра.
- Осторожно введите термометр в анус ребенка. Наконечник термометра должен находиться на 0,5-1 см внутри прямой кишки.
- Удерживайте термометр
- Для измерения температуры ртутным термометром требуется две минуты. Для большинства электронных термометров необходимо удерживать термометр менее минуты.
Ректальный метод измерения температуры у детей имеет противопоказания:
- нейтропения (читайте подробнее: нейтропения у детей)
- кровотечения
- болезни свертывающей системы крови, например, тромбоцитопения
- некротический энтероколит
Если при измерении температуры тела в прямой кишке у ребенка младше трех месяцев Вы зарегистрировали лихорадку 38 градусов и выше, следует немедленно обратиться к врачу
Другие методы измерения температуры у младенцев
Измерение температуры тела в подмышечной впадине
Измерение температуры тела в подмышечной впадине менее точный метод термометрии, и у детей младше трех месяцев должен использоваться только тогда, когда ректальное измерение невозможно или противопоказано.
Использование термометров-пустышек
Часто для измерения температуры у младенцев родители используют термометры-пустышки. К сожалению, при всем удобстве метода, точность измерений оставляет желать лучшего. Мы не рекомендуем использовать термометры-пустышки для измерения температуры у детей.
Нормальная температура у детей
Нормальные показатели температуры у детей зависят от возраста и метода измерения температуры.
Где измеряется температура | 0–2 года | 3–10 лет | 11–18 лет |
Во рту | 35,5–37,5° C | 35,5–37,5° C | 36,4–37,6° C |
Ректально | 36,6–38 ° C | 36,6–38 ° C | 37,0–38,1° C |
В подмышечной впадине | 34,7–37,3° C | 35,9–36,7° C | 35,2–36,9° C |
В слуховом проходе (на барабанной перепонке) | 36,4–38° C | 36,1–37,8° C | 35,9–37,6° C |
Рекомендуем к прочтению:
- О нормальной температуре тела
- Лихорадка, общие сведения
Симптомы повышенной температуры у детей
Температура не требует регулярного контроля, заподозрить повышение температуры у ребенка можно по следующим признакам:
- повышение температуры на ощупь
- покраснение щек
- избыточная потливость
- раздражительность, плач без видимых причин
- необычная сонливость или сниженная активность ребенка
Если измерив температуру, Вы обнаружили ее повышение, значит у ребенка лихорадка.
Повышение температуры у ребенка. Когда обращаться к врачу?
Прежде чем ответить на вопросы “кто виноват?” и “что делать?”, мы расскажем о карте опасностей, т.е. о состояниях, признаках и симптомах, когда следует экстренно или срочно обратиться к врачу или вызвать скорую помощь. Одну из ситуаций мы уже упоминали, но, учитывая ее важность, повторим:
Если у ребенка младше трех месяцев ректальная температура тела выше 38 градусов, следует немедленно обратиться к врачу.
Другие причины для немедленного обращения к врачу:
- Ребенок безутешен или вял и апатичен
- У ребенка младше 2 лет лихорадка длится более 24 часов без каких-либо других симптомов.
- Температура поднимается выше 40°С.
- Температура не снижается с помощью жаропонижающих средств или состояние ребенка не улучшается после приема лекарств
- Ребенок принимает назначенные врачом антибиотики, но через день или два ему не становится лучше.
- У ребенка есть признаки обезвоживания: сухие губы или запавший родничок (подробнее о признаках обезвоживания ниже).
- У малыша ранее выявленные иммунодефицитные состояния
- Высокая лихорадка в течение 5 дней
- Сложные фебрильные судороги
Одно из наиболее пугающих проявлений лихорадки у детей – фебрильные судороги. Они встречаются у 2-5% детей. Подробнее о фебрильных судорогах читайте здесь.
Повышение температуры тела у новорожденных
Новорожденные – наиболее уязвимая группа детей при возникновении лихорадки. Если у новорожденного повышена температура, немедленно вызывайте врача.
Очень часто при повышении температуры тела у новорожденных возникают проблемы с дыханием, основными признаками которого являются:
- хрипы или сопение
- раздувание ноздрей при дыхании
- втягивание межреберных мышц
- побледнение или посинение носогубного треугольника или кончиков пальцев
Новорожденный с повышенной температурой тела и с проблемами дыхания должен быть немедленно доставлен в отделение неотложной помощи.
Повышенная температура тела и обезвоживание
Повышенная температура тела является одним из факторов риска обезвоживания, а дети – группа риска по обезвоживанию. Поэтому особую важность при лихорадке приобретает наблюдения за симптомами, по которым можно судить о недостаточном потреблении жидкости. Основными симптомами и признаками обезвоживания у детей являются:
- Запавший родничок
- Сухой язык и полость рта
- Раздражительность
- Плач без слез
- Впалые щеки и/или глаза
- Отсутствие мочеиспускания три и более часа
Причины повышения температуры тела у детей
Чаще всего повышение температуры у детей и младенцев обусловлено различными инфекциями:
- простуда
- ушные инфекции: острый средний отит, наружный отит, который чаще встречается в летнее время
- респираторные инфекции, такие как респираторно-синцитиальная вирусная инфекция (RSV)
- грипп
- пневмония
- розеола
- вирусные инфекции горла
Следует помнить, что у новорожденных и младенцев неустойчивая терморегуляция и избыточно теплая одежда может приводить к подъему температуры. Младенцы также склонны к перегреву в жаркую погоду.
Отдельно стоит сказать о прорезывании зубов. На сегодняшний день, строгих научных доказательств того, что прорезывание зубов может быть причиной повышения температуры, нет. Однако полностью исключить такую возможность невозможно. И никогда не следует связывать температуру выше 39 градусов с прорезыванием зубов.
Рекомендуем ознакомиться со сроками прорезывания зубов у детей.
Повышение температуры тела у ребенка. Что делать?
Обычно повышение температуры тела у детей не требует каких-либо действий со стороны родителей, необходимо только умеренное наблюдение:
- Следите за уровнем активности ребенка и общим комфортом. Если ребенок активен, бодр и даже весел, он не нуждается в лечении.
- Убедитесь что ребенок пьет достаточно количество жидкости. Младенцев необходимо поить часто. Если ребенок на грудном вскармливании, то следует кормить по требованию. Детям постарше требуется дополнительная жидкость. Лучше использовать те напитки, которые ребенок пьет с удовольствием. В некоторых случаях врач может рекомендовать растворы электролитов.
- Не будите спящего ребенка, чтобы измерить ему температуру или дать жаропонижающее средство.
- Не отправляйте больного ребенка в детский сад и не отвозите его в места, где могут находиться младенцы или другие уязвимые люди, так как это может распространить инфекцию.
- Строго выполняйте рекомендации врачей, тщательно следите за дозами препаратов, которые Вы даете ребенку.
- Тщательно следите за признаками возможного обезвоживания (см. выше)
Источник
ИЗМЕРЕНИЕ ТЕМПЕРАТУРЫ ТЕЛА
При необходимости быстро выявить в большом коллективе (чаще всего в детском) пациентов с высокой температурой в настоящее время применяют моментальный термометр «Термотест» — полимерную пластинку, покрытую эмульсией из жидких кристаллов. Для измерения температуры пластинку накладывают на лоб: при температуре 36—37° С на пластинке светится буква «N» (Norma), а при температуре выше 37° С — буква «F» (Febris — лихорадка). Высоту подъема температуры определяют медицинским термометром.
Температуру тела у пациентов измеряют, как правило, 2 раза в день: утром натощак (с 7 до 9 ч) и вечером, перед последним приемом пищи (с 17 до 19 ч). Измерять температуру тела после приема пищи не рекомендуется.
Чаще всего термометр помещают в подмышечную область (при подозрении на симуляцию одновременно в обе), а детям иногда в паховую область.
Последовательность действий при измерении температуры:
I. Подготовка к манипуляции
Рис. 1. Измерение температуры тела в подмышечной впадине.
1) подготовьте термометр, часы, ручку, температурный лист;
2) объясните пациенту, как он должен себя вести во время термометрии;
3) встряхните термометр (рис. 1, а);
4) убедитесь, что ртуть опустилась в резервуар до самых низких показателей шкалы, т.е. ниже 35°С (рис.1, б);
II. Выполнение манипуляции
5) протрите насухо подмышечную область пациента (влажная кожа искажает показания термометра) (рис. 1, в);
6) осмотрите подмышечную область: при наличии гиперемии, местных воспалительных процессов нельзя проводить измерение температуры (показания термометра будут выше, чем температура всего тела);
7) поместите резервуар термометра в подмышечную впадину так, чтобы он полностью соприкасался с кожей (пациент должен прижать плечо к грудной клетке) (рис. 1, г);
8) через 10 мин извлеките термометр и определите его показания;
III. Окончание манипуляции
Рис. 2. Индивидуальный температурный лист.
9) запишите показания термометра в общий (постовой) и индивидуальный температурный лист (рис. 2);
10) встряхните термометр (столбик ртути должен опуститься в резервуар) и погрузите его в дезинфицирующий раствор (рис. 3, а), затем промойте под проточной водой, вытрите насухо и уберите в резервуар (рис. 3, б).
Рис.3. Обработка термометров после применения а) и их хранение.
Сравнительно редко измеряют температуру в полости рта или в прямой кишке. В первом случае резервуар специального медицинского термометра помещают под язык, а губами пациент удерживает корпус термометра. При измерении температуры в прямой кишке резервуар термометра смазывают вазелином и вводят в анальное отверстие за внутренний сфинктер, затем сближают ягодицы, чтобы фиксировать термометр.
Постановка горчичников.
ГОРЧИЧНИКИ
Последовательность действий при постановке горчичников:
I. Подготовка к процедуре
1) объясните пациенту суть процедуры:
2) проверьте пригодность горчичников: горчица не должна осыпаться с бумаги, ее специфический запах должен сохраняться;
Рис. 2. Постановка и снятие горчичников.
3) налейте в лоток горячую (40—45° С) воду (при более высокой температуре эфирное горчичное масло разрушается);
4) уложите пациента в удобную позу;
II. Выполнение процедуры
5) поочередно погружая горчичники на 5—10 с в горячую воду, плотно прикладывайте их к коже стороной, покрытой порошком горчицы (рис. 2, а, б);
6) укройте пациента полотенцем, а затем и одеялом: уже через несколько минут пациент ощущает теплоту и небольшое жжение (рис. 2, в);
III. Окончание процедуры
7) через 5—15 мин снимите горчичники (кожа должна быть гиперемирована);
8) оботрите кожу салфеткой, смоченной в теплой воде, а затем вытрите полотенцем и вновь тепло укройте пациента (рис. 2, г).
Запомните! При более длительном воздействии горчичников возможен химический ожог кожи с образованием пузырей.
Постановка банок.
За счет создаваемого в ней вакуума медицинская банка присасывается к коже, в которой, как и в более глубоко расположенных органах, усиливается крово- и лимфообращение, улучшается питание тканей, в результате чего быстрее рассасываются воспалительные очаги.
3 а п о м н и т е! Нельзя ставить банки при легочном кровотечении, туберкулезе легких, злокачественных новообразованиях, заболеваниях кожи, при общем истощении, возбуждении пациента, высокой температуре тела.
На (рис. 1, а), черными точками указаны области, куда можно ставить банки, а штриховкой — куда нельзя.
Рис. 1. Постановка и снятие банок.
а – области, куда можно и нельзя ставить банки;
б – оснащение для постановки банок;
в – д – постановка банок;
с – з – снятие банок.
Последовательность действий при постановке банок:
I. Подготовка к процедуре
1) объясните пациенту суть процедуры;
2) подготовьте лоток со всем необходимым (вазелин, шпатель, спирт этиловый 70°, вата, корнцанг, спички, лоток с банками) (рис.1 б);
3) уложите пациента в удобную позу: при постановке банок на спину он должен лежать на животе, голова повернута в сторону, руки обхватывают подушку;
4) освободите необходимый участок тела от одежды;
5) если кожа пациента покрыта волосами, сбрейте их, затем обмойте кожу теплой водой и вытрите насухо;
6) если у пациента длинные волосы, прикройте их полотенцем, чтобы они случайно не воспламенились;
7) рукой нанесите на кожу тонкий слой вазелина (рис.1, в);
8) сделайте фитиль из ваты с помощью корнцанга;
II. Выполнение процедуры
9) смочите фитиль спиртом, излишки спирта отожмите, флакон со спиртом закройте и отставьте в сторону;
10) подожгите фитиль, в левую руку (если вы «правша») возьмите 1—2 банки, затем быстрым движением на 0,5—1 сек. внесите в банку горящий фитиль (банку следует держать недалеко от поверхности тела), энергичным движением приложите банку всем утолщенным краем к коже (рис.1, г); пламя создает разрежение воздуха в банке, кожа втягивается в нее и приобретает затем ярко-красную или багровую окраску (таким образом поставьте все банки);
Запомните! Пламя должно только вытеснить воздух из банки, но не накалять ее края, так как в этом случае возможен ожог кожи.
11) прикройте пациента полотенцем, одеялом и оставьте лежать в течение 10—15 мин (рис.1, д);
12) поочередно снимите банки: слегка отклоните банку в сторону, а пальцем другой руки придавите кожу у края банки. При этом в банку проникает воздух, и она легко отделяется от кожи (рнс.1, е);
13) вытрите кожу ватой, помогите пациенту быстрее одеться, затем укройте его; после процедуры пациент должен полежать еще 20—30 мин (рис. 1, ж, з);
14) протрите банки и поставьте в лоток.
Постановка пиявок.
Медицинские пиявки применяют с лечебной целью как кровоизвлекающее и местное противосвертывающее средство. Лечение пиявками носит название «гирудотерапия». Секрет слюнных желез пиявок содержит гирудин — вещество, обладающее способностью тормозить свертывание крови и предупреждать развитие тромбозов.
Голодная пиявка может высосать 10 мл крови. Насытившись, пиявка отпадает, но кровотечение из ранки продолжается в течение 6ч — 1 сут. Таким образом, 8—10 пиявок могут вызвать кровопотерю до 300—400 мл.
Если пиявки поставлены с целью введения гирудина, продолжительность процедуры составляет 15 мин; для кровоизвлечения необходимо 45—60 мин.
С лечебной целью используют только голодные пиявки: для этой цели они должны плавать в аквариуме 2—3 мес.
На рис. 4, а, показаны места, куда можно ставить пиявки.
Последовательность действий при постановке и снятии пиявок
I. Подготовка к процедуре
1) объясните пациенту суть гирудотерапии;
2) успокойте пациента, если он испытывает страх перед предстоящей процедурой;
3) приготовьте все для различных этапов процедуры (рис.4, б)
а) обработки кожи: стерильные шарики, теплую кипяченую воду, стерильный 40% раствор глюкозы;
б) постановки пиявок: 8—10 пиявок в отдельной емкости, несколько медицинских банок, стерильные салфетки, пинцет, часы;
в) снятия пиявок: перчатки, емкость с дезинфицирующим раствором, нашатырный спирт, вату, стерильные салфетки, бинт, лейкопластырь, ножницы;
4) уложите пациента в удобную для него и необходимую для проведения процедуры позу;
II. Выполнение процедуры
5) обработайте участок кожи, на который предстоит ставить пиявки, и кожу вокруг него стерильными шариками, смоченными теплой кипяченой водой (это вызывает прилив крови к коже);
6) смочите подготовленный участок кожи стерильным раствором
глюкозы (пиявки охотнее присосутся);
7) отсадите в медицинскую банку одну пиявку, пользуйтесь для этой цели пинцетом (рис. 4, в);
Запомните! Пиявки нельзя ставить над кровеносными сосудами: это может вызвать сильное кровотечение! При постановке пиявок на сосцевидные отростки нужно отступить на 1 см от ушной раковины; при постановке пиявок на голень следует располагать их вдоль вены в шахматном порядке, отступая от вены на 1 см с обеих сторон.
8) поднесите банку к коже, переверните ее вверх дном и прижмите к коже: пиявка, оказавшись в замкнутом пространстве, в течение 1—2 мин прокусит кожу (рис. 4, г);
9) уберите банку, как только увидите, что пиявка прокусила кожу и появились волнообразные движения в ее передней части;
10) подложите под заднюю присоску стерильную салфетку, так как прикрепление пиявки к коже задней присоской значительно снижает активность сосания;
11) подобным образом поставьте остальные пиявки;
12) наблюдайте за активностью пиявки: если пиявка не движется, слегка проведите по ее поверхности пальцем, — это должно вызвать волнообразное движение пиявки. Если его все-таки нет, пиявку надо снять, проведя по ее поверхности шариком, смоченным нашатырным спиртом;
III. Окончание процедуры
13) приготовьте все необходимое для снятия пиявок, наденьте перчатки (рис. 5, а);
14) снимите пиявки, если они были поставлены на 15 мин способом, описанным в пункте 12 (если пиявки были поставлены на 45—: 60 мин, они отпадут сами, как только насытятся кровью);
15) поместите пиявки в дезинфицирующий раствор (экспозиция будет зависеть от вида и концентрации раствора) (рис. 5. б);
16) положите на места укусов стерильные салфетки (рис. 5. в);
17) поверх салфеток положите достаточный слой ваты (возможно обильное кровотечение!);
18) зафиксируйте салфетку и вату бинтом или лейкопластырем (если бинтовая повязка невозможна) (рис. 5. г);
19) уберите все лишнее;
20) выбросьте пиявки в канализацию по окончании экспозиции;
21) снимите перчатки.
Запомните! Нельзя менять повязку в течение суток. Если она пропиталась кровью, нужно подбинтовать вату поверх повязки. Снять повязку можно только через сутки. Если кровотечение прекратилось, следует обработать кожу и ранки стерильными шариками, смоченными 3% раствором перекиси водорода, и наложить сухую асептическую повязку на 2—3 дня. В случае продолжения кровотечения его останавливают, приложив к ранке стерильный шарик, смоченный крепким раствором калия перманганата (марганцовка) или давящей повязкой.
Источник
