Как измерить температуру в прямой кишке ребенку
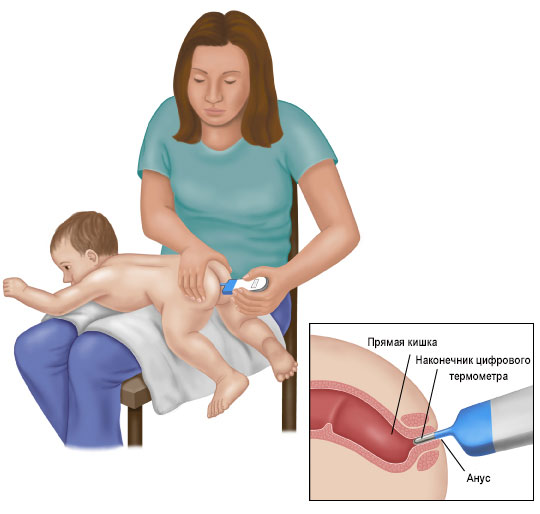
Измерение температуры тела у ребёнка ректально, то есть в прямой кишке, показывает более высокие значения, чем при расположении градусника под мышкой. Педиатры на постсоветском пространстве редко рекомендуют такой способ определения лихорадки. Этот способ размещения термометра больше принят на Западе, где уже давно не применяются ртутные устройства, только электронные.
Как правильно мерить температуру ректально?
Электронный термометр перед применением нужно протестировать. Лучше всего это сделать в аптеке перед покупкой, чтобы потом не мучиться самому. Для этого обычно в стакан с теплой водой помещают два прибора – ртутный и электронный, а потом сверяют показания. Если они через 5 минут одинаковые, то можете смело брать.
Чтобы измерить электронным прибором температуру в подмышке, нужно её вытереть насухо, минут 5 подержать руку плотно прижатой, а потом ещё 5 минут с термометром, чтобы был тесный контакт с телом, иначе показания могут оказаться неточными.
Инструкция по измерению
Чтобы определить показания электронного термометра в прямой кишке, нужно:
- смазать наконечник устройства детским кремом;
- малыш до года может лежать на спинке и нужно одной рукой поднять и держать ему ножки как для подмывания, а второй градусник;
- расположить ребёнка, которому уже 2 или 3 года, на животе. Аккуратно вставить узкий наконечник на 1,2-2 см, зафиксировать указательным и средним пальцами, а второй рукой зажать ягодички;
- удерживать до сигнала, который показывает, что температура электронного устройства не повышается больше 15 секунд. На это обычно уходит меньше 1 минуты;
- ребёнку в это время нужно ограничить движения, чтобы не допустить травмирования.

Когда мерить?
Во время болезни температуру обычно измеряют 3 раза в день:
- в 7-9 часов;
- днём в 13-15.00;
- вечером в 19-21.00.
Кроме того, это делают при подозрении на повышение, когда ребёнок плохо себя чувствует, ненормально сонный, а также через полчаса после приёма жаропонижающего средства, чтобы проверить, как малыш себя чувствует. Часто это лишние неприятные ощущения для больного малыша. И это ещё один довод в пользу другой локализации для измерения температуры.
Градусник ребёнка должен быть предметом его личного пользования. Перед каждым применением его нужно тщательно протирать спиртом или мыльным раствором, а потом промывать теплой водой и вытирать насухо стерильной салфеткой.
Нормы при измерении температуры в прямой кишке
Поскольку показания градусника при таком способе зависят не только от наличия лихорадки, но и от многих других факторов, нормальные значения и отклонения ректальной температуры достаточно размыты.

Разница между измерениями:
- с подмышечной впадиной примерно на 1-1,1 градус больше, но бывает разбежка и поменьше – 0,4-0,8℃;
- с ротовой полостью – на 0,5℃ больше.
Поэтому нормой для ректальной температуры можно считать 37,6℃.
Но стоит учесть, что на показания термометра очень сильно влияет:
- время суток – утром температура обычно на 0,4-1℃ ниже, чем вечером;
- количество одежды, особенно у детей до года, которые легко перегреваются;
- физическая активность, эмоциональное возбуждение, которые могут быстро поднять температуру больше чем на 1℃;
- обильный приём пищи, после которого дитё может потеплеть на 0,5-0,8℃;
- индивидуальные особенности обмена веществ ребёнка.
Чтобы понимать, какая температура у вашего малыша нормальная, нужно её периодически измерять, когда он здоров, не лежит под одеялом и на теплоту тела не влияют перечисленные выше факторы, причём, всегда примерно в одно и то же время. Данные нужно записать и сохранить.
| Возраст ребёнка | Верхняя граница нормы температуры в подмышечной впадине | Ректальная норма |
|---|---|---|
| Новорожденный | 36,8℃ | 37,4-37,9℃ |
| В 6 месяцев | 37,5℃ | 38,2-38,5℃ |
| До года | 37,7℃ | 38,3-38,7℃ |
| 2-3 года | 37,7℃ | 38,3-38,7℃ |
| 6 лет | 37℃ | 37,6-38,2℃ |
Как лучше?
Доктор Комаровский в своей популярной книге “36 и 6 вопросов о температуре” отзывается о ректальном способе измерения температуры без особого восторга. Он выделяет такие недостатки этого метода.
Минусы ректального метода
- Неэстетичность;
- размытые критерии по сравнению с подмышечным измерением, ведь показания зависят от:
- глубины, на которую погружен градусник в прямую кишку;
- расположения венозных сплетений вокруг анального отверстия, а по этому признаку разные люди могут существенно различаться;
- большой опасностью при ректальном применении ртутного термометра – ведь любое резкое движение ребёнка может привести к тяжёлой травме.
В подмышке можно провести измерение, когда малыш спит, осторожно подложив ему под руку термометр и посидев с ним рядом 5-10 минут. С ректальным способом такой номер не пройдёт.

Плюсы ректального метода
Западные источники, наоборот, считают ректальную температуру:
- самой точной;
- максимально близкой к той, что внутри тела.
Но также европейские медики считают неприемлемым применение ртутных термометров. Тут и отечественные, и зарубежные врачи едины во мнении – нельзя измерять температуру ректально устройством из стекла и ртути. Если родители решили использовать этот способ, нужно купить качественный электронный прибор.
Источник
| № | Алгоритм действия | Исходный балл | Полученный балл |
| Оснащение | |||
| 1 | Медицинский термометр, часы, перчатки, марлевые салфетки, лоток с дез. раствором, температурный лист, ручка, вазелиновое масло. Техника безопасности: во время проведения термометрии не оставлять ребёнка без присмотра. | 2 | |
| Выполнение процедуры | 2 | ||
| 2 | Объяснить матери/ребенку цель и ход предстоящей процедуры, получить согласие | 1 | |
| 3 | Вымыть и осушить руки. Надеть перчатки. | 2 | |
| 4 | Достать термометр из футляра, встряхнуть его и добиться, чтобы столбик ртути опустился ниже отметки 35 градусов. | 2 | |
| 5 | Смазать термометр методом полива вазелиновым маслом.( Облегчает введение термометра в прямую кишку ). | 2 | |
| 6 | Уложить ребёнка на левый бок, ноги согнуть в коленных и тазобедренных суставах и прижать к животу.( Учёт анатомической особенности расположения сигмовидной и прямой кишки. Примечание: ребёнка до 6 месяцев уложить на спину и приподнять ноги вверх. ) | 2 | |
| 7 | Раздвинуть ягодицы ребёнка 1 и 2 – м пальцами свободной руки и зафиксировать ребёнка в данном положении. | 2 | |
| 8 | Осторожно ввести термометр в анальное отверстие и продвинуть его в прямую кишку, направляя его сначала к пупку, а затем преодолев сфинктеры, параллельно копчику. (Учёт анатомических изгибов прямой кишки). | 2 | |
| 9 | Положить ребёнка на живот, термометр удерживается пальцами, лежащей на ягодицах кисти. (Фиксация термометра.Ягодицы должны плотно прилегать одна к другой, чтобы исключить влияние холодного воздуха). | 2 | |
| 10 | Засечь время – 1 -2 минуты. | 1 | |
| 11 | Извлечь термометр через салфетку и определить его показания. | 2 | |
| 12 | Сообщить маме /ребёнку результат термометрии. Записать результаты исследования в температурный лист. | 2 | |
| 13 | Промыть термометр под проточной водой с мылом. Встряхнуть термометр так, чтобы ртутный столбик опустился в резервуар.( Подготовка термометра к последующему измерению.). | 2 | |
| 14 | Полностью погрузить термометр в лоток с дезраствором (длительность дезинфекции зависит от используемогодезраствора). | 1 | |
| 15 | Вынуть термометр, промыть под проточной водой и вытереть насухо салфеткой. | 2 | |
| 16 | Поместить термометр в футляр. Вымыть и осушить руки. Примечание: Наиболее быстрым и точным методом является ректальный, т.к. при измерении температуры в анальном отверстии наилучший контакт наконечника термометра с кожей. Именно он рекомендован для маленьких детей. Термометр, использованный для измерения температуры в прямой кишке, хранят отдельно от других термометров. | 2 | |
| ВСЕГО | 29 |
Критерии оценки выполнения манипуляции: Измерение температуры тела у детей в прямой кишке.
| Профессиональные компетенции (ПК) | Количество баллов | оценка | Уровень проявления компетенции | |
ПК 2.2. ,ПК 2.3. | 29 -26 | «5» | «Компетенцииосвоены» | |
| 25 -23 | «4» | |||
| 22 -21 | «3» | |||
| Менее 20 баллов | «2» | «Компетенции не освоены» |
Задание 3
Техника снятия кожных швов
| № | Алгоритм действия | Исходный балл | Полученный балл |
| 1. | Оснащение Стерильный лоток, 2 пинцета, ножницы. Стерильный перевязочный материал. Кожные антисептики. Лоток для использованного перевязочного материала. Пинцет для снятия повязки. Емкости с дезраствором для использованного инструментария, перевязочного материала и перчаток. | 2 | |
| Подготовка к манипуляции | |||
| 2. | Уточнить у пациента понимание цели и хода предстоящей манипуляции и получить его согласие. | 1 | |
| 3. | Уложить пациента | 1 | |
| 4. | Вымыть руки гигиеническим способом. | 1 | |
| 5. | Проверить дату стерилизации перевязочного материала и инструментария. | 1 | |
| 6. | Вскрыть пакет с инструментами, извлечь лоток, положить в него повязочный материал: марлевые шарики, салфетку. | 1 | |
| 7. | Надеть перчатки. | 1 | |
| Выполнение манипуляции | |||
| 8. | Снять наклейку с повязки руками. | 1 | |
| 9. | Обработать перчатки. | 1 | |
| 10. | Снять повязку с помощью пинцета для снятия повязки. | 1 | |
| 11. | Осмотреть линию швов. | 1 | |
| 12. | Швы обработать раствором йодоната (прокрасить). | 1 | |
| 13. | Захватить узел шва пинцетом, легким потягиванием вывести подкожную часть нити (у больного она белого цвета в отличие от накожной части темного). | 1 | |
| 14. | Подвести острую браншу ножниц под белую часть нити, рассечь ее у поверхности кожи. | 1 | |
| 15. | Удалить шов. Снятый шов положить на развернутую салфетку. | 1 | |
| 16. | Линию швов обработать кожным антисептиком. | 1 | |
| Окончание манипуляции | |||
| 17. | Наложить стерильную салфетку. | 1 | |
| 18. | Фиксировать повязку. | 1 | |
| 19. | Инструментарий погрузить в дезсредство для дальнейшей предстерилизационной обработки. | 1 | |
| 20. | Снятые повязки, салфетку со снятыми швами и перчатки погрузить в дезсредство с целью дальнейшей утилизации или погрузить в пакеты класса «Б» для утилизации. | 1 | |
| 21. | Вымыть руки гигиеническим способом, высушить. | 1 | |
| ВСЕГО: | 22 |
Критерии оценки
| Профессиональные компетенции (ПК) | Количество баллов | оценка | Уровень проявления компетенции |
ПК 2.1., ПК 2.2 | 22 – 20 | «5» | «Компетенции освоены» |
| 19 – 17 | «4» | ||
| 16 – 15 | «3» | ||
| Менее 15 баллов | «2» | «Компетенции не освоены» |
Государственное бюджетное образовательное учреждение
среднего профессионального образования города Москвы
«Медицинский колледж № 6 Департамента здравоохранения города Москвы»
| Одобрен цикловой комиссией специальных дисциплин №1 Председатель ________Е. А. Мухина Цикловой комиссией специальных дисциплин №2 Председатель ________Т.Э. Макурина «___»__________2013 г. | ЭКЗАМЕНАЦИОННЫЙ БИЛЕТ № _33_ для проведения промежуточной аттестации. Экзамен квалификационный по ПМ. 02 Медицинская помощь беременным и детям при заболеваниях, отравлениях и травмах Специальность: 060102 Акушерское дело, базовая подготовка | УТВЕРЖДЕН Зам. директора по учебно-методической работе _______ И.М. Воронич «___»_________2013 г. |
Задание 1.
Профессиональная задача
Пациентка 60 лет находится в хирургическом стационаре по поводу вскрытия абсцесса ягодицы. Жалобы на боль в области ягодицы, чувство жажды, плохой аппетит, чувство дискомфорта из-за промокшей повязки и загрязненного белья, испытывает боль в области операции при ходьбе. При осмотре выявлено: состояние удовлетворительное, в сознании, адекватна, температура 37,6 гр., АД 150/90 мм.рт.ст., пульс 84 уд. в мин.
Задания:
1. Определите потребности пациента, удовлетворение которых нарушено.
2. Сформулируйте проблемы пациента и цели сестринского вмешательства.
3. Составьте план сестринского ухода.
Задание 2.
Пациентка 28 лет, беременность 16 недель, поступила в пульмонологическое отделение стационара с диагнозом крупозная пневмония. Температура при поступлении 39,5. В течение часа температура снизилась до нормы.
Объективно: t 36,8, кожные покровы бледные, влажные, холодные. Пульс малого наполнения, 100 уд. в мин. АД 85/60 мм.рт.ст. ЧДД 32 в мин.
Задания:
1. Определите и обоснуйте неотложное состояние.
2. Составьте алгоритм оказания доврачебной помощи и обоснуйте каждый этап.
3. Продемонстрируйте манипуляцию на фантоме: «Техника в/м введения 2 мл раствора кордиамина»
Задание 3.
Продемонстрируйте манипуляцию на фантоме: «Взятие мазка из носоглотки на менингококк и коклюш у ребенка».
Источник
Повышение температуры тела у детей – один из самых частых симптомов нездоровья. Обычно подъем температуры – явление безопасное, тактика действий зависит от возраста ребенка и уровня подъема температуры.
Особенности измерения температуры у детей
Точность измерения температуры тела у детей зависит от метода измерения. В таблице ниже представлены оптимальные варианты термометрии в соответствии с возрастом.
Возраст | Оптимальный метод измерения температуры |
От 0 до 3 месяцев | ректально |
От 3 месяцев до 3 лет | ректально, в ухе* или под мышкой |
От 4 до 5 лет | Орально, ректально, в ухе или под мышкой |
| 5 лет и старше | Орально, в ухе или под мышкой |
*При измерении температуры в ухе у детей используется инфракрасный метод определения температуры на барабанной перепонке.
ВАЖНО: мы настоятельно рекомендуем не использовать стеклянные ртутные термометры для измерения температуры у детей. Это травмоопасно и связано с риском разлития ртути.

Золотым стандартом измерения температуры у детей является ректальный метод.
Измерение температуры у детей в прямой кишке
Используйте специальный ректальный градусник для измерения температуры тела у ребенка.
- Уложите ребенка к себе на колени
- Нанесите небольшое количество вазелина на конец термометра.
- Осторожно введите термометр в анус ребенка. Наконечник термометра должен находиться на 0,5-1 см внутри прямой кишки.
- Удерживайте термометр
- Для измерения температуры ртутным термометром требуется две минуты. Для большинства электронных термометров необходимо удерживать термометр менее минуты.

Ректальный метод измерения температуры у детей имеет противопоказания:
- нейтропения (читайте подробнее: нейтропения у детей)
- кровотечения
- болезни свертывающей системы крови, например, тромбоцитопения
- некротический энтероколит
Если при измерении температуры тела в прямой кишке у ребенка младше трех месяцев Вы зарегистрировали лихорадку 38 градусов и выше, следует немедленно обратиться к врачу
Другие методы измерения температуры у младенцев
Измерение температуры тела в подмышечной впадине
Измерение температуры тела в подмышечной впадине менее точный метод термометрии, и у детей младше трех месяцев должен использоваться только тогда, когда ректальное измерение невозможно или противопоказано.
Использование термометров-пустышек
Часто для измерения температуры у младенцев родители используют термометры-пустышки. К сожалению, при всем удобстве метода, точность измерений оставляет желать лучшего. Мы не рекомендуем использовать термометры-пустышки для измерения температуры у детей.
Нормальная температура у детей
Нормальные показатели температуры у детей зависят от возраста и метода измерения температуры.
Где измеряется температура | 0–2 года | 3–10 лет | 11–18 лет |
Во рту | 35,5–37,5° C | 35,5–37,5° C | 36,4–37,6° C |
Ректально | 36,6–38 ° C | 36,6–38 ° C | 37,0–38,1° C |
В подмышечной впадине | 34,7–37,3° C | 35,9–36,7° C | 35,2–36,9° C |
В слуховом проходе (на барабанной перепонке) | 36,4–38° C | 36,1–37,8° C | 35,9–37,6° C |
Рекомендуем к прочтению:
- О нормальной температуре тела
- Лихорадка, общие сведения
Симптомы повышенной температуры у детей
Температура не требует регулярного контроля, заподозрить повышение температуры у ребенка можно по следующим признакам:
- повышение температуры на ощупь
- покраснение щек
- избыточная потливость
- раздражительность, плач без видимых причин
- необычная сонливость или сниженная активность ребенка
Если измерив температуру, Вы обнаружили ее повышение, значит у ребенка лихорадка.
Повышение температуры у ребенка. Когда обращаться к врачу?
Прежде чем ответить на вопросы “кто виноват?” и “что делать?”, мы расскажем о карте опасностей, т.е. о состояниях, признаках и симптомах, когда следует экстренно или срочно обратиться к врачу или вызвать скорую помощь. Одну из ситуаций мы уже упоминали, но, учитывая ее важность, повторим:
Если у ребенка младше трех месяцев ректальная температура тела выше 38 градусов, следует немедленно обратиться к врачу.
Другие причины для немедленного обращения к врачу:
- Ребенок безутешен или вял и апатичен
- У ребенка младше 2 лет лихорадка длится более 24 часов без каких-либо других симптомов.
- Температура поднимается выше 40°С.
- Температура не снижается с помощью жаропонижающих средств или состояние ребенка не улучшается после приема лекарств
- Ребенок принимает назначенные врачом антибиотики, но через день или два ему не становится лучше.
- У ребенка есть признаки обезвоживания: сухие губы или запавший родничок (подробнее о признаках обезвоживания ниже).
- У малыша ранее выявленные иммунодефицитные состояния
- Высокая лихорадка в течение 5 дней
- Сложные фебрильные судороги
Одно из наиболее пугающих проявлений лихорадки у детей – фебрильные судороги. Они встречаются у 2-5% детей. Подробнее о фебрильных судорогах читайте здесь.
Повышение температуры тела у новорожденных
Новорожденные – наиболее уязвимая группа детей при возникновении лихорадки. Если у новорожденного повышена температура, немедленно вызывайте врача.
Очень часто при повышении температуры тела у новорожденных возникают проблемы с дыханием, основными признаками которого являются:
- хрипы или сопение
- раздувание ноздрей при дыхании
- втягивание межреберных мышц
- побледнение или посинение носогубного треугольника или кончиков пальцев
Новорожденный с повышенной температурой тела и с проблемами дыхания должен быть немедленно доставлен в отделение неотложной помощи.
Повышенная температура тела и обезвоживание
Повышенная температура тела является одним из факторов риска обезвоживания, а дети – группа риска по обезвоживанию. Поэтому особую важность при лихорадке приобретает наблюдения за симптомами, по которым можно судить о недостаточном потреблении жидкости. Основными симптомами и признаками обезвоживания у детей являются:
- Запавший родничок
- Сухой язык и полость рта
- Раздражительность
- Плач без слез
- Впалые щеки и/или глаза
- Отсутствие мочеиспускания три и более часа
Причины повышения температуры тела у детей
Чаще всего повышение температуры у детей и младенцев обусловлено различными инфекциями:
- простуда
- ушные инфекции: острый средний отит, наружный отит, который чаще встречается в летнее время
- респираторные инфекции, такие как респираторно-синцитиальная вирусная инфекция (RSV)
- грипп
- пневмония
- розеола
- вирусные инфекции горла
Следует помнить, что у новорожденных и младенцев неустойчивая терморегуляция и избыточно теплая одежда может приводить к подъему температуры. Младенцы также склонны к перегреву в жаркую погоду.
Отдельно стоит сказать о прорезывании зубов. На сегодняшний день, строгих научных доказательств того, что прорезывание зубов может быть причиной повышения температуры, нет. Однако полностью исключить такую возможность невозможно. И никогда не следует связывать температуру выше 39 градусов с прорезыванием зубов.
Рекомендуем ознакомиться со сроками прорезывания зубов у детей.
Повышение температуры тела у ребенка. Что делать?
Обычно повышение температуры тела у детей не требует каких-либо действий со стороны родителей, необходимо только умеренное наблюдение:
- Следите за уровнем активности ребенка и общим комфортом. Если ребенок активен, бодр и даже весел, он не нуждается в лечении.
- Убедитесь что ребенок пьет достаточно количество жидкости. Младенцев необходимо поить часто. Если ребенок на грудном вскармливании, то следует кормить по требованию. Детям постарше требуется дополнительная жидкость. Лучше использовать те напитки, которые ребенок пьет с удовольствием. В некоторых случаях врач может рекомендовать растворы электролитов.
- Не будите спящего ребенка, чтобы измерить ему температуру или дать жаропонижающее средство.
- Не отправляйте больного ребенка в детский сад и не отвозите его в места, где могут находиться младенцы или другие уязвимые люди, так как это может распространить инфекцию.
- Строго выполняйте рекомендации врачей, тщательно следите за дозами препаратов, которые Вы даете ребенку.
- Тщательно следите за признаками возможного обезвоживания (см. выше)
Источник
