Как понять если температура у ребенка
Повышение температуры тела – один из симптомов инфицирования детского организма. Так иммунитет реагирует на проникновение бактерий и вирусов. Включается защитная реакция и педиатры не советуют вмешиваться в этот процесс. В случаях, когда показатели становятся выше 38 градусов, организму необходимо помочь. Можно определить температуру у ребёнка без градусника, но термометр все же надёжнее. Если нужного приспособления под рукой нет, выручат способы, проверенные временем. Они дают приблизительные результаты, но иногда этого достаточно, чтобы определить жар и оказать помочь.
Как понять что ребёнок температурит
У новорождённых показатель «нормальной» температуры тела варьируется. Это связано с особенностями процесса терморегуляции. Каждая мама должна знать допустимые значения, чтобы принять меры и избежать критичного состояния. Значение 36,6 устанавливается к 5–7 годам, до этого возраста показатель 37 и 37,5 градусов считается нормой.

О недомогании можно узнать по внешним виду и поведению крохи. Его состояние резко меняется, внимательные родители этого никак не заметят. Выделим признаки, по которым судят о плохом самочувствии малыша:
- Румянец, покраснения и пятна на щёчках;
- Слезоточивость;
- Холодные ручки и ножки;
- Нетипичная вялость, капризность;
- Сонливость;
- Потеря аппетита;
- Горячие шея и животик;
- Ярко-жёлтая моча;
- Судороги.
В зависимости от возраста симптомы проявляют себя по-разному. Наличие одного или нескольких признаков должно насторожить, особенно если ребёнку не исполнилось и года. Но не спешите с жаропонижающими средствами. Перечисленные симптомы могут быть вызваны самыми разными заболеваниями. Лучше все же потратить немного времени и измерить температуру. Причем сделать это можно и при отсутствии градусника.
Способы проверки температуры у малышей без градусника
При повышении температурных значений выше 38 градусов у ребёнка начинается жар. Обнаружить горячие места можно без термометра. Губами или ладонью потрогайте лобик. К чувствительным местам человека относят шею, подмышки, паховые части, локтевые ямки. При температурных колебаниях они горячие. Традиционный способ выручает, но с его помощью можно только обнаружить проблемы в показателях теплового состояния организма. Померить ими точно и определить разницу между 37 и 40 градусами практически невозможно.

Более эффективный метод узнать температуру – проверить частоту его пульса. Повышение температурных значений часто сопровождается нарушением работы сердечной мышцы. Пульс учащается, но по-разному, в зависимости от возрастных особенностей детей. По мере взросления частота сердцебиения меняется. Для точного определения важно знать нормы:
- Новорожденные–140 ударов в минуту;
- 1 месяц – 1 год — 125–30;
- 1–3 года — 115–125;
- 3–7 лет — 90–110;
- 7–10 лет — 75–80.
При прощупывании пульса используют секундомер. Если толчковые показатели превышают возрастные нормы на 15–20 ударов, у ребёнка температура.
Маленькие дети очень подвижны, поэтому необязательно ставить таймер на минуту. Пальцами рук нащупайте артерию и сосчитайте толчки за 10 секунд. При умножении полученной цифры на шесть, получится показатель частоты сокращений мышцы сердца за 60 секунд. Самая чувствительная пульсация на висках, шее, запястьях и тыльной стороне стопы.
Узнать о повышенной температуре можно по дыханию. Годовалый ребёнок делает 25–30 вдохов в минуту. Если насчитали больше, малыш температурит. Дыхательная система младенцев в 1–2 месяца отличается. Частота дыхания новорождённых самая высокая среди возрастных групп. Для поступления необходимой нормы кислорода, организм вынужден делать 35–50 вдохов в минуту.
Выводы:
Жар – это признак инфекции, поэтому температура у маленьких детей относится к опасным состояниям. Организм реагирует и сопротивляется, но он ещё недостаточно окреп, чтобы победить болезнетворные вирусы и бактерии. Взрослые должны постоянно следить за температурой и состоянием ребёнка. Измерения градусником наиболее точные и надёжные, но, если нужного прибора не оказалось, используйте все доступные способы. Даже приблизительные показатели помогут облегчить состояние жаропонижающими средствами и своевременно обратиться к врачу.
Если вас интересуют подобные статьи, вы можете посетить наш раздел с полезными советами для родителей.
Видео по теме
Источник
Когда у младенцев поднимается температура, родители очень переживают, так как часто не понимают, в чем причина. Однако дневные ее колебания у новорожденных нормальны, потому что у них еще не работает в полной мере система терморегуляции. Утром температурное значение может быть намного ниже, чем вечером, это вероятно будет зависеть от температуры окружающей среды. Важно знать, как определить температуру без градусника у ребенка, и каковы могут быть колебания.

Измерение температуры младенцу
Как ребенок регулирует температуру
Температура тела является мерой способности организма вырабатывать и устранять тепло. Тело очень эффективно поддерживает ее в безопасных пределах, даже если внешние условия сильно изменяются.
В человеческом организме существуют механизмы для терморегуляции, посредством которых тело теряет или получает тепло для поддержания баланса. Мозг (в частности, гипоталамус) отвечает за терморегулирование. Он получает информацию из различных частей тела и передает соответствующие импульсы, заставляя в том числе:
- расширяться кровеносные сосуды, когда слишком жарко, чтобы перенести избыток тепла на поверхность кожи;
- сжиматься кровеносные сосуды, уменьшая приток крови к коже для сохранения тепла.
Кроме того, при высокой температуре начинается потоотделение, а при низкой – быстрые сокращения мышц (дрожь).
У новорожденных терморегуляционная система имеет свои особенности. Она не используется на внутриутробной стадии, так как плод не подвержен колебаниям температуры, и во время беременности он выделяет примерно в 2 раза больше тепла, чем взрослый. Значительная часть этого тепла рассеивается в организме матери.
Важно! Начальное испытание холодом для человека происходит при рождении, в это время его терморегуляционная система начинает работать впервые.
Новорожденный в основном выделяет тепло за счет химического термогенеза. Озноб, который является основным способом выработки тепла у детей и взрослых, невозможен у новорожденных. У них есть особый и очень эффективный способ терморегулирования – путем метаболизма бурого жира (особой жировой ткани, расположенной в разных частях организма и обладающей высокой способностью выделять тепло посредством химических реакций). Обычно он исчезает к третьему месяцу жизни.
Здоровому новорожденному с нормальной массой тела требуется несколько часов или дней, чтобы запустить механизмы терморегуляции. Однако развитие и созревание системы происходят на протяжении всего первого года жизни. Грудничок обладает очень тонкой и нежной кожей, несовершенным регулированием кровотока, слабым функционированием потовых желез и незрелостью терморегуляционных центров в головном мозге.
Нормальные температурные показатели новорожденных
Согласно различным исследованиям, нормальная температура взрослого человека должна составлять 36,6-37,2°С. Однако это правило не распространяется на грудного ребенка. Нормальные температурные показатели для него составляют 36-38°С, в зависимости от метода измерения. Они могут колебаться в течение дня (обычно ниже утром и выше вечером) и способны повышаться, если малыш, например, плачет или интенсивно сосет грудь.

Температурные нормы для детей
Причины повышения и понижения температуры
Повышенным считают температурное значение свыше 38°С. Необходимо не только знать, как понять что у новорожденного температура, но и причины этого явления. Она может повышаться в результате следующих факторов:
- Гипертермия, связанная с условиями окружающей среды, такими как чрезмерное укрытие, близость к источникам тепла или высокая температура воздуха;
Важно! В случае перегревания следует немедленно удалить младенца из жаркой среды и следить за быстрым и спонтанным падением температурных показателей.
- Реакция на прививки. У многих грудничков инъекции вакцин вызывают различные реакции организма, в том числе кратковременное повышение температурных значений свыше 38°С;
- Несформированная полностью система терморегуляции;
- Во время прорезывания зубов температура способна повышаться до 39°С. Однако это состояние длится недолго. Дополнительные признаки – беспокойство, плач, плохой сон, обильное слюноотделение. Десна над прорезывающимся зубом красная и опухшая, болит и зудит.
- Состояния, требующие повышенных затрат энергии, например, сосание груди или активные игры.
Причины повышения температуры, связанные с патологическими процессами в организме:
- Наиболее частая причина – инфекции верхних и нижних дыхательных путей: ОРЗ (простуда), ринит, фарингит, ларингит, бронхит, пневмония и средний отит. Обычно это инфекции, вызванные вирусами;
- Инфекционные заболевания мочевыводящих путей;
- Инфекции желудочно-кишечного тракта;
- Запоры, не прекращающиеся длительное время.
Пониженными температурными показателями считаются значения меньше 36°С (при ректальном измерении). Младенцы теряют тепло значительно быстрее, чем взрослые, поэтому для них гипотермия особенно опасна.
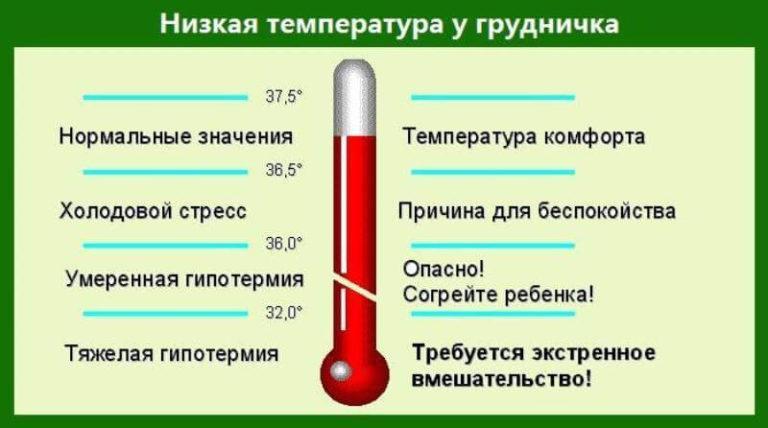
Пониженные температурные значения
Важно! Когда температура падает ниже 36°С, сердце, нервная система и другие органы не могут нормально функционировать.
Причины пониженной температуры:
- Транзиторное снижение температуры у новорожденных первых часов жизни во время адаптации к новым условиям;
- Нахождение терморегуляционных процессов в стадии формирования;
- Долгое нахождение под воздействием низких температур, в результате чего возникает переохлаждение;
Важно! Новорожденному очень легко переохладиться, если он не одет должным образом, или когда находится на сквозняке, соприкасается с холодными поверхностями.
- В результате лечения жаропонижающими средствами;
- При использовании чрезмерных доз сосудосуживающих препаратов;
- Очень редко температура падает во время тяжелых инфекций, например, при менингите и сепсисе;
- Во сне и после пробуждения, как правило, температурные значения ниже, чем в период бодрствования.
Признаки отклонения температуры от нормы
Определение точного температурного показателя малыша производится с помощью термометра. Есть 4 способа измерения:
- вставить термометр в задний проход;
- положить его в рот;
- держа подмышкой градусник;
- с помощью ушного термометра.

Ушной термометр
Для грудничков измерение температуры через рот проблематично, а подмышками – не совсем точный способ. Лучшее решение – измерить температуру через задний проход или ушным термометром.
Существуют внешние признаки, как узнать что у новорожденного поднялась температура:
- При гипертермии кровеносные сосуды расширяются, приток крови к коже увеличивается, и она становится красной;
- Младенец часто дышит;
- Может быть повышенное потоотделение, особенно в области шеи;
- Отсутствие аппетита;
- Цвет мочи приобретает более яркие оттенки;
- Малыш раздражительный, плачет и плохо спит.
Как понять что у ребенка понизилась температура:
- Кожа у младенца бледная, влажная, может быть покрыта пятнами;
- Малыш становится вялым, плохо сосет грудь или бутылочку;
- Дыхание учащается;
- Руки и ноги становятся холодными.
Способы, как без градусника определить у грудничка температуру, относятся к приблизительным. Какой именно температурный показатель у малыша, с их помощью разобраться сложно. Традиционный метод – прикоснуться ко лбу или задней части шеи младенца губами. Тыльная сторона ладони при прикосновении не так чувствительна.

Измерение температуры прикосновением ладони
Как измерить температуру свыше 39°С без градусника у ребенка? Можно руководствоваться внешними симптомами. При таких показателях потоотделение у грудничка прекращается, а слизистая оболочка глаз краснеет.
Когда необходима помощь
Умеренный жар (субфебрильная температура) не требует лекарств. Можно наложить прохладные компрессы на лоб и шею малыша, а также обернуть его икры влажным полотенцем (обязательно пропитанным водой при комнатной температуре).
У повышенной температуры есть положительные стороны. Она является симптомом защитного ответа организма. Небольшой жар ускоряет обмен веществ, что стимулирует образование антител.

Холодный компресс на лоб
Важно! Длительное повышение температуры заставляет организм нуждаться в большом количестве воды, кислорода и энергии. Следовательно, провоцирует обезвоживание и истощение.
Необходимо вызвать медицинскую помощь в следующих случаях:
- фебрильные судороги (реакция организма на быстро повышающуюся температуру);
- ребенок отчаянно плачет, особенно при объятиях;
- появились рвота и диарея;
- малыш сонный и слабый;
- есть нарушения сознания;
- на коже видны красные пятна;
- моча ребенка темно-желтая, он не пускает слюни, плачет без слез – это могут быть признаки обезвоживания.
В основном, дети менее способны регулировать температуру своего тела, чем взрослые. Поэтому они более чувствительны к внешним условиям. Жара и переохлаждение одинаково вредны. Родители должны обеспечить правильный баланс температур, наблюдать за младенцем и при наличии тревожных симптомов вовремя обращаться к врачу.
Видео
Источник
Врачи, рассказывая о своих маленьких пациентах, могут подтвердить, что одним из первых симптомов заболеваний, с которыми сталкиваются родители, обращающиеся за помощью, является лихорадка.
Лихорадкой называется значительное повышение температуры тела выше нормы, которую нужно снимать только при необходимости. Родители и специалисты должны четко знать, когда нужно снижать температуру тела и выбирать наиболее оптимальные меры, минимально влияющие на организм.
Какая температура тела у детей считается нормальной
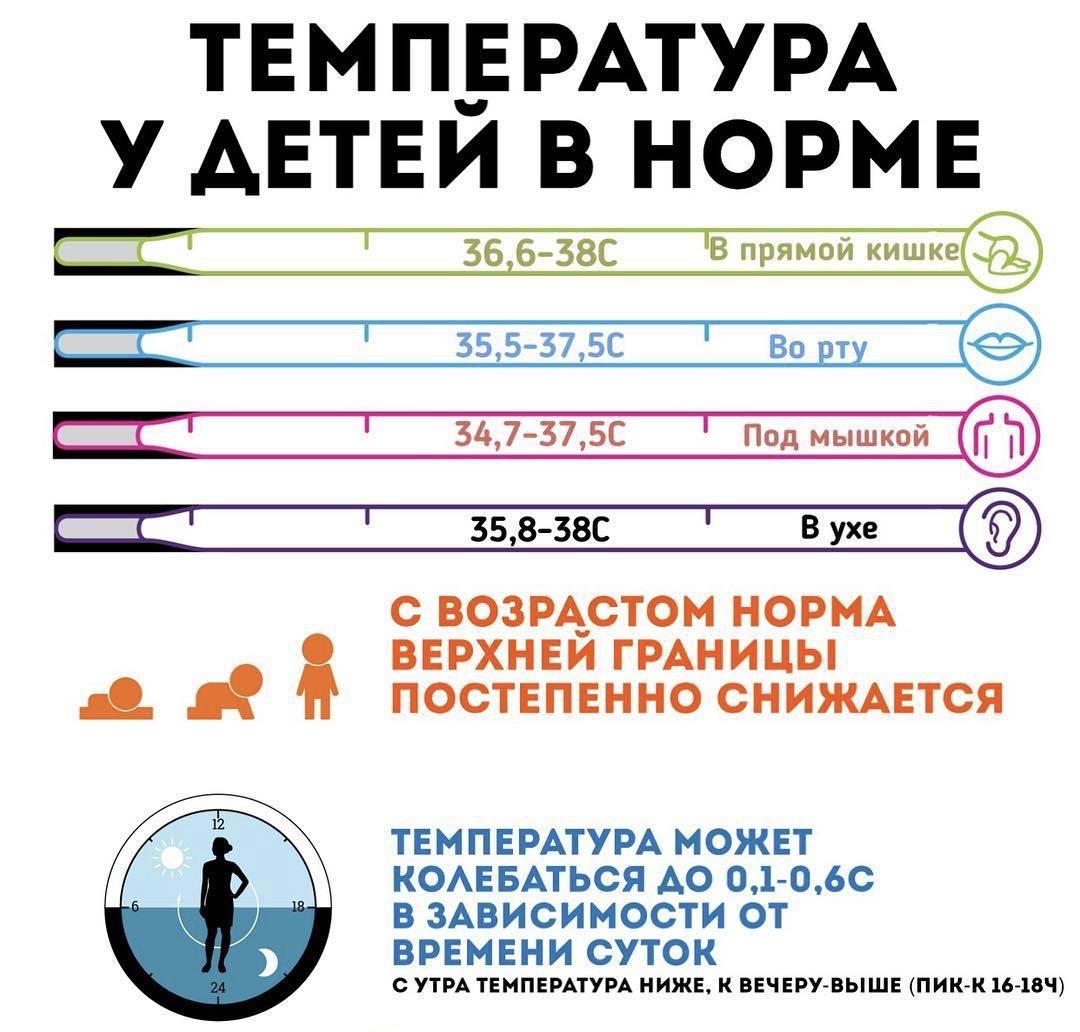
Согласно общепринятой оценке, нормальной температурой тела ребенка считается температура:
- в подмышечной впадине ниже 37,2 ° C;
- измеренная в прямой кишке 38 ° C;
- во рту 37,4 ° C.
Также следует учитывать, что температура тела ребенка может колебаться в пределах 0,8–1° C в течение дня.
Повышенная температура — хорошо это или плохо? Когда нужно снижать температуру?
Лихорадка обычно — частый спутник инфекционных заболеваний у детей и важная причина обращения к врачу. Однако необходимо помнить, что жар не является самостоятельным заболеванием. Это всего лишь симптом основного заболевания, другими словами, это реакция организма на возникновение инфекции.
При повышенной температуре тела вирусы и бактерии гибнут от тепла, параллельно в организме вырабатываются антитела и интерферон, которые помогают организму бороться с инфекцией. Однако высокая температура тела доставляет много беспокойства родителям и неприятных ощущений маленькому пациенту: она нарушает нормальное функционирование сердца, сосудов, нервной системы, органов пищеварения и дыхания.
Пока ребенок с лихорадкой чувствует себя достаточно хорошо, ее не следует снижать, ведь именно так организм борется с инфекцией. К сожалению, организм каждого ребенка индивидуально реагирует на повышение температуры. Один больной ребенок плохо себя чувствует и его очень лихорадит, другой охотно играет, общается, не теряет аппетита, третий становится апатичным и раздражительным, отказывается от еды.
Особое внимание следует обратить на наличие лихорадки у ребенка:
- с хроническими заболеваниями сердца — пороки сердца, аритмии и т. д.;
- легких — астма, хронический бронхит и др.;
- центральной нервной системы — эпилепсия, энцефалопатия и др.
Предотвращение повышения температуры тела выше 38,9 ° C также рекомендуется для детей, у которых были фебрильные судороги, хотя прямой зависимости между степенью изменения температуры и риском судорог нет.
Фебрильные судороги при повышенной температуре
Как снизить температуру тела у ребенка с лихорадкой без лекарств?
Когда дело доходит до лихорадки у младенцев и детей, единственный надежный способ снизить температуру — это лекарства. Все другие жаропонижающие средства, например, охлаждение, можно использовать в качестве вспомогательного средства.
Вот несколько способов снизить температуру тела у ребенка и облегчить его состояние:
- Охлаждение подразумевает растирание водой чуть более прохладной, чем температура тела больного. Ни в коем случае не рекомендуется использование спирта или водки.
- Для снижения температуры физическими средствами рекомендуется прикладывать смоченные холодной водой компрессы в области крупных кровеносных сосудов — пах, подмышки, боковые стороны шеи.
- Нет необходимости накрывать малыша теплым одеялом, достаточно укрыть его тонким пледом.
- Пациенту с лихорадкой рекомендуется находиться в более прохладном помещении с температурой около 18 ° C.
- Очень важно, чтобы больной малыш употреблял достаточно жидкости, потому что ее недостаток в организме может поддерживать лихорадку. Больному ребенку нужно время от времени предлагать его любимые прохладительные напитки.
- Физическая активность ребенка также должна быть ограничена, так как движение и активная мышечная работа увеличивают выработку тепла в организме.
Употребление достаточного количества жидкости при лихорадке
Какие лекарства давать детям при температуре
Если температура тела больного ребенка поднимается выше 39° C, ее необходимо немедленно и эффективно снизить. В настоящее время для лечения лихорадки у младенцев и детей рекомендуется использование парацетамола или ибупрофена.
Ибупрофен обладает тройным действием: подавляет жар, снимает боль и воспаление. Это очень актуально при лечении малыша с «традиционными» инфекционными заболеваниями, у которого помимо лихорадки появляются другие симптомы: покраснение горла, боли в ушах, мышцах или суставах.
Ибупрофен имеет быстрое начало действия: после приема внутрь, эффект наступает через 15-30 минут и длится 6-8 часов. Рекомендуемая доза ибупрофена составляет 7-10 мг / кг, что эффективно для снижения температуры.
Ибупрофен
И последнее, но не менее важное свойство: он довольно хорошо переносится младенцами и детьми младшего возраста. Поэтому это лекарство считается одним из препаратов первой линии от лихорадки, боли и воспалений у детей от 6 месяцев или с массой тела не менее 5 килограммов.
Как давать ибупрофен при температуре
Правильная дозировка ибупрофена — залог максимального жаропонижающего эффекта и безопасности. Слишком низкая доза может не дать ожидаемого эффекта, а прием слишком большого количества препарата просто нерационален: вероятность побочных эффектов возрастет, а желаемый эффект останется прежним.
Большинству младенцев лекарство дают в пределах чайной ложки — половину, полную или полторы. Поскольку чайные ложки в каждом доме могут быть разными, нужно выбирать препарат с мерной ложкой. Однако наиболее точный (и самый простой) способ определить дозу препарата – с помощью специального дозатора, который вставляется в горлышко флакона.
Препарат с мерной ложкой
В России продается много препаратов, содержащих ибупрофен. Как их принимать расскажет врач, выписывающий это лекарство, или подскажет фармацевт. Разобраться с этим вопросом довольно просто. Гораздо сложнее если родители оказались с малышом за границей, без знания языка и без страховки, покрывающей расходы на врача.
В этом случае в любой аптеке можно озвучить действующее вещество ибупрофен — вас поймут. Но выбирать нужно препарат обязательно с дозатором, так как в каждой стране свои допустимые нормы. И не всегда они ниже наших.
В ближайших европейских странах можно, например, попросить суспензию Ибустар. Она близка к нашим препаратам ибупрофена. Кроме этого в упаковке лекарства находится специальный мерный шприц. Суспензия Ибустар дозируется в зависимости от возраста и веса ребенка: рекомендуется разовая доза 7-10 мг / кг.
Например, годовалому ребенку весом десять килограммов следует дать 100 мг ибупрофена, что составляет 5 мл суспензии ибустара. Шприц в упаковке градуирован с шагом 0,5 мл, а 0,5 мл суспензии содержит 10 мг ибупрофена.
Между этими однократными дозами следует выдерживать интервал в шесть часов, и нельзя превышать максимальную суточную дозу 30 мг / кг. Также нельзя использовать ибупрофен более 3 дней.
Когда обратиться к врачу?
В любом случае повышения температуры у ребенка лучше посоветоваться с врачом. Не откладывайте запись к педиатру в следующих ситуациях:
- у ребенка рвота, диарея, он отказывается пить;
- лечение жаропонижающими средствами не снижает температуру и не улучшает состояние;
- температура выше 39-40° C;
- если симптомы ухудшаются или необходимо принимать препарат более 3 дней;
- состояние ребенка не улучшается в течение 2 дней после обращения за лечением.
Диарея при температуре
Немедленно обратитесь в клинику, если у вашего ребенка судороги или кожная сыпь. Также не откладывайте визит к врачу, если поднялась температура у ребенка в возрасте до трех месяцев, а если ребенку от трех до шести месяцев, температура достигает 39° C. Также температура опасна, если у ребенка сопутствующее заболевание сердца или легких.
При каких заболеваниях развивается лихорадка
- Абеталипопротеинемия;
- Амебиаз;
- Аскаридоз;
- Балантидиаз;
- Бартонеллез;
- Бластомикоз;
- Болезнь Лайма;
- Ботулизм;
- Бруцеллез;
- Кистозный эхинококкоз;
- Холера;
- Пятнистый тиф;
- Дифиллотриоз;
- Дифтерия;
- Энтеробиоз (колоректальная инфекция);
- Клещевой энцефалит;
- Инфекция Escherichia coli;
- Гонококковая инфекция;
- Герпетический энцефалит;
- Гистоплазмоз;
- Инфекционный мононуклеоз;
- Анальные и генитальные (венерические) бородавки;
- Опоясывающий лишай;
- Кампилобактериоз;
- Кандидоз;
- Свинка;
- Хламидиоз;
- Столбняк;
- Туберкулез;
- Коклюш;
- Криптококкоз;
- Криптоспородиоз
- Ку-лихорадка
- Респираторный туберкулез
- Легионеллез;
- Лейшманиоз;
- Проказа;
- Лептоспироз;
- Грибок кожи;
- Листериоз;
- Простой герпес;
- Менингит;
- Моллюск (инфекционный моллюск);
- Грибок ногтей;
- Чесотка;
- Кожная сибирская язва;
- Онхоцеркоз;
- Парвовирусная инфекция;
- Бешенство;
- Педикулез и фтириаз;
- Малярия, вызванная Plasmodium falciparum;
- Легочный актиномикоз;
- Легочный аспергиллез;
- Микобактериальная инфекция легких;
- Пневмоцистоз;
- Псевдомембранозный колит;
- Краснуха;
- Ротавирусная инфекция;
- Розацеа;
- Сальмонеллезный энтерит;
- Скарлатина;
- Споротрихоз;
- Шанкроид;
- Шигеллез;
- Тениаза (Taenia solium);
- Тенения (Teniarinchosis);
- Корь;
- Токсикоз;
- Токсоплазмоз;
- Трахома;
- Трихинеллез;
- Туберкулезная периферическая лимфаденопатия;
- Тунгиоз, заражение песчаными блохами;
- Острая ВИЧ-инфекция;
- Острый гепатит А;
- Острый гепатит В;
- Острый гепатит С;
- Острый полиомиелит;
- Ветряная оспа;
- Брюшной тиф;
- Вирусные бородавки;
- Кишечный иерсиниоз.
Поделиться ссылкой:
Источник
