Может быть паратонзиллит без температуры
Паратонзиллярный абсцесс – патологический процесс, при котором формируется полость, заполненная гнойным содержимым. Сосредоточенная она в тканях, которые окружат небную миндалину. Развитие абсцесса происходит на фоне воспаления окломиндальных тканей. Чаще всего происходит это после ангины или хронического тонзиллита. В большинстве случаев формирование гнойника происходит, с одной стороны. Лечение нужно осуществлять непосредственно после обнаружения первых симптомов.
Описание заболевания
Развитие патологического процесса связано с анатомическим строением небных миндалин и сосредоточенных около их тканей. Миндалины имеют углубления, которые называются криптами. При возникновении воспалительного процесса они заполняются гнойным содержимым. Глубокие гнойники сосредоточены в верхней области миндалины. Именно там воспалительный процесс при ангине наблюдается чаще всего.
С течением времени вместо воспалительных очагов формируется рубцовая ткани. Она предотвращает нормальный отток воспалительной жидкости и гноя из углублений миндалин. Если произойдет новое воспаление, то процесс очищения измененных углублений затормаживается, а вот инфекционный процесс перемещается вглубь. Он через железы Вебера движется прямо в паратонзиллярное пространство.
Зона около верхнего полюса миндалин также часто поддается развитию инфекционного процесса. Происходит это за счет того, что ее клетчатка имеет довольно рыхлю структуру, так что сосредоточение абсцесса там происходит максимально часто.
При хронической форме тонзиллита наблюдается местное и общее ослабление иммунитета, следовательно, можно с уверенностью утверждать, что развитие воспалительного процесса в паратонзиллярном пространстве при проникновении инфекции может возникнуть очень легко.
На видео- паратонзиллярный абсцесс:
Паратонзиллярный абсцесс может быть диагностирован в следующих формах:
- Отечная. Эта форма патологического процесса наблюдается крайне редко, так как сопровождается незначительными болезненными ощущениями в горле. Возникать может по причине переохлаждения. Поэтому болезнь крайне легко преобразуется в более тяжелую стадию.
- Инфильтративная. Такая форма патологии диагностируется в 1015 % случаев. Для нее характеры признаки отравления, среди которых подъем температуры, боль в голове, болезненные ощущения при глотании. Именно эта стадия патологического процесса требует назначения лечения.
- Абсцедирующая форма. Это и есть паротонзиллярный абсцесс. Происходит в 80-85% случаев у пациентов с гнойным тонзиллитом, если не было выполнено своевременное лечение. При этом абсцесс может принимать различную локализацию.
Кроме этого паратонзиллярный абсцесс классифицируют на три вида с учетом того, в какой области миндалин произошло поражения. Для каждой формы характерны свои отличительные особенности:
- Передне-верхней. Он диагностируется в 90% случаев. Возникает он по причине нарушенного оттока гноя с верхнего полюса миндалины. В результате этого гнойное содержимое скапливается и переходит на клетчатку.
- Задний. Его диагностируют практически у каждого 10 пациента. На его фоне может возникнуть отек гортани и нарушиться дыхание.
- Нижний. Он возникает крайне редко. Его формирование связано с однотогенный причиной. Абсцесс сосредоточен в клетчатке за нижней третью небной дуги, которая распложена между язычной и небной миндалинами.
Каковы причины ларингита у детей и как его можно излечить. поможет понять данная статья.
А вот каковы признаки ларингита у взрослых и как его можно вылечить с использованием лекарственных средств, рассказывается в данной статье.
Также будет интересно узнать о том, как произвести лечение ларингита народными средствами у детей: https://prolor.ru/g/bolezni-g/laringit/lechenie-u-detej-v-domashnix-usloviyax.html
А вот какой антибиотик лучше при ларингите и какое у него название, можно узнать прочитав содержание данной статьи.
Симптомы патологии
Распознать симптомы заглоточного абсцесса можно сразу после того, как была ангина или присутствует хронический тонзиллит. Важно сразу же обратиться к врачу, чтобы не допустить развитие абсцесса в тяжелой форме. В противном случае это будет иметь тяжелые последствия для организма.
На фоне перенесённого инфекционного процесса состояние пациенту может ухудшиться, при этом возникает боль при глотании с одной стороны. При этом наблюдается подъем температуры, а общее состояние намного ухудшилось, чем было при ангине. На одной стороне мягкого неба возникает покраснение, гиперемия. При этом сама миндалина становится незаметной, а смещение язычка осуществляется в одну сторону.
По сравнению с ангиной, боль при абсцессе намного сильнее. Даже при покое она носит острый или колющий характер. Можно поражать ухо и становить более интенсивней при глотании, во время кашля или простого движения. Пациент испытывает сложности при открывании рта, так как наблюдается тризм жевательной мускулатуры. Голова держится в неподвижном состоянии, при этом она может быть наклонена в одну сторону.
На видео- описание паратонзиллярного абсцесса:
Лимфоузлы, расположенные на шее и под челюстью, увеличиваются в размере. Голос становится гнусавым, так как мягкое небо подвижное. Принимать пищу становится невозможным, даже жидкая еда может проходить через нос.
А вот как лечить аденоиды у ребенка народными средствами и насколько может быть эффективно такое лечение, рассказывается в данной статье.
Также будет интересно узнать о том, как капать масло туи при аденоидах и насколько это эффективно для лечения.
Как происходит лечение острого аденоидита и какими средствами это лучше всего делать, рассказывается в данной статье.
Что такое хронический аденоидит у детей и каким образом производится лечение, поможет понять данная информация.
А вот как происходит лечение тугоухости из за аденоидов народными средствами, подробно рассказывается в данной статье.
Общее самочувствие пациента осложняет психологическая напряженность. Она возникает на фоне постоянной боли, которая истощает эмоционально. От этого человек не может нормально спать и есть, в результате чего организм не получает нужные витамины и микроэлементы.
При абсцессе у пациента повышается слюноотделение. Из-за этого он должен постоянно находиться в одной и тому же позе: лежать на боку, сидеть и наклонить голову вперед. Это позволит стекать слюне нормально без выполнения глотательных движений, которые сопровождаются сильной болью.
На 4-5 день развития патологии может произойти самостоятельно вскрытие уже созревшего гнойника. При этом у больного наблюдается резкое улучшение общего самочувствие. Температура понижается, уходит мучительная боль горле. В данном случае производить оперативное вскрытие абсцесса не нужно. Все, что должен выполнять пациент, так это полоскать горло антисептическими растворами.
Любое заболевание требует незамедлительного лечения. Это же и относится к ангине или хроническому тонзиллиту. Если не приступить к своевременной терапии, то можно развиться такое осложнение, как паратонзиллярный абсцесс. Опасность патологии в том, что на миндалинах формируются гнойники. Если не приступить к незамедлительному удалению, то состояние пациенту резко ухудшиться, а еще возникнет ряд опасных осложнений. Даже если язычок в горле увеличился немного, необходимо сразу обратиться к врачу.
Источник
Высокая температура является одним из главных симптомов паратонзиллярного абсцесса, который наблюдается практически у всех пациентов. В большинстве случаев она появляется еще на этапе острого тонзиллита (ангины) и нарастает по мере распространения воспалительного процесса. После формирования гнойной полости температура может подниматься более 39 градусов. Абсцессы же без подъема температуры наблюдаются крайне редко.
Исходя из этого, перед тем как начать лечение абсцесса, нужно удостовериться, правильно ли поставлен диагноз. Существует еще целый ряд воспалительных заболеваний, протекающих без подъема температуры, которые необходимо исключить. Такие болезни как заглоточный абсцесс или флегмонозная ангина почти всегда сопровождаются повышением температуры. А вот при сильных фарингитах и ларингитах этот симптом может отсутствовать. В то же время все остальные проявления вышеперечисленных заболеваний во многом схожи.
Окончательный диагноз ставится на основании следующих диагностических обследований:
- данные общего осмотра;
- диагностическая пункция;
- рентгенография;
- компьютерная томография (КТ);
- магнитно-резонансная томография (МРТ).
Если вышеперечисленные обследования подтверждают диагноз паратонзиллярного абсцесса при отсутствии температуры, это может иметь несколько объяснений. Во-первых, не все у всех людей наблюдается выраженная температурная реакция в силу физиологических особенностей организма. Однако при сформировавшемся абсцессе температура все равно поднимается, хоть и не достигает таких высоких показателей. Во-вторых, температура при абсцессах иногда носит гектический характер. Это значит, что по утрам она может быть в пределах нормы, а ближе к вечеру резко поднимается на 3 – 3,5 градуса. В-третьих, температура может не подниматься у пожилых людей и людей с истощенным иммунитетом. Если данный симптом отсутствует, это значит, что организм не борется с инфекцией. Лечение таких больных наиболее сложное.
В целом при отсутствии температуры лечение абсцесса не сильно отличается от лечения обычных больных с данной патологией. Добавляется лишь консультативная помощь врача-иммунолога, который оценивает состояние иммунной системы и по необходимости вносит определенные поправки в лечение.
Рекомендуется следующая схема лечения для больных с паратонзиллярным абсцессом без температуры:
1. хирургическое вскрытие абсцесса;
2. антибиотикотерапия;
3. местные антисептики;
4. иммунокоррекция.
Хирургическое вскрытие абсцесса.
Опорожнение полости с гноем показано при абсцессе независимо от того, есть ли температура у пациента. Проблема заключается в том, что при угнетенном иммунитете высок риск присоединения вторичных послеоперационных инфекций. Ввиду этого логично будет оставить дренаж для оттока гноя, а также ввести антибиотики локально. Эти меры должны предотвратить повторное образование гноя и присоединение новой инфекции.
Удаление гланд при угнетенном состоянии иммунитета не рекомендуется. Это создает дополнительную угрозу осложнений. Параллельную тонзиллэктомию (операцию по удалению миндалин) проводят только тогда, когда лимфатическая ткань гланд затрудняет доступ к абсцессу или ухудшает отток гноя.
Антибиотикотерапия.
Антибиотики при лечении паратонзиллярного абсцесса назначаются в высоких дозах, чтобы максимально быстро уничтожить гноеродные микробы. Эту максимальную дозу лечащий врач определяет индивидуально. Дело в том, что многие антибактериальные препараты могут повлиять на состояние иммунитета. Если же иммунная система и так угнетена, подбор эффективной дозы становится нелегкой задачей.
Тем не менее, антибиотики назначают обязательно. Дело в том, что при ослабленном иммунитете велика вероятность распространения гноя на соседние области и переход абсцесса во флегмону. Защитные силы организма ослаблены, поэтому гноеродные микроорганизмы легко размножаются и распространяются.
Местные антисептики.
Местные антисептики применяются независимо от наличия температуры у пациента. Их задачей является общее оздоровление ротовой полости и полости глотки. При ослабленном иммунитете это особенно важно, так как прием местных антисептиков снижает вероятность вторичных осложнений в послеоперационном периоде.
При лечении паратонзиллярных абсцессов используют следующие средства:
- хлорофиллипт (спрей, масляный раствор для смазывания миндалин);
- раствор Люголя;
- фарингосепт (спрей, таблетки);
- септолете (таблетки рассасывающиеся).
Иммунокоррекция.
Иммунокоррекция должна проводиться врачом-иммунологом после тщательного обследования пациента. Основной задачей является восстановление иммунной системы и защитных сил организма. Данный компонент лечения особенно важен при отсутствии температуры. Эта особенность течения болезни говорит о неадекватной реакции организма на гнойный процесс.
Многие пациенты начинают лечить ангину самостоятельно, надеясь на скорое выздоровление. При образовании паратонзиллярного абсцесса без температуры легко упустить момент, когда необходимо обратиться за квалифицированной помощью. Запоздалое начало лечения чревато серьезными осложнениями. Поэтому пациентам с ангиной необходимо обращать внимание не только на температуру, но и на другие симптомы скопления гноя.
При пониженном иммунитете паратонзиллярный абсцесс проявляется следующим образом:
- сильные боли в горле;
- увеличение одной из миндалин;
- увеличение регионарных лимфатических узлов;
- ухудшение общего состояния (головные боли, апатия, сонливость);
- учащение сердцебиения и дыхания.
Все эти симптомы не зависят от состояния иммунитета и указывают на формирование абсцесса даже при отсутствии выраженной температурной реакции.
Источник
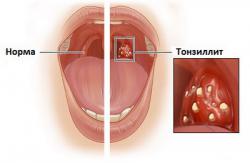
Паратонзиллярный абсцесс (ПТА) — это скопление гноя между капсулой небной миндалины и глоточными мышцами.
Чаще всего диагностируется передний ПТА, он локализуется между верхним полюсом миндалины и передней небной дужкой. Также различают задний ПТА — между миндалиной и задней небной дужкой, нижний ПТА — у нижнего полюса миндалины, наружный ПТА — снаружи миндалины.
Паратонзиллит — инфекционное воспалительное заболевание клетчатки, окружающей небную миндалину, без формирования абсцесса (полости с гноем).
Паратонзиллиту или ПТА обычно предшествует острый тонзиллофарингит, но в ряде случаев заболевание может развиваться и без предшествующей инфекции глотки, что связывают с закупоркой слюнных желез.
Паратонзиллярный абсцесс — наиболее распространенная инфекция глубоких тканей шеи у детей и подростков, на его долю приходится не менее 50% случаев. Ежегодная заболеваемость ПТА составляет 30-40 случаев на 100 000 человек в возрасте от 5 до 59 лет.
Основными возбудителями ПТА являются Streptococcus pyogenes (бета-гемолитический стрептококк группа А, БГСА), Streptococcus anginosus (ангиозный стрептококк), Staphylococcus aureus (золотистый стафилококк, включая метициллин-резистентные штаммы — MRSA) и респираторные анаэробы (включая Fusobacteria, Prevotella и Veillon).
Симптомы паратонзиллярного абсцесса
Типичным клиническим проявлением ПТА является сильная боль в горле (обычно односторонняя), лихорадка, приглушенный голос. Пациенты также могут жаловаться на слюнотечение и трудности при глотании.
Тризм (спазм жевательных мышц), связанный с раздражением и рефлекторным спазмом внутренней крыловидной мышцы, встречается почти у 2/3 пациентов и является важным отличительным признаком ПТА в сравнении с тяжелым течением острого тонзиллофарингита. Также пациенты могут жаловаться на припухлость шеи и боль в ухе на стороне поражения.
Диагностика
В подавляющем большинстве случаев диагноз ПТА ставится клинически — по результатам фарингоскопии (осмотра глотки). Подтверждается получением гнойного отделяемого при дренировании абсцесса или данными инструментальных исследований (чаще всего УЗИ).
При фарингоскопии отмечается опухшая и/или колеблющаяся миндалина с отклонением небного язычка в противоположную поражению сторону, гиперемия (краснота) и отечность мягкого неба. В некоторых случаях присутствуют налеты или жидкое отделяемое в небной миндалине. Отмечается увеличение и болезненность шейных и подчелюстных лимфоузлов.
Двусторонний ПТА встречается крайне редко, его диагностика сложнее, ввиду отсутствия асимметрии в глотке, а также редко присутствующего спазма жевательных мышц.
Лабораторные исследования для постановки диагноза не требуются, дополнительно их назначают для определения тяжести течения и подбора метода лечения.
Лабораторные исследования могут включать:
- общий анализ крови с лейкоцитарной формулой;
- исследование электролитов (калий, натрий, хлор) при признаках обезвоживания;
- стрепта-тест для исключения БГСА;
- посев на аэробные и анаэробные бактерии, если проводилось дренирование абсцесса (посев рекомендуется только при осложненном течении ПТА, рецидивирующем течении ПТА или у пациентов с иммунодефицитными состояниями).
Инструментальные методы обследования — УЗИ, компьютерная томография, рентгенограмма шеи в боковой проекции, магнитно-резонансная томография или ангиография — не обязательны и выполняются для исключения других заболеваний, если диагноз ПТА не очевиден.
Дифференциальная диагностика
Тяжелое течение острого тонзиллофарингита. Частые возбудители — вирус Эпштейна-Барр, вирус простого герпеса, вирус Коксаки (герпангина), аденовирус, дифтерия, БГСА, гонорея. Проявляется двусторонним отеком в горле, гиперемией, на миндалинах могут присутствовать налеты.
Эпиглоттит. Воспалительное заболевание надгортанника, обусловленное, как правило, гемофильной палочкой. Чаще встречается у детей младшего возраста, не привитых от Haemophilus influenzae типа b. Прогрессирует быстрее, чем ПТА. Проявляется болью в горле, слюнотечением, затруднением глотания, дыхательной недостаточностью.
Заглоточный абсцесс (ретрофарингеальный абсцесс). Гнойное воспаление лимфатических узлов и клетчатки заглоточного пространства. Чаще всего наблюдается у детей от 2 до 4 лет. При фарингоскопии при этом отмечаются минимальные изменения. Основные жалобы: ригидность затылочных мышц, боль при движении, особенно при разгибании шеи (в отличие от усиленной боли при сгибании, наблюдаемой при менингите), отек и болезненность шеи, боль в груди, затрудненное глотание, слюнотечение, приглушенный голос, спазм жевательных мышц (присутствует только в 20% случаев).
Осложнения
Ранняя диагностика и своевременное, надлежащее лечение паратонзиллярной инфекции имеют решающее значение для предотвращения осложнений. Осложнения ПТА встречаются редко, но потенциально смертельны. Инфекция может распространяться из паратонзиллярного пространства в глубокие пространства шеи, соседние области и в кровоток.
Лечение паратонзиллярного абсцесса
При осложненном течении детям (в особенности детям младшего возраста) показаны госпитализация и лечение в условиях стационара.
Основным методом лечения ПТА является системная антибактериальная терапия. При тяжелом течении, выраженной интоксикации, затруднении глотания, тошноте антибактериальная терапия назначается парентерально (минуя ЖКТ) с последующим переводом на пероральные формы препаратов — до завершения 14-дневного курса лечения. Курсы антибактериальной терапии менее 10 дней повышают вероятность рецидива заболевания.
После назначения системной антибактериальной терапии рекомендуется динамическое наблюдение в течение 24 часов. Оно допустимо у пациентов с предполагаемым паратонзиллитом, без явных признаков ПТА, без признаков обструкции дыхательных путей, сепсиса, тяжелого спазма жевательных мышц или других признаков осложненного течения заболевания. А также у детей до 7 лет с небольшими абсцессами и редкими эпизодами острого тонзиллофарингита в анамнезе.
Исследования показали, что назначение системной антибактериальной терапии эффективно даже без дренирования абсцесса. По имеющимся данным 50% детей отвечали на системную антибактериальную терапию и не нуждались в дренировании абсцесса или удалении миндалин.
Системная антибактериальная терапия должна включать антибиотики, активные в отношении БГСА, золотистого стафилококка и респираторных анаэробов. При ПТА чаще всего назначаются амоксициллин-клавуланат, ампициллин-сульбактам, клиндамицин. При отсутствии эффекта или тяжелом течении к лечению добавляется ванкомицин или линезолид, чтобы обеспечить оптимальный охват потенциально устойчивых грамположительных кокков.
Существует 3 методики дренирования ПТА:
- пункция ПТА — гнойное отделяемое удаляется через аспирационную иглу;
- дренирование ПТА через разрез;
- тонзиллэктомия.
Дренирование абсцесса никогда не исключает назначения системной антибактериальной терапии.
Все 3 методики дренирования абсцесса сопоставимы по эффективности. Выбор процедуры зависит от состояния пациента, тяжести заболевания, наличия осложнений, возраста и способности пациента к сотрудничеству с врачом.
Пациентам без спазма жевательных мышц или рецидивирующих острых тонзиллофарингитов в анамнезе рекомендуется пункционное дренирование ПТА или дренирование абсцесса через разрез, которые могут выполняться в амбулаторных условиях под местной анестезией.
Тонзиллэктомия является предпочтительной в следующих случаях:
- наличие предыдущих эпизодов ПТА или рецидивирующего тонзиллофарингита;
- значительная обструкция верхних дыхательных путей или другие осложнения;
- неэффективность дренирования абсцесса;
- наличие других показаний для тонзиллэктомии (например, обструкция верхних дыхательных путей и храп из-за большого размера миндалин).
Рандомизированные исследования, в которых сравнивались пункционное дренирование ПТА и дренирование ПТА через разрез, показали сопоставимое разрешение абсцесса — более чем в 90% случаев.
Данные о пользе системной гормональной терапии (глюкокортикоидами) при лечении ПТА противоречивы. Некоторые исследования показывают, что использование глюкокортикоидов (дексаметазона) может сокращать длительность симптомов заболевания, а также уменьшать болевой синдром после дренирования ПТА. В других же исследованиях никаких явных преимуществ назначения глюкокортикоидов у взрослых и детей зафиксировано не было. Поскольку число пациентов, участвовавших в этих исследованиях, было небольшим (от 40 до 250 случаев), необходимо дальнейшее изучение эффективности рутинного применения глюкокортикоидов при лечении ПТА.
Рецидивы ПТА встречаются в 10-15% случаев, чаще у пациентов с рецидивирующим острым тонзиллитофарингтом в анамнезе.
Фактор риска ПТА — курение.
Как проходит лечение паратонзиллярного абсцесса в клинике Рассвет
При своевременном и соответствующем лечении большинство паратонзиллярных инфекций проходят без осложнений. Всем пациентам с диагностированным паратонзиллитом или ПТА мы назначаем системную антибактериальную терапию длительностью 10-14 дней.
По показаниям выполняем дренирование абсцесса под местной анестезией в амбулаторных условиях.
При осложненном течении, рецидивирующих ПТА или острых тонзиллофарингитах, неэффективности антибактериальной терапии и неэффективности дренирования абсцесса мы направляем пациента в стационар для проведения тонзиллэктомии.
В качестве обезболивающей терапии отдаем предпочтение НПВС (ибупрофен) или ацетаминофену (парацетамол), а не местным анестетикам в виде полосканий, спреев и леденцов.
Для лечения паратонзиллита и ПТА мы не назначаем гомеопатические, натуропатические, иммуномодулирующие и другие средства, эффективность которые не доказана.
Автор:

Источник
