Паратонзиллярный абсцесс без температуры лечение
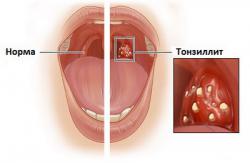
Высокая температура является одним из главных симптомов паратонзиллярного абсцесса, который наблюдается практически у всех пациентов. В большинстве случаев она появляется еще на этапе острого тонзиллита (ангины) и нарастает по мере распространения воспалительного процесса. После формирования гнойной полости температура может подниматься более 39 градусов. Абсцессы же без подъема температуры наблюдаются крайне редко.
Исходя из этого, перед тем как начать лечение абсцесса, нужно удостовериться, правильно ли поставлен диагноз. Существует еще целый ряд воспалительных заболеваний, протекающих без подъема температуры, которые необходимо исключить. Такие болезни как заглоточный абсцесс или флегмонозная ангина почти всегда сопровождаются повышением температуры. А вот при сильных фарингитах и ларингитах этот симптом может отсутствовать. В то же время все остальные проявления вышеперечисленных заболеваний во многом схожи.
Окончательный диагноз ставится на основании следующих диагностических обследований:
- данные общего осмотра;
- диагностическая пункция;
- рентгенография;
- компьютерная томография (КТ);
- магнитно-резонансная томография (МРТ).
Если вышеперечисленные обследования подтверждают диагноз паратонзиллярного абсцесса при отсутствии температуры, это может иметь несколько объяснений. Во-первых, не все у всех людей наблюдается выраженная температурная реакция в силу физиологических особенностей организма. Однако при сформировавшемся абсцессе температура все равно поднимается, хоть и не достигает таких высоких показателей. Во-вторых, температура при абсцессах иногда носит гектический характер. Это значит, что по утрам она может быть в пределах нормы, а ближе к вечеру резко поднимается на 3 – 3,5 градуса. В-третьих, температура может не подниматься у пожилых людей и людей с истощенным иммунитетом. Если данный симптом отсутствует, это значит, что организм не борется с инфекцией. Лечение таких больных наиболее сложное.
В целом при отсутствии температуры лечение абсцесса не сильно отличается от лечения обычных больных с данной патологией. Добавляется лишь консультативная помощь врача-иммунолога, который оценивает состояние иммунной системы и по необходимости вносит определенные поправки в лечение.
Рекомендуется следующая схема лечения для больных с паратонзиллярным абсцессом без температуры:
1. хирургическое вскрытие абсцесса;
2. антибиотикотерапия;
3. местные антисептики;
4. иммунокоррекция.
Хирургическое вскрытие абсцесса.
Опорожнение полости с гноем показано при абсцессе независимо от того, есть ли температура у пациента. Проблема заключается в том, что при угнетенном иммунитете высок риск присоединения вторичных послеоперационных инфекций. Ввиду этого логично будет оставить дренаж для оттока гноя, а также ввести антибиотики локально. Эти меры должны предотвратить повторное образование гноя и присоединение новой инфекции.
Удаление гланд при угнетенном состоянии иммунитета не рекомендуется. Это создает дополнительную угрозу осложнений. Параллельную тонзиллэктомию (операцию по удалению миндалин) проводят только тогда, когда лимфатическая ткань гланд затрудняет доступ к абсцессу или ухудшает отток гноя.
Антибиотикотерапия.
Антибиотики при лечении паратонзиллярного абсцесса назначаются в высоких дозах, чтобы максимально быстро уничтожить гноеродные микробы. Эту максимальную дозу лечащий врач определяет индивидуально. Дело в том, что многие антибактериальные препараты могут повлиять на состояние иммунитета. Если же иммунная система и так угнетена, подбор эффективной дозы становится нелегкой задачей.
Тем не менее, антибиотики назначают обязательно. Дело в том, что при ослабленном иммунитете велика вероятность распространения гноя на соседние области и переход абсцесса во флегмону. Защитные силы организма ослаблены, поэтому гноеродные микроорганизмы легко размножаются и распространяются.
Местные антисептики.
Местные антисептики применяются независимо от наличия температуры у пациента. Их задачей является общее оздоровление ротовой полости и полости глотки. При ослабленном иммунитете это особенно важно, так как прием местных антисептиков снижает вероятность вторичных осложнений в послеоперационном периоде.
При лечении паратонзиллярных абсцессов используют следующие средства:
- хлорофиллипт (спрей, масляный раствор для смазывания миндалин);
- раствор Люголя;
- фарингосепт (спрей, таблетки);
- септолете (таблетки рассасывающиеся).
Иммунокоррекция.
Иммунокоррекция должна проводиться врачом-иммунологом после тщательного обследования пациента. Основной задачей является восстановление иммунной системы и защитных сил организма. Данный компонент лечения особенно важен при отсутствии температуры. Эта особенность течения болезни говорит о неадекватной реакции организма на гнойный процесс.
Многие пациенты начинают лечить ангину самостоятельно, надеясь на скорое выздоровление. При образовании паратонзиллярного абсцесса без температуры легко упустить момент, когда необходимо обратиться за квалифицированной помощью. Запоздалое начало лечения чревато серьезными осложнениями. Поэтому пациентам с ангиной необходимо обращать внимание не только на температуру, но и на другие симптомы скопления гноя.
При пониженном иммунитете паратонзиллярный абсцесс проявляется следующим образом:
- сильные боли в горле;
- увеличение одной из миндалин;
- увеличение регионарных лимфатических узлов;
- ухудшение общего состояния (головные боли, апатия, сонливость);
- учащение сердцебиения и дыхания.
Все эти симптомы не зависят от состояния иммунитета и указывают на формирование абсцесса даже при отсутствии выраженной температурной реакции.
Источник
Общие сведения
Паратонзиллярный абсцесс (синонимы — паратонзиллит, флегмонозная ангина) является одной из нозологических форм гнойно-воспалительных заболеваний глотки, которая отличается от других форм (парафарингеальный и заглоточный абсцесс) распространенностью патологического процесса и анатомо-топографической локализацией. Паратонзиллярный абсцесс представляет собой острое воспалительно-гнойное проявление в области околоминдаликовой клетчатки. Код паратонзиллярного абсцесса по МКБ-10: J 36.
В большинстве случаев тонзиллярный абсцесс является вторичным, т. е. осложнением хронического тонзиллита/острой катаральной, лакунарной или фолликулярной ангины. Значительно реже он может быть в качестве самостоятельного заболевания (первичным), развивающимся вследствие одонтогенного процесса, травмы глотки инородным телом, при хронической обструкции носовых полостей (аденоидит).
Патогенная микрофлора в паратонзиллярную клетчатку проникает преимущественно контактным путём из расширенных изменённых и ветвящихся лакун миндалин через поврежденные (расплавленные/некротизированные) ткани капсулы. То есть, гнойный абсцесс в горле (паратонзиллярный абсцесс/паратонзиллит) являются следствием перехода острого инфекционно-воспалительного процесса с небных миндалин непосредственно на паратонзиллярную клетчатку и прилегающие ткани, который характеризуется одно/двухсторонней воспалительной инфильтрацией. В инфекционно-воспалительный процесс в рыхлой соединительной ткани вовлекается щечно-глоточная фасция, а также верхний констриктор глотки с фасциями. В большинстве случаев имеет место односторонний абсцесс, двухстороннее поражение встречается лишь в 7-10% случаев.
Паратонзиллярные абсцессы являются наиболее часто встречаемым и тяжело протекаемым заболеванием среди всех гнойных процессов глотки. Встречается у лиц различного возраста, но болеют чаще лица в возрасте 15-40 лет. Гендерных различий не выявлено. Характерна сезонность развития заболевания: чаще наблюдаются в межсезонье/холодное время года. Реже острый паратонзиллит встречается в летнее время, преимущественно в случаях резкого местного переохлаждения — мороженое, холодные напитки, купание в холодной воде и др.
Патогенез
Образованию абсцесса способствует наличие в верхней части миндалины глубоких крипт и желез Вебера, активно вовлекающихся в патологический процесс при хроническом тонзиллите. Периодические обострения тонзиллита способствуют формированию в районе небных дужек и устьев крипт рубцов, что приводит к сращению с капсулой миндалины. Как следствие нарушается процесс дренирования патологически измененных масс и создаются благоприятные условия для размножения микрофлоры и быстрого распространения инфекционно-воспалительного процесса внутрь клетчатки. В случаях одонтогенного происхождения патогенная микрофлора распространяется в околоминдаликовые ткани с током лимфы. Травматический паратонзиллит развивается вследствие повреждения слизистой оболочки полости рта с последующим проникновением инфекционных агентов контактным путем вглубь тканей.
Классификация
В основу классификации положены несколько признаков. По локализации патологического процесса выделяют передне-верхний, задний, задне-верхний, передний, боковой (наружный), нижний и двусторонний перитонзиллярный абсцесс.
По клинико-морфологическим проявлениям выделяют: отечную, экссудативно-инфильтративную и абсцедирующую форму которые, по сути, являются переходящими одну в другую стадиями развития патологического процесса в паратонзиллярной клетчатке. Именно первые две формы объединяются термином «острый паратонзиллит». Стадия абсцедирования, при своевременно проведенной и адекватной терапии может и не возникнуть.
Причины
Ведущими этиологическими факторами заболевания является:
- Проникновение в окружающие небные миндалины ткани патогенной микрофлоры. Наиболее часто высеваемым инфекционным агентом является β–гемолитический стрептококк группы А (в 76% случаев). Значительно реже среди бактериальных возбудителей встречаются стрептококки группы G и C, дифтерийная палочка, гонококки; крайне редко – хламидии и микоплазмы, клебсиеллы, кишечная палочка, пневмококки, грибы рода Candida. У значительного числа пациентов с паратонзиллитом встречаются различные сочинения анаэробов.
- Одонтогенный фактор (стоматологические патологи — хронический гингивит, периостит альвеолярных отростков, кариес верхних моляров и др.
- Травматические повреждения с инфицированием ран слизистой оболочки полости рта/горла.
Развитию заболевания способствуют:
- Аномалии развития миндалин.
- Хронические воспалительные заболевания носоглотки и околоносовых пазух.
- Сахарный диабет.
- Иммунодефициты.
- Злоупотребление алкоголем/курение, неполноценное питание.
- Местное/общее переохлаждение.
Симптомы паратонзиллярного абсцесса
Инкубационный период обычно составляет 3-5 суток после острой ангины или обострения хронического тонзиллита. У лиц с ослабленным иммунитетом/пожилых людей абсцесс может сформироваться в течение суток. Клинически абсцесс горла (паратонзиллярный абсцесс) проявляется характерным симптомокомплексом (боли в горле, тризм жевательной мускулатуры, гнусавость речи), однако уровень их выраженности и наличие других местных и общих симптомов зависит от стадии воспаления и локализации абсцесса.
Передневерхний паратонзиллярный абсцесс
В большинстве (90% случаев) встречается передневерхний паратонзиллярный абсцесс. Практически сразу появляются и нарастают общие симптомы интоксикации, обусловленные реакцией организма. Как правило, резко повышается температура тела до 38-39°С, появляется озноб, головная боль, общая слабость, увеличиваются региональные лимфатические узлы, которые при пальпации становятся болезненными, в анализах крови появляются воспалительные изменения. Пациенты жалуются на сильные боли в горле, чаще, с одной стороны, иррадиирущие в ухо, тризм жевательной мускулатуры, обусловленный вовлечением в патологический процесс глоточных мышц/связок, привкус гноя при глотании, откашливаются пахнущие гнойные комочки, обильную саливацию.
Часто отмечается нарушение функции мягкого неба, что проявляется гнусавостью. В редких случаях абсцесс такой локализации может самостоятельно вскрыться, что проявляется резким улучшением общего состояния, снижением тризма и появлением в слюне примеси гноя и дальнейшее течение может быть без температуры. При осложненном/затяжном течении прорыв гнойника происходит чаще на 14-18 сутки, а при распространении гноя в окологлоточное пространство гнойника самостоятельно может не вскрыться вообще, при этом состояние пациента прогрессивно ухудшается.
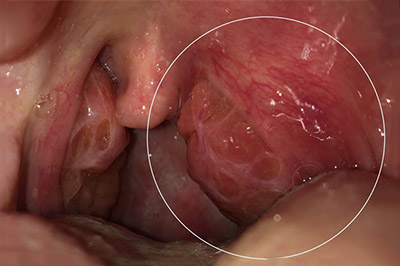
На фоне выраженного болевого синдрома пациенты зачастую принимают вынужденное характерное положение с наклоном головы в больную сторону и вперед. При мезофарингоскопии определяется асимметрия зева, воспалительная инфильтрация, гиперемия, гнойники на гландах, представляющие собой гнойные шарики, отек язычка, небных дужек и мягкого неба, медиальное смещение миндалины со стороны абсцесса, ограничение при открывании рта. Белые гнойники в горле — на гландах не являются характерным признаком абсцесса. Ниже приведено фото паратонзиллярного абсцесса.
Задний паратонзиллярный абсцесс
Гораздо реже (5-8% случаев) гнойник в горле локализуется в задней части (задний паратонзиллярный абсцесс). При этом клинические проявления в части общих симптомов во многом сходны с абсцессом передневерхней локализации, а местные симптомы имеют характерные особенности. Тризм, как правило, отсутствует, локализация гнойника в горле ограничена задней небной дужкой, что создает высокий риск развития отека гортани и последующего стеноза гортани.
Нижний паратонзиллярный абсцесс
Достаточно редкая локализация (0,5-0,8% случаев) и его развитие связано преимущественно с одонтогенной причиной. Паратонзиллярный абсцесс локализуется между язычной и небной миндалиной (за нижней третью небной дужки). При фарингоскопии — ассиметрия зева, обусловленная инфильтрацией нижнего полюса миндалины/небно-язычной дужки, при этом практически интактными остаются верхние отделы. Характерным симптомом является резкая боль при надавливании на корень языка. Иногда происходит реактивный отек гортани с вовлечением в воспалительный процесс язычной поверхности надгортанника.
Следует отметить, что типичные симптомы у взрослых не развивается при сниженной реактивности организма, например, на фоне приема антибиотиков, при сопутствующих системных заболеваниях. В частности, болевой синдром в горле присутствует, однако он менее выражен и не препятствуют процессу глотания жидкости, воспаление в ротоглотке нерезко выражено относительно здоровой стороны.
Инфильтрация и гиперемия миндалин/дужек приобретают часто цианотический (застойный) оттенок. Регионарные лимфоузлы незначительно увеличены. При таких формах воспаления может наблюдаться субфебрилитет или даже протекать без температуры, а изменения в крови могут быть минимальными и даже в пределах нормы.
Анализы и диагностика
Постановка диагноза осуществляется на основании типичной клинической симптоматики, результатов физикального обследования и данных мезофарингоскопии (ассиметрия зева, отек/гиперемии околоминдалиновых тканей (дужки, язычок, мягкое небо), выпячивание из тонзиллярной ниши небной миндалины и ее смещение к средней линии)). В развернутых клинических анализах — повышение уровня СОЭ и лейкоцитов в крови.
Важна дифференциальная диагностика с другими гнойно-воспалительными нозологическими формами глотки (парафарингеальный и заглоточный абсцесс). Так, заглоточный абсцесс характерен преимущественно для детей раннего возраста, причиной которого чаще всего является аденоидит/острый тонзиллит. У взрослых лиц встречается достаточно редко. Кроме различий в локализации абсцесса отсутствуют характерные для паратонзиллярного абсцесса симптомы у взрослых — отсутствует сильный болевой синдром в горле и тризм. При фарингоскопии — багровое выпячивание справа/слева от средней линии задней стенки глотки, при ощупывании шпателем — флуктуация, миндалины и небные дужки интактны, могут присутствовать белые гнойники на миндалинах.
Лечение паратонзиллярного абсцесса
Лечение комплексное, включающее общее/местное консервативное и хирургическое лечение. Консервативное лечение проводится в отечной/инфильтративной стадиях паратонзиллита. На этих стадиях допускается лечение в домашних условиях, особенно если воспаление не выражено и протекает без температуры. При образовании абсцесса пациент подлежит срочной госпитализации в ЛОР-отделение. Как лечить гнойники в горле? В основе общего лечения лежит системная антибактериальная терапия.
При выборе антибиотика необходимо учитывать спектр его активности, скорость достижения бактерицидного эффекта, фармакодинамику/фармакокинетику препарата и неизменяемость его бактерицидных свойств при прохождении в организме через метаболические барьеры. Препаратами первого ряда в терапии инфекционных процессов, обусловленных пиогенным стрептококком являются β-лактамы (цефалоспорины/пенициллины). Поскольку пиогенный стрептококк является наиболее вероятным этиологическим агентом при ангине, эмпирическую терапию следует начинать с препаратов этой группы, а после получения результатов бактериологического исследования проводить ее корректировку.
 Препаратом выбора является Амоксициллин или же комбинация Амоксициллина с Клавулановой кислотой (Амоксициллин-Клавуланат). Учитывая выраженные затруднения при цефалоспорины 3-го поколения (Цефтриаксон). При улучшении общего состояния и процесса глотания возможно проведение ступенчатой антибиотикотерапии, т.е. назначение пероральных форм. При наличии аллергии к указанным препаратам могут назначаться макролиды а (Кларитромицин, Азитромицин, Спирамицин). Назначение цефалоспоринов/пенициллинов 1-2-го поколения не рекомендуется по причине их низкой эффективности.
Препаратом выбора является Амоксициллин или же комбинация Амоксициллина с Клавулановой кислотой (Амоксициллин-Клавуланат). Учитывая выраженные затруднения при цефалоспорины 3-го поколения (Цефтриаксон). При улучшении общего состояния и процесса глотания возможно проведение ступенчатой антибиотикотерапии, т.е. назначение пероральных форм. При наличии аллергии к указанным препаратам могут назначаться макролиды а (Кларитромицин, Азитромицин, Спирамицин). Назначение цефалоспоринов/пенициллинов 1-2-го поколения не рекомендуется по причине их низкой эффективности.
 Местная терапия включает орошение спреем и полоскание глотки различными антисептическими растворами (Грамицидин С, Октенидол, Хлорофиллипт, Ротокан, Фурацилин, Гексорал, Мирамистин; использование таблеток для рассасывания — Стрепсилс). Если присутствует гной на гландах необходимо палочкой с ватой убрать гнойники с миндалин и делать это периодически.
Местная терапия включает орошение спреем и полоскание глотки различными антисептическими растворами (Грамицидин С, Октенидол, Хлорофиллипт, Ротокан, Фурацилин, Гексорал, Мирамистин; использование таблеток для рассасывания — Стрепсилс). Если присутствует гной на гландах необходимо палочкой с ватой убрать гнойники с миндалин и делать это периодически.
В качестве симптоматических средств назначают анальгетики (Аспирин, Нурофен, Анальгин, Ибупрофен, Парацетамол и др.). По показаниям антигистаминные препараты (Цетиризин, Лоратадин, Дифенгидрамин, Хлоропирамин, Дезлоратадин).
Что касается вскрытия инфильтрата уже на начальных стадиях паратонзиллита важно отметить, что даже в случаях, когда при вскрытии гноя не получено, всегда отмечается в последующем я более благоприятное течение заболевания и формирование абсцесса практически исключается. В стадии образования абсцесса показано хирургическое лечение.
Доктора
Лекарства
- Антибактериальные препараты: Амоксициллин, Амоксициллин-Клавуланат, Цефтриаксон, Кларитромицин, Азитромицин, Спирамицин.
- Анальгетики: Аспирин, Нурофен, Анальгин, Ибупрофен, Парацетамол.
- Антисептические средства для местной терапии: Грамицидин С, Октенидол, Хлорофиллипт, Ротокан, Фурацилин, Гексорал, Мирамистин, Стрепсилс.
- Антигистаминные препараты: Цетиризин, Лоратадин, Дифенгидрамин, Хлоропирамин, Дезлоратадин.
Процедуры и операции
Хирургическое лечение — вскрытие паратонзиллярного абсцесса и его дренирование, после чего проводится консервативная терапия с ежедневным дренированием полости абсцесса на протяжении 2-5 дней. Радикальным методом лечения, позволяющим избавится от абсцесса является абсцесстонзиллэктомия, однако решение о ее проведении принимается в каждом случае индивидуально с учетом противопоказаний.
После вскрытия абсцесса рекомендуются физиотерапевтические процедуры: магнитотерапия, микроволновая терапия, токи ультравысокой частоты курсом 5-8 процедур на проекцию небной миндалины, а также регионарных лимфоузлов.
Диета
Диета при ангине
- Эффективность: лечебный эффект через 3-5 суток
- Сроки: 5-7 дней
- Стоимость продуктов: 1500-1600 руб. в неделю
Диета 0 стол
- Эффективность: лечебный эффект через 21 день
- Сроки: 3-5 месяцев
- Стоимость продуктов: 1200-1300 руб. в неделю
В отечной/инфильтративной стадиях назначается диета при ангине. После вскрытие паратонзиллярного абсцесса Диета 0 стол или в случаях абсцесстонзиллэктомии — Диета после тонзилэктомии.
Профилактика
В основе профилактики паратонзиллярного абсцесса лежит своевременная и адекватная терапия острого тонзиллита и обострений хронического тонзиллита с полноценным курсом антибактериальной терапии. В случаях хронического течения с частыми (3 и более раз в год) обострениями эффективным профилактическим мероприятием (при отсутствии противопоказаний) является своевременная тонзилэктомия.
Индивидуальная профилактика включает:
- Укрепление общей сопротивляемости организма, повышение устойчивости к воздействиям неблагоприятных внешних условий (к инфекционным факторам, погодным условиям) путем
местного/ общего закаливание (воздушные/солнечные ванны, гимнастика на свежем воздухе, душ/обтирания/ножные ванны с постепенным снижением температуры воды). - Правильный режим работы/отдыха.
- Регулярная/своевременная санация полости рта (при хроническом гингивите, кариозных зубах) и носа.
- Рациональное питание.
- Коррекция иммунодефицитных состояний.
- Отказ от злоупотребления алкоголем/курения.
Последствия и осложнения
При несвоевременном и неадекватном лечении существует риск развития медиастинита, флегмоны шеи, тонзиллогенного сепсиса. Реже развиваются менингит/энцефалит, абсцесс головного мозга, аррозивное кровотечение, обусловленное гнойным расплавлением тканей и кровеносных сосудов окологлоточного пространства.
Прогноз
Зависит от своевременности лечения и эффективности антибиотикотерапии. В случаях адекватной терапии прогноз благоприятный: выздоровление наступает через 10-15 дней. При развитии осложнений прогноз сомнительный.
Список источников
- Пальчун В.Т., Крюков А.И. Оториноларингология: Руководство для врачей. М., 2001: 257-315.
- Таукелева С.А. Паратонзиллит. Алматы. 1997. С. 38-43.
- Извин А.И. Клинические лекции по оториноларингологии, Тюмень, 2004.
- Пальчун В.Т., Лучихин Л.А., Крюков А.И. Воспалительные заболевания глотки. М.: «ГЭОТАР-медиа», 2007: 288 с.
- Киселев А.С. К диагностике острого гнойного воспаления пара- и ретрофарингеального пространств // Новости оториноларингологии и логопатологии. 1998. № 4. С. 80–82.
Источник
