Ребенок тяжело дышит и кашляет без температуры
Затрудненное дыхание при вдохе и кашель являются признаками ранее перенесенного гриппа или простуды, что чаще всего подтверждается специалистами.
Бывают ситуации, когда идентичными симптомами проявляется несовершенство дыхательной системы, воспаление верхних и нижних респираторных путей, аллергическая реакция, неблагоприятные бытовые, экологические условия. Чтобы оказать квалифицированную помощь потребуется врачебное участие для постановки диагноза, определения лечебной тактики.
Причины тяжелого дыхания и кашля
В норме у здорового человека легкие работают на вдохе и расслабляются на выдохе, поэтому отчетливо прослушивается только вдох. Воспалительные процессы или анатомо-физиологические особенности, затрагивающие воздухоносные пути, изменяют уровень громкости дыхательных шумов на выдохе. Дыхание, при котором звуки при выдохе и вдохе одинаковые называют жестким.
У детей первых месяцев жизни такое состояние объясняется недоразвитием альвеол и мышечных волокон. Проблема не требует проведения терапевтических мероприятий, а решается путем создания благоприятного микроклимата в помещении, увеличения частоты и длительности прогулок, обильного питьевого режима.
Что делать, если тяжело дышать при кашле, можно узнать тут.
Беспокойство вызывает тяжелое дыхание у ребенка и кашель в комплексе с высокой температурой тела, хрипами, насморком, слабостью, что указывает на серьезные патологии дыхательной системы:
Тяжелое дыхание свидетельствует о воспалении дыхательных путей или наличии скопления слизи в бронхах
- ОРВИ, ОРЗ. Локализация в проекции респираторных путей патогенных штаммов провоцирует усиленную выработку секрета, который выстилает поверхность трахеобронхиального дерева, в результате дыхание становится тяжелым, с хрипотцой. Аккумуляция мокроты в незначительных объемах не вызывает опасности для здоровья. Организм через кашлевой рефлекс очищается от слизи, вирусов, бактерий, продуктов их жизнедеятельности.
- Бронхиальную астму. В зависимости от степени прогрессирования болезнь проявляется разными симптомами: от свистящего дыхания, кашля до одышки, стеснения в области грудной клетки, приступов удушья. Предпосылками для развития патологии выступают агрессивные внешние факторы (пыль, аллергены, химическое и механическое раздражение, погодные условия) и внутренние (дефекты иммунной и эндокринной системы, бронхиальная гиперактивность, генетическая предрасположенность).
- Бронхит. Начальная стадия воспаления бронхов напоминает простуду: першение и боль в горле, изменение субфебрильных показателей, недомогание, сонливость, непродуктивный кашель, переходящий в мокрый. Откашливается мокрота белого, желтого или зеленого цвета. При хроническом течении патологические процессы затрагивают внутренние слои бронхов. Возрастает риск атрофии альвеол, что проявляется затрудненным дыханием, сухими хрипами, одышкой, малопродуктивным кашлем, усиливающимся утром и после сна. Ознакомьтесь с лучшими сиропами от кашля при бронхите.
- Пневмонию. Выражается в учащении и жесткости дыхания, кашле разной продуктивности, изменении цвета кожных покровов, головокружении, тошноте, мышечной боли. Косвенные симптомы у грудных детей проявляются частым срыгиванием, отказом от груди, капризностью, беспокойством.
Причиной кашля, сложностей выполнения вдоха-выдоха могут быть ларингиты, фарингиты, коклюш и паракоклюш, дифтерия, корь, средний отит, рак гортани.
Для справки! Ранее полученная травма носа или рост носоглоточной миндалины (аденоиды) ухудшают качество дыхания, нарушая дренажную функцию органов дыхательной системы.
Жесткое дыхание и кашель вызывает подозрения на аллергию. При непосредственном контакте раздражитель провоцирует выброс гистамина, который приводит к появлению отека, кашля, аускультации посторонних звуков при выдохе, одышки, заложенности носа.
У ребенка сухой кашель и очень тяжелое дыхание с хрипами, удушьем, посинением носогубного треугольника может возникать при попадании в горло посторонних субстанций, мелких предметов, что чаще свойственно детям дошкольного возраста.
Как лечить?
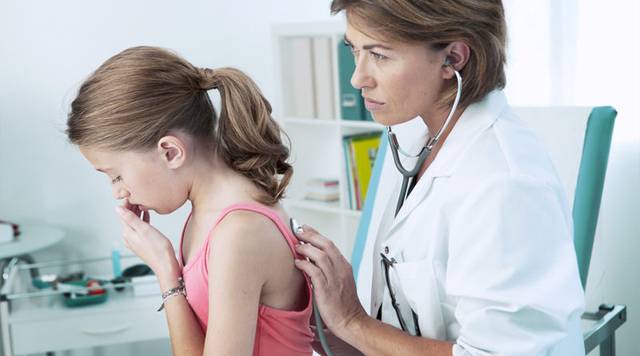
Что делать, если ребенок кашляет и тяжело дышит? Чтобы оказать грамотную помощь потребуется консультация специалиста. Наличие посторонних шумов отоларинголог определяет во время диагностического осмотра, прослушивая внутренние органы стетоскопом.
Отклонение от нормы в процессе дыхания не всегда требует консервативного лечения. Когда неприятные симптомы связаны с аллергией, необходимо идентифицировать и ограничить контакт с возбудителем.
Чаще всего источником аллергической реакции выступает:
Поставить объективный диагноз может педиатр на основании аускультации (прослушивания) внутренних органов
- комнатная пыль;
- перьевые подушки, матрасы;
- резкие запахи в комнате;
- шерсть домашних животных;
- плесень;
- споры растений;
- пищевые продукты;
- лекарственные средства.
Для устранения симптомов аллергии и их профилактики назначают антигистаминные препараты. Их активные компоненты уменьшают количество выброса биогенного амина из тучных клеток, который оказывает влияние на дыхательные пути.
В педиатрической практике предпочтение отдают медикаментам второго и третьего поколения:
- «Лоратадину»;
- «Цетиризину»;
- «Аллергодилу»;
- «Кларитину»;
- «Цетрину».
Комплексное терапевтическое действие (спазмолитическое, противовоспалительное, противозудное) наступает мгновенно, сохраняется до 24 часов. Они хорошо абсорбируются в ЖКТ, не вызывают тахифилаксии, не воздействуют на нервную систему, имеют минимум противопоказаний.
Совет! С точностью определить повышенную чувствительность организма к аллергену можно с помощью аллерготестов.
Когда кашель и жесткое дыхание – остаточные признаки простуды, в компетенции родителей создать благоприятные условия для полноценного выздоровления:
- проветривать помещение дважды в день;
- чаще гулять на свежем воздухе, если позволяют погодные условия, состояние малыша;
- контролировать уровень влажности в комнате (50-65%), температурный режим (днем 21⁰С, ночью 18-19⁰С);
- увеличить дневную норму воды (это может быть теплый чай, молоко, травяные отвары, настои, щелочная вода);
- выполнять утром и вечером ингаляции натрием хлоридом. Как вариант дышать над отварным картофелем, отварами из растений (мать-и-мачехи, ромашки, подорожника, мяты перечной, корня алтея), эфирными маслами;
- изменить положение тела ребенка во время сна (приподнять изголовье, чтобы предотвратить раздражение кашлевых рецепторов слизью);
- подвергать организм умеренной физической нагрузке.
Меры профилактического характера будут эффективны, если состояние ребенка не ухудшают дополнительные неприятные симптомы.
Комплексного лечения требует тяжелое дыхание и кашель, спровоцированное инфекционными агентами (вирусами, бактериями, грибками). Определив чувствительность микроорганизмов, отоларинголог подбирает антибактериальный препарат.
С первых месяцев жизни разрешены «Сумамед», «Зиннат», «Аугментин», «Азитромицин». Время, кратность приема определяет доктор в индивидуальном порядке. В среднем для достижения положительной динамики, предотвращения рецидивов понадобится 7 дней.
Нюанс! По рекомендациям специалиста в отдельных случаях спазматический непродуктивный кашель подавляют противокашлевыми препаратами («Синекодом», «Глаувентом», «Либексином», «Стоптуссином»).
При большом скоплении жидкости в дыхательных путях из-за чего возникают трудности с дыханием, назначают отхаркивающие средства:
Ингаляции при кашле и тяжелом дыхании разжижают слизь, что облегчает процесс выведения мокроты, снижают частоту и интенсивность спастических выдохов, сокращая сроки выздоровления
- «Проспан»;
- «Геделикс»;
- «Плющ»;
- «Термопсис»;
- «Пертуссин»;
- Грудной сбор № 2, 3.
Препараты усиливают секрецию бронхов, изменяют ее реологические свойства, ускоряют отток мокроты из нижних дыхательных путей к верхним, с последующей эвакуацией во внешнюю среду, предотвращая застойные явления.
С двухлетнего возраста разрешены муколитики. Они снижают вязкость и плотность секретируемого, улучшают транспортировку слизи, повышают эффективность газообмена. В качестве примера можно привести «Флуимуцил», «Бромгексин», «Либексин Муко», «Лазолван», «Амбробене».
Отхаркивающие и муколитические средства имеют разный принцип действия, поэтому не назначаются одновременно. Вне зависимости от этиологического фактора выбором, комбинированием препаратов должен заниматься специалист, учитывая возраст и анамнез пациента, противопоказания, особенности течения болезни.
Заключение
Категорически запрещено проводить самолечение, так как большинство болезней дыхательных путей имеют идентичные симптомы на ранней стадии развития. Для выбора правильной тактики терапии при затрудненном дыхании и кашле важно своевременное обращение и корректный диагноз.
Источник
Отоларингологи уделяют большое внимание проблеме аденоидита в связи с ее медицинским и социальным значением. Вследствие увеличения в размерах аденоидов нарушается нормальный процесс дыхания. Это отрицательно сказывается на функции органов и систем, формировании лицевого и грудного скелета, а также на интеллектуальном развитии ребенка.
Головная боль, сонливость, повышение артериального давления, легочная гипертензия, неврологические нарушения, отставание в физическом развитии, гипотрофия, нарушение внимания – все это развивается в результате хронической гипоксии, которая возникает при аденоидите. Для того чтобы избежать серьезных неблагоприятных последствий заболевания, требуется его своевременное выявление и лечение.
Здравствуй, аденоидит!
Глоточная миндалина состоит из лимфоидной ткани. Ее увеличение и воспаление и называется аденоидитом. Причины возникновения заболевания зависят от его разновидности.
Острый аденоидит инициируют стафилококки, стрептококки, пневмококки, вирусы. Хронический аденоидит развивается в результате повторного острого воспаления аденоидов и особенностей иммунной реактивности организма. В возникновении заболевания у детей с аллергическим диатезом большую роль играют экзогенные неинфекционные агенты (пищевые, бытовые).
Предрасполагающие факторы
Какие же факторы могут способствовать появлению аденоидов? К ним относят:
Наследственную предрасположенность: велика вероятность развития заболевания у детей, родители которых сталкивались с этой проблемой
Воспалительные заболевания верхних дыхательных путей: респираторные вирусные инфекции, ангина, корь, скарлатина, коклюш
Склонность к аллергическим реакциям, врожденный и приобретенный иммунодефицит
Неправильное питание (перекармливание, избыток сладкого)
Нарушение оптимальных свойств воздуха (дома слишком тепло, сухо, пыльно, наличие вредных веществ, например, избыток бытовой химии)
Симптомы аденоидита
Для острого аденоидита характерны:
повышение температуры
заложенность носа
боль в ушах
увеличение и болезненность лимфатических узлов
приступообразный кашель ночью
При хроническом аденоидите:
затрудняется или полностью исключается носовое дыхание, вентиляция слуховых труб
наблюдается упорный рефлекторный кашель, особенно по ночам
дети спят с открытым ртом, часто храпят, просыпаются вялые, апатичные, с головной болью
нарушается фонация, появляется гнусавость
возникают значительное понижение слуха, рецидивирующие отиты, синуситы
наблюдаются рассеянность и невнимательность ребенка, задержка развития речи, сложности в обучении в школе
формируется “аденоидное лицо” (открыт рот, сглажены носогубные складки, утолщены крылья носа, клинообразная форма верхней челюсти, неправильное расположение зубов, безразличное выражение лица)
часто возникают респираторные заболевания ( это связано с тем, что при дыхании через рот в нижние дыхательные отделы поступает холодный, неувлажнённый и недостаточно очищенный воздух)
Аденоидит, ты ли это?
Диагноз ставится на основании осмотра ЛОР-органов ребенка, УЗИ, аудио-, тимпанометрии, исследования функции слуховой трубы, изучения микрофлоры носа с определением чувствительности к антибиотикам, исследования иммунного и аллергологического анамнеза, рентгенографии носа (по показаниям).
Капать или удалять?
Для лечения аденоидита используется консервативный и хирургический методы.
Консервативный метод лечения заключается в следующем:
назначение сосудосуживающих, противовоспалительных, иммуностимулирующих средств
промывание носа
отсасывание слизи
лазеротерапия
озонотерапия
лечение сопутствующих заболеваний ЛОР-органов
Хирургическое лечение (аденотомия) проводится в следующих случаях:
неэффективность консервативного лечения (степень разрастания аденоидов не меняется)
наличие постоянных/частых и тяжелых осложнений аденоидита ( отсутствие носового дыхания, остановки дыхания во время сна, отиты, нарушение прикуса, деформация челюсти, нарушение осанки)
Самый современный, эффективный и безопасный метод удаления аденоид – эндоскопический (проводится под наркозом).
Источник
Наступление холодов вызывает у многих родителей панику: недолгая игра в снежки или прогулка под дождем может закончиться для ребенка простудой, верными спутниками которой являются кашель и затрудненное дыхание.
Что такое хрипы
Хрипы – добавочные специфические шумы, присутствующие при вдохе или выдохе. Посторонние звуки возникают на фоне отека дыхательных путей, происходящего вследствие наличия в них препятствий – слизи, мокроты или инородного тела. Воздух не может свободно проходить через суженные сосуды, создается завихрение струи, и появляется хрип. Шум определяется с помощью специального прибора, но иногда звук настолько сильный, что хрип у ребенка можно услышать ухом.

Виды хрипов у детей
По месту локализации хрипы бывают:
- внелегочными,
- трахейными,
- бронхиальными,
- легочными.
В зависимости от механизма возникновения бывают:
- сухие,
- влажные.
Сухие хрипы
Возникают вследствие завихрений воздуха при наличии в дыхательных путях густого комка мокроты, колебаний перемычки, образуемой вязкой слизью, или вибрированием стенки сосуда.
В крупных и средних бронхах звук хрипа , жужжащий или гудящий, в бронхах мелкого калибра , тонкий, свистящий.
Посторонние шумы этого вида сопровождают выдох, так как при вдохе просвет бронхиальных сосудов расширяется и звук бывает не слышен.
Физиологические сухие хрипы возникают при попадании постороннего предмета в дыхательную систему или вследствие чрезмерно сухого воздуха в помещении, как патология они не рассматриваются.
Влажные хрипы
Воздух, проходит в дыхательные пути, заполненные мокротой или иной жидкостью (экссудатом или транссудатом, кровью), и вспенивает ее. Образующиеся пузырьки лопаются и слышен булькающий звук. Хрипы хорошо различимы на вдохе.
Влажные шумы бывают мелкопузырчатыми (симптом патологического процесса в мелких бронхах или альвеолах легких), среднепузырчатыми (воспаление в средних бронхах), крупнопузырчатыми (прослушиваются в крупных бронхах и патологических полостях легких). Влажный звук после откашливания, как правило, становится менее интенсивным или исчезает совсем.
Крепитация – звук треска в конце вдоха или начале выдоха. Альвеолы вырабатывают сурфактант, покрывающий их стенки и препятствующий слипанию. При воспалении тканей легкого выработка вещества нарушается, на выдохе альвеолы “склеиваются”, на вдохе разлипаются с треском.
Посторонние шумы во время дыхания нередко являются симптомами острого бронхита, бронхопневмнонии, отека легких, застойных явлений в малом круге кровообращения, пневмонии,бронхиальной астмы.
Хрипы при дыхании ребенка, не сопровождающиеся температурой
Если исключить из причин попадание инородных тел, то хрип без температуры свидетельствует о воспалительном процессе в органах дыхания, чаще всего в легких (очаговая, крупозная, хроническая пневмония, острый бронхит, образование опухоли). Затруднение дыхания и кашель ребенка могут указывать на воспаление легких, протекающее в скрытой форме.
Почему появляются хрипы в легких у ребенка
- влажные звуки возникают во время прохождения воздуха через скопившуюся в результате воспаления жидкость в легких. Чаще всего наблюдаются при развитии пневмонии, туберкулеза, острого бронхита, отека легких,
- сухие шумы появляются при сужении просветов сосудов легких, через которые проходит воздух. Наблюдаются при бронхите, пневмонии, возникновении новообразований или опухолевых заболеваниях.
Когда необходима врачебная помощь
В случае появление хрипов у ребенка, родителям необходимо проверить, не попал ли в его дыхательные органы посторонний предмет. В иных случаях в обязательном порядке нужно обратиться к врачу для установления точного диагноза заболевания, в результате которого появились шумы.
«Скорую помощь» вызывают, если у ребенка, помимо хрипов, возникают дополнительные симптомы:
- неспособность разговаривать или издавать звуки,
- посинение кожных покровов в области губ,
- сильное затруднение дыхания,
- вялость, потеря ориентации в пространстве.
Медикаментозное лечение
При сухих хрипах
- врач назначает препараты, снижающие активность кашлевого центра в мозге, расширяющие сосуды легких и бронхов, например, Синекод (принимают от 10 до 25 капель в 4 раза сутки), Либексин (от 25 миллиграмм до 100 миллиграмм 3-4 раза в день),
- назначаются средства, стимулирующие образование и отхаркивание мокроты, например Лазолван (в форме сиропа дают детям от 2,5 миллиграмм до 10 миллиграмм 2-3 раза в сутки), Мукалтин (принимают по 1-2 таблетке 3-4 раза в день за полчаса до еды),
- после улучшения секреторной функции органов дыхания назначаются препараты, применяющиеся при влажном кашле.
При влажных хрипах
Лечение должно иметь комплексный характер:
- для устранения воспаления врач назначает Фенспирид (Эриспирус, Эпистат), выпускаемый в форме таблеток или сиропа (принимают, исходя из 4 миллиграмм вещества на 1килограмм массы тела 2-3 раза в день),
- для облегчения выведения мокроты назначают препараты, которые используются для устранения сухих хрипов, за исключением угнетающих рефлекс кашля.
Дозировка приема лекарств определяется только врачом, исходя из тяжести и скорости течения заболевания, возраста ребенка, его веса. Самостоятельное применение лекарственных препаратов для устранения хрипов недопустимо.
Средства народной медицины
Родители, предварительно посоветовавшись с врачом, для облегчения затрудненного дыхания ребенка могут применять народные средства:
- 6 миллилитров сока лимона влейте в 200 миллилитров воды и давайте ребенку 3-4 раза в течение дня через 20-30 минут после еды,
- залейте литром кипятка столовую ложку сосновых почек и дайте настояться 30 минут, после чего давайте ребенку по 50 миллилитров каждые 2 часа,
- смешайте половину стакана почек березы и стакан цветков липы, залейте 300 миллилитрами воды и кипятите 5 минут, после чего разделите отвар на 3 части давайте ребенку в течение дня,
- залейте 250 миллилитрами воды 10 грамм семян льна и кипятите 10 минут. После остывания в отвар добавьте немного меда, разделите весь объем на 3 приема и давайте ребенку за полчаса до или после еды.
Рекомендации доктора Комаровского
Для облегчения течения и предотвращения заболевания у ребенка доктор советует придерживаться правил:
- температура воздуха в помещении не должна превышать 22 градуса, уровень влажность – до 70%,
- нельзя слишком тепло одевать ребенка, это способствует усугублению воспалительного процесса,
- исключить из рациона питания продукты-аллергены,
- родители должны обеспечить постельный режим малыша (при повышении температуры) и обильное питье,
- запрещено самостоятельно давать антибиотики, их назначает только врач.
Определение истинной причины хриплого дыхания у ребенка иногда вызывает сложности даже у доктора, поэтому при появлении такого симптома не стоит бросаться за советами к знакомым или искать ответа в социальных сетях. Своевременное обращение к специалисту поможет предотвратить развитие серьезной болезни и сохранит здоровье нервной системы родителей.
Загрузка…
Источник
