Температура боль в грудине без кашля
Из статьи вы узнаете болит ли грудная клетка или легкие при заражении коронавирусной инфекцией, какие заболевания имеют схожую с коронавирусом симптоматику.

Может ли болеть грудь при коронавирусной инфекции?
Да, может. И связано это с болевыми ощущениями, которые дают расположенные в грудной клетке органы. Ноющая боль может быть признаком поражения сосудисто-нервных пучков, локализующихся в грудном отделе позвоночника, сердца или легких. Стоит подчеркнуть, что к основным симптомам CОVID-19 (кашель, температура, слабость) такие боли не относятся. У 9 из 10 зараженных пациентов их нет, и если они возникают, то в качестве осложнения инфекции.
Как болят легкие при коронавирусе?
Большую часть грудной клетки занимают легкие. Как таковая легочная паренхима не дает острой боли, поскольку снабжена небольшим количеством нервных окончаний, которые контролируют газообмен. Именно поэтому симптом болезненности в легких при коронавирусной инфекции – отсроченный. Первоначально вирус проникает в ткань легких и начинает адаптироваться к новым для него условиям, затем размножается. Боль приходит, когда начинается воспаление с отеком и инфильтрацией легочной паренхимы.
Увеличение легких в объеме растягивает плевру – серозную оболочку легких. Вот тут-то и появляется диффузная боль, затрагивающая спину, диафрагму, переднюю часть грудной клетки. Человеку кажется, что:
- легкие расширяются и изнутри начинают распирать грудную клетку;
- при глубоком вдохе боль появляется выше ключиц, у боковой поверхности шеи, начинается кашель;
- при кашле болит между ребрами (это в процесс включились дыхательные мышцы);
- при статичном положении кажется, что в легких пожар, как при дыхании на холоде или после забега на длинные дистанции.
Подтвердить коронавирусное поражение легких может только врач с помощью рентгена. Поэтому при появлении подобной симптоматики нужен вызов врача на дом, тест на коронавирус и при необходимости или даже в профилактических целях – КТ.
Читайте также: какой кашель при коронавирусе?
Связаны ли болевые ощущения в легких с кашлем и одышкой?
Легкие не болят сами по себе из-за недостаточной иннервации, поэтому боль в области грудной клетки связана именно с кашлем и одышкой – вторичными симптомами поражения бронхиального дерева. Интенсивность боли напрямую коррелируется тяжестью коронавирусного воспаления в органах дыхательной системы. Кроме надсадного кашля, болевой синдром возникает при межреберной невралгии и ишемии тканей, вызванной их гипоксией, то есть одышкой.
Другие симптомы, связанные с коронавирусом
Если у человека просто появляются болевые ощущения в области легких, но основных признаков коронавируса нет – нет и повода для паники. Конечно, надо проконсультироваться с врачом, но бояться не следует. Болеть спина, грудная клетка могут не только при заболевании легких. Самая распространенная причина – перенапряжение межреберных мышц, ущемление нервов, травмы.
Если же речь идет о коронавирусе, должна присутствовать сопутствующая симптоматика:
- температурная свечка на фоне полного здоровья;
- лающий кашель, сухой, без мокроты, саднящий горло и грудь;
- сильная слабость, гипергидроз при любом движении;
- чувство постоянной нехватки воздуха;
- тахикардия за 120 ударов/минуту.
Сочетание хотя бы пары симптомов из списка – повод для экстренного вызова Скорой помощи, а до ее приезда – покой и обильное питье.
Боль в груди не связанная с коронавирусом
Гораздо больше причин для боли в груди, не связанных с COVID-19:
- сердечные проблемы: стенокардия (давит за грудиной), ОИМ, миокардит, перикардит, расслоение аорты, разрыв аневризмы, кардиомиопатия, пороки клапанов сердца;
- боли, связанные с органами дыхания: бронхит (жжение в груди), ТЭЛА, пневмоторакс, плеврит, воспаление легких, ХОБЛ, бронхиальная астма, легочная гипертензия, опухоли;
- патология пищеварительной системы: эзофагорефлюкс, проблемы с глотанием, заболевания печени, желчного пузыря, билиарной системы, поджелудочной железы;
- состояния мышц и костей грудной клетки: переломы или ушибы ребер, близлежащих мягких тканей, хондрит, миалгии;
- иные проблемы: панические атаки, межреберные невралгии, опоясывающий лишай.
Дифференцировать боли в груди профессионально под силу только врачу, поэтому любая негативная симптоматика – повод консультации с ним, не откладывая дело в долгий ящик. Потерянные часы или даже минуты могут стоить человеку жизни.
Людмила Жаворонкова
Высшее медицинское образование. 30 лет рабочего стажа в практической медицине. Подробнее об авторе
Последнее обновление: 10 октября, 2020
Источник
Обычно люди знают, что они заболели по повышенной температуре, боли в горле, насморке или кашле. Такими симптомами сопровождается большинство респираторных заболеваний. Но бывают нестандартные случаи болезни, например, бронхит без кашля и температуры, которые тем и опасны, что сразу их выявить нельзя из-за отсутствия характерных симптомов. Итак, может ли быть бронхит без кашля при выраженном воспалительном процессе в бронхах? Для ответа на этот вопрос нужно узнать, что же такое бронхит?
Определение и характеристика болезни
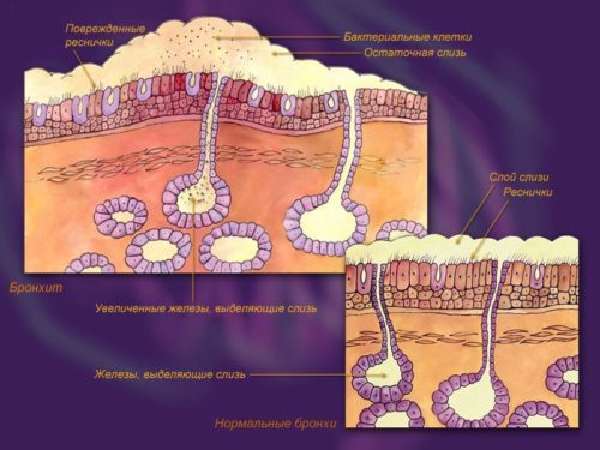
Бронхит представляет собой воспаление слизистой оболочки бронхов, при котором выделяется большое количество патологической слизи, а просвет самих бронхов уменьшается из-за патологического процесса. Основным симптомом заболевания является кашель. Это срабатывает защитный механизм наших бронхов.
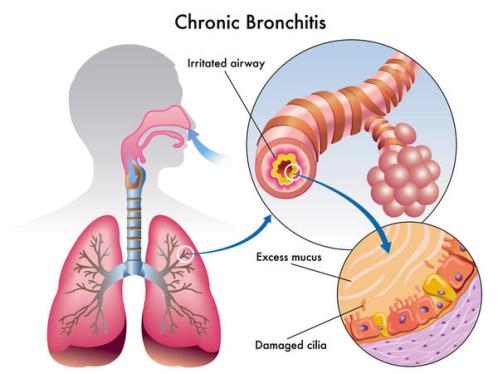
Кашель позволяет рефлекторно избавляться от патологической слизи, выделяемой в больших количествах при распространении инфекции. В этой слизи содержатся бактерии или вирусы (в зависимости от того, чем вызвана болезнь). Они оседают на слизистую оболочку, а реснички простилающего мерцательного эпителия выталкивают эту слизь вверх по дыхательным путям с каждым влажным покашливанием. Это механизм самостоятельного освобождения организма от микробов, которые содержит мокрота. Но есть ситуации, когда мокрота отходит, а кашля нет.
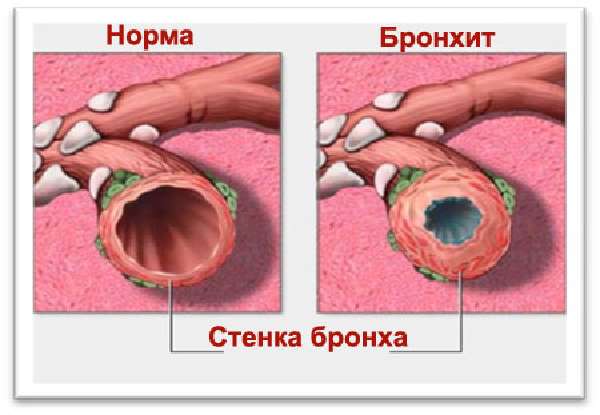
Когда кашель при бронхите не появляется?
Для многих до сих пор остается открытым вопрос о том, бывает ли бронхит без кашля. Ведь все привыкли к тому, что эта болезнь обязательно сопровождается кашлем и гипертермией. Но как у взрослого, так и у детей, иногда встречаются бронхиты без кашля. Это бывает в следующих случаях.
- У пациента бронхит только начинается. Начальная фаза болезни характеризуется симптомами ОРВИ. Симптомы следующие: ухудшается общее состояние, появляется вялость, болевые ощущения во всем теле, поднимается температура, в первые дни кашель не возникает. Он появляется на 3-6 день, но сначала это заболевание развивается без него.
- Развитие бронхиолита. Бронхиолит довольно опасное заболевание, при котором воспаление достигает мелкие разветвления бронхов. Оно опасно своими осложнениями, частым из которых является пневмония. В бронхиолах нет рецепторов, которые вызывали бы кашель. Симптомы болезни похожи на бронхит, но мокрота накапливается, постепенно отходит, кашлем этот процесс не сопровождается.
- Хроническое течение бронхита. Воспаление слизистой бронхов в хронической форме в период ремиссии или начала обострения не сопровождается температурой и кашлем. Хронический бронхит имеет такие симптомы, как одышка, потливость, постоянная слабость и вялость, быстрая утомляемость. Иногда появляется незначительное покашливание утром после сна вне обострения. Мокрота в этот период также не выделяется.
- Бронхит без кашля у ребенка. У детей младше 1 года кашлевой рефлекс не развит, болезнь рефлекторным отхаркиванием не сопровождается. Этот процесс стимулируется специальными препаратами, но ребенок не может нормально откашлять мокроту. Малыш не сумеет правильно произвольно кашлять. По этой причине педиатры советуют родителям, у кого дети постарше, кашлять вместе с ними. А если ребёнок младше 2 лет, нужно смеяться с малышом, чтобы он в смехе откашливался. Это происходит также, когда он плачет.
- Бронхит у пожилых пациентов. Острый бронхит в начальной стадии у пожилых людей также может протекать без кашля. Все дело в ухудшении работы рецепторов, которые реагируют на раздражители кашлем. Из-за склеротических процессов кашлевой центр в головном мозге также теряет свою способность правильно функционировать. При бронхите такой пациент не кашляет, мокрота не выделяется, но патологический процесс идет. Важно периодически прослушивать пожилого человека.
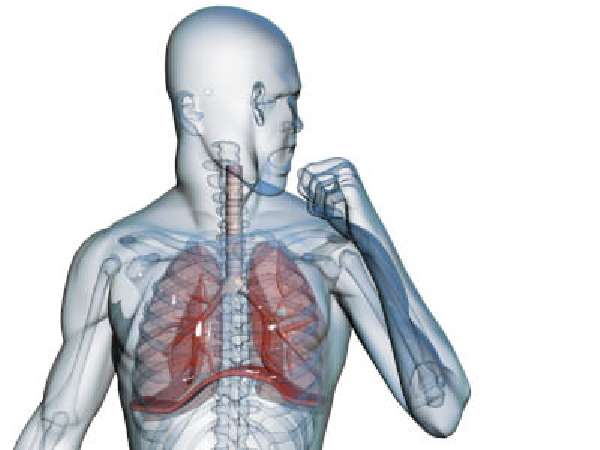
Клиника при таком бронхите
Как же определить болезнь без основного ее признака? На помощь придут другие симптомы бронхита, на которые следует обратить особое внимание. Они похожи на симптомы других болезней, поэтому требуется тщательная диагностика, чтобы не пропустить другую патологию.
- Слабость, утомляемость.
- Потливость наряду с незначительным повышением температуры (37 – 37,5 градусов).
- Насморк, першение в носоглотке, боли в горле.
- Незначительное покашливание.
- Болевые ощущения в области грудной клетки, особенно при вдохе.
- Хрипы и свист во время дыхания у маленьких детей, которые могут услышать взрослые даже без прослушивания.
- Выделяется мокрота редко, так как нет механизма без кашля, который мог бы ее в достаточном количестве выводить.
Протекание патологии без кашля еще не свидетельствует о ее отсутствии. Нельзя нерадиво относиться к перечисленным симптомам, так как болезнь чревата серьезными осложнениями.
Осложнения бронхита
Даже если главный признак болезни не проявляется, это не значит, что патологии нет. Она обязательно как-нибудь проявится, важно только вовремя обратить на это внимание. Если нет своевременного лечения, осложнения не заставят себя ждать при слабой иммунной защите организма пациента:
- Пневмония – воспаляется легочная ткань, лечение длительное с применением антибиотиков.
- Острый бронхиолит – поражаются и закупориваются мелкие бронхиолы, возможно развитие дыхательной недостаточности.
- Дыхательная недостаточность – в альвеолы и легочную ткань не поступает достаточное количество кислорода, это приводит к тяжелым последствиям: патологии работы головного мозга, нарушается процесс кровообращения в головном мозге.
Основные лечебные мероприятия
Лечение такого бронхита всегда комплексное. Оно направлено на высвобождение просвета бронхов от скопившейся за время болезни мокроты. Симптоматическое лечение включает в себя жаропонижающие препараты, если у пациента гипертермия, антисептики для горла, отхаркивающие препараты для выведения патологической слизи. Препараты, воздействующие на возбудителя болезни – это противомикробные средства и противовирусные препараты. Рассмотрим методы лечения подробнее.
Отхаркивающие средства
Эти препараты способствуют выведению слизи за счет увеличения ее количества в бронхах. К таким препаратам относятся преимущественно средства растительного происхождения. Распространенными являются лекарства на основе корня алтея, солодки, чабреца, подорожника.

Муколитики
Эти препараты также способствуют выведению мокроты, предварительно разжижая ее. Они облегчают ее выделение из бронхов, не увеличивая ее количество. Это преимущественно вещества синтетического происхождения. К таким препаратам относят лекарства на основе амброксола, бромгексина, ацетилцистеина. В зависимости, какое вещество в лекарственном препарате, муколитики снижают вязкость мокроты, уменьшают ее выработку, способствуют легкому ее выведению.
Жаропонижающие
При гипертермии, сопровождающей болезнь, дают жаропонижающие средства. Их применение оправдано, если температура достигает 38,5 градусов. При такой ситуации дают препараты на основе парацетамола и ибупрофена. Иногда применяют ацетилсалициловую кислоту.
Противовирусные
Эти препараты назначают для воздействия на возбудителя инфекции. Врач назначает препараты, которые воздействуют на разные вирусы: грипп, аденовирусы, парагрипп и другие. Распространенными являются Ремантадин, препараты на основе интерферона, Гропринозин, Амизон, Эргоферон – препарат, сочетающий в себе противовирусное и антигистаминное действие.
Антибиотики
Противомикробные средства не назначаются просто так. Для их назначения должны быть конкретные показания и результаты диагностики. Есть несколько видов антибактериальных препаратов: пенициллины, цефалоспорины, макролиды, фторхинолоны. В зависимости от возбудителя болезни, врач назначает антибиотик с максимальной концентрацией действующего вещества в бронхах. Дозировку, курс лечения и конкретный препарат должен назначать только специалист.

Другие методы лечения
Как вспомогательная терапия используются массаж, гимнастика для дыхания, ЛФК, ингаляции. Маленьким деткам при стихающем бронхите рекомендуют делать массаж, позволяющий хорошо отхаркивать мокроту. Это дренажный массаж.
Ингаляции можно делать в любом возрасте, они принесут только пользу. Рекомендуют делать ингаляции с использованием небулайзера, так как паровые не всем подходят.
Процесс выздоровления пойдет быстрее, если больному обеспечить хорошие условия: требуется постоянное увлажнение помещения, следует пересмотреть питание. На время болезни лучше не использовать в пищу жирные, соленые и жареные продукты. Нужно стараться употреблять продукты богатые витаминами, особенно витамином С. Также следить за тем, чтобы пациент выпивал много жидкости за день. Это способствует естественному разжижению мокроты и улучшению ее выведения.
Загрузка…
Источник
Боль в груди при вдохе является тревожным знаком, указывающим на серьезные заболевания. В отмеченном месте размещены легкие, сердце – жизненно важные органы, а также здесь располагаются крупные сосуды – аорта. Их поражение несет за собой опасные осложнения и неутешительный исход. Иногда болевые ощущения в груди при дыхании могут быть результатом и менее серьезных болезней. Но все равно они нуждаются в тщательном внимании и вовремя определенном диагнозе.

Основные причины болевых ощущений в груди
Только специалист в состоянии установить, что является причиной боли в груди.
Неприятные проявления могут возникнуть при таких патологических состояниях:
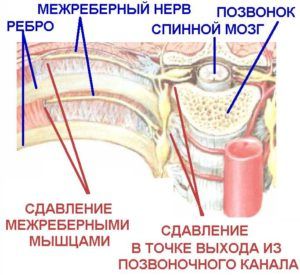
Межреберная невралгия
- заболевания дыхательных путей;
- межреберная невралгия;
- нарушения позвоночника;
- заболевания сердечно-сосудистой системы;
- расстройства пищеварения;
- травмы.
Для определения патологии потребуется дифференциальная диагностика. Выполняется она путем врачебного осмотра и дополнительных исследований. Лечить такое проявление самостоятельно не следует, т. к. эти симптомы имеют различные заболевания и их легко спутать.
Классификация болей
Болевые ощущения при дыхании различаются по силе, остроте, длительности и местоположении. Для установления причины рационально анализировать по области размещения (справа, слева, посередине).
Если боль локализуется:
- справа – фактором являются нарушения ЖКТ, травматические повреждения ребер, новообразования, сердечно-сосудистые болезни, дыхательные инфекции;
- слева – причина может прятаться в почечных коликах, онкологии, воспалительных процессах плевры;
- посередине – можно заподозрить расстройства пищевода, диафрагмы, болезни легких и сердца.
Когда колет в районе сердца либо посередине грудной клетки, то необходимо обратиться к специалисту. Острые боли нуждаются в незамедлительном вмешательстве врача.
Пневмония
Типичным выражением пневмонии становится воспаление легких, провоцируемое грибками, вирусами, бактериями и иными патогенными микробами. Появляется часто из-за слабого иммунитета. Симптоматика следующая:
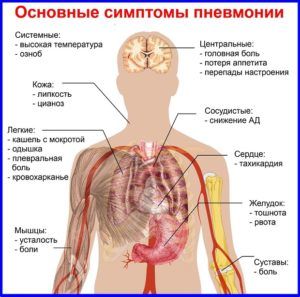
Симптомы которые означают появление пневмонии
- озноб и внезапное повышение температуры тела;
- недостаток воздуха;
- общее недомогание;
- боль в груди во время кашля или при сильном дыхании.
Пневмония сопровождается интенсивным либо умеренным кашлем с отделением мокроты. Проводить терапию следует незамедлительно, в противном случае воспалительный процесс спровоцирует опасные осложнения в форме нагноения, плеврита. Болезнь преобладает у диабетиков, пожилых людей, у больных с патологиями сердца, бронхов, и после перенесенного оперативного вмешательства.
Пневмония лечится комплексно. Пациенту назначаются антибиотики, противовоспалительные, отхаркивающие препараты. Дополнительными методами терапии будут ингаляции, дыхательные упражнения и физиотерапия.
Легочная эмболия
Наблюдается закупорка артерий, которые снабжают кровью легкие. Фактором могут являться маленькие тромбы, передвигаемые кровотечением в орган из вен нижних конечностей. Закупорку способны создать частицы жира, опухолевые клетки. Сгустки в артериях приводят к воспалению, возбуждению нервных корешков плевральной оболочки, отсюда и появляются боли при вдохе.
Легочная эмболия является сложной патологией дыхательных органов, нуждается в непосредственном лечении. Иногда болезнь проходит без симптомов, создавая еще большую опасность для здоровья. Острая эмболия – частая причина внезапной смерти.
Симптомами являются:
- боль при дыхании;
- кашель, недостаток кислорода;
- хрипота в груди;
- повышение температуры;
- тахикардия;
- отхождение кровяной мокроты.
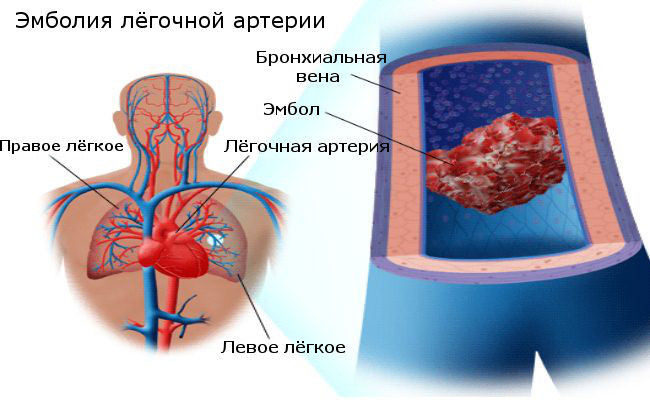
Лечение осуществляют при помощи коагулянтов, а в сложных ситуациях устраняют тромб путем хирургического вмешательства.
Рак легких
Новообразования в легких встречаются намного чаще, нежели в иных органах. Факторами возникновения могут быть облучение, хронический бронхит, туберкулез и др. Опухоль способна долго развиваться бессимптомно, что осложняет определение на начальном этапе. На поздней стадии рак проявляется как респираторные недуги: пневмония, бронхит, грипп.
Симптомы онкологической патологии: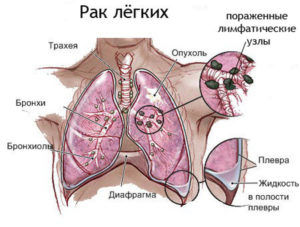
- одышка, учащенное сердцебиение;
- боль в груди при вдохе;
- сухой кашель с возможными продолжительными приступами;
- отхождение кровяной мокроты (запущенная форма).
Эти проявления, включая боль в грудной клетке при дыхании, снимаются противовоспалительными лекарствами, но в дальнейшем появляются вновь. Если на протяжении 1–2 мес. приступы болезненного состояния появились несколько раз – это отчетливый признак прогрессирования опухоли.
Плеврит
Появляется как вторичное заболевание после опухоли, травмы грудной клетки или пневмонии. Плеврит – воспалительный процесс серозной оболочки. Происходит скопление экссудата либо формируются фибринозные образования сверх оболочки.
Главными признаками бывают: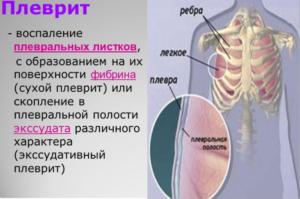
- недостаток воздуха;
- недомогание, озноб;
- боль при вдохе (бывает тупой или острой);
- повышение температуры;
- ощущения жжения в центре грудины;
- сухой кашель.
В целях определения недуга выполняют рентгенографию, производят биопсию плевры. Терапевтические мероприятия подразумевают прием антибактериальных лекарств, иммуномодуляторов, в редких случаях – противотуберкулезных медикаментов. Иногда потребуется химиотерапия.
Пневмоторакс
Иногда боль при дыхании образуется по причине пневмоторакса. Это скопление газов либо воздуха в плевральной области, провоцирующее коллапс легкого. При первичной форме развития воздух собирается неожиданно, при вторичном – образуется вследствие хронических патологий.
Симптомы патологического состояния:
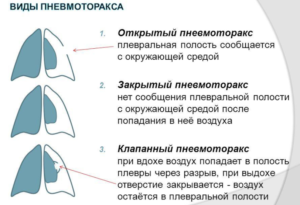
Виды пневмоторакса
- сжатость и боль в грудной клетке;
- паническое состояние;
- бессилие, бледность кожных покровов;
- затрудненное дыхание;
- недостаток воздуха;
- сухой кашель.
Первичный пневмоторакс излечивается самостоятельно из-за незначительного скопления воздуха. А при большом содержании его удаляют шприцем либо посредством дренажной трубки, т. к. возможны осложнения впредь до остановки сердца.
Межреберная невралгия
Может возникать тупая, острая, жгучая боль в области ребер при дыхании. Симптом распространяется под лопатку, поясницу или в ключицу. Болевые приступы появляются днем и ночью продолжительностью в несколько часов. Обусловливается это стеснением нервных корешков в позвоночнике.
Наблюдаются такие признаки:
Этапы межреберной невралгии
- боль в груди при надавливании;
- в момент приступа замечаются судороги мышц, увеличенное потоотделение, покалывание в груди;
- онемение в области ущемления нервных окончаний;
- при чихании, кашле, сжатии груди болевой синдром усиливается.
Причиной межреберной невралгии бывает остеохондроз, травмы, сильные физические напряжения, переохлаждение. Первые симптомы заболевания часто путают с сердечными нарушениями и лечат не то, что нужно, тем самым усугубляют положение.
Сердечно-сосудистые заболевания
Самую большую опасность создают боли в грудной клетке, возникшие из-за болезни сердца, сосудов. Острые патологии (аневризма аорты, инфаркт миокарда) представляют существенную угрозу для жизни человека и требуют неотложной помощи.
Болевые ощущения обладают сдавливающим характером и размещаются под лопаткой, левой рукой. Проявление интенсивное, длится примерно 10 мин. и сопровождается такими симптомами: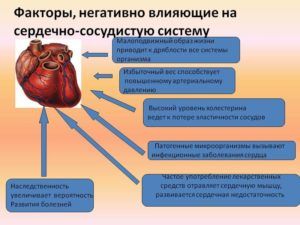
- постоянная одышка;
- снижение или резкое повышение артериального давления;
- кашель с отхаркивающейся кровью;
- панический страх;
- побледнение кожи, холодный пот;
- аритмия, частое сердцебиение.
В момент аускультации наблюдаются изменения ритма, шумы, а также слышны влажные хрипы. Самочувствие при сердечных заболеваниях у больного обычно тяжелое.
Болезненное проявление слева или посередине груди считается главным признаком сердечного недуга, нуждающегося в хирургическом вмешательстве для предупреждения серьезных последствий.
Травматические поражения
Переломы ребер, различные ушибы создают боль при дыхании или во время движения. Симптоматика обуславливается от разновидности и степени травмирования.
Признаками могут являться:
- деформация грудной клетки;
- гематома, отек мягких тканей;
- боль при надавливании;
- ссадины, синяки на коже.

Перелом ребер может спровоцировать нарушение целостности легочной ткани, плевры, а это может вызвать кровоизлияние, пневмоторакс. Затруднены движения, пациенту больно вдохнуть.
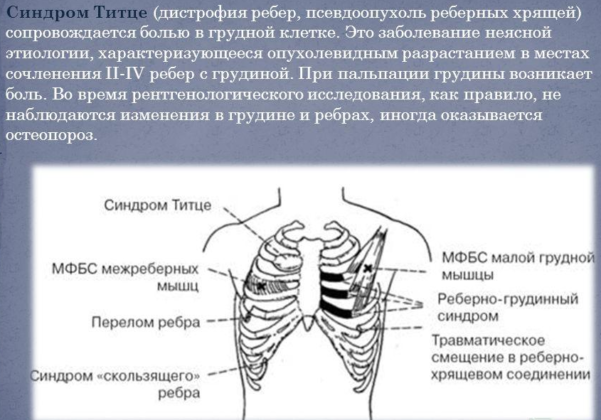
Реберный хондрит
Боли при вдохе возникают из-за воспалительного процесса хрящевой ткани и локализуются в области соединения костей ребер, грудины. Часто болезнь исчезает самопроизвольно. Точный фактор не до конца известен, но вызвать развитие способны даже маленькие травмы грудины, нарушения хрящей при хирургических вмешательствах, респираторные инфекции.
Симптомы реберного хондрита:
- острая боль, усиливающаяся при дыхании и резких поворотах;
- повышение температуры тела;
- болевой синдром при надавливании на ребра.
Для лечения используются противовоспалительные лекарства, миорелаксанты и физиотерапия.
Нарушения пищеварительной системы
В грудной области из органов пищеварения находится только пищевод. И негативные проявления здесь образуются при наличии диафрагмальной грыжи, эзофагитах.
При возникновении боли в области грудной клетки замечаются и другие признаки:
- вздутие живота;
- нарушение стула;
- тошнота, рвота;
- чувство горечи во рту;
- отрыжка, изжога.

Такие симптомы, наряду с болями, в основном связаны с диетическими отклонениями и абсолютно не обуславливаются дыханием либо движением. Острая форма проявления более усилена и может сопровождаться напряжением мышц брюшины.
Диагностика
Чтобы понять, отчего болит грудная клетка, следует провести дополнительные обследования. Диагностические мероприятия предполагают такие процедуры:
- анализ крови, мокроты;
- гастроскопия;
- электрокардиограмма;
- копрограмма;
- ультразвуковое исследование органов брюшины, сердца;
- обследование плевральной жидкости;
- рентген позвоночного столба, легких;
- биохимия крови.
Список исследований способен увеличиваться относительно клинической картины. Понадобится консультация гастроэнтеролога, невролога, кардиолога и др. Только так можно выяснить причину боли в груди и назначить необходимое лечение.
Лечение и профилактика болевых ощущений в груди
Терапия зависит от заболевания:
- При трахеите, пневмонии и плеврите используются антибиотики, иммуностимуляторы, анальгетики.
- При легочной эмболии применяют антикоагулянты, ликвидируют тромб оперативным способом.
- Сердечные заболевания предполагают прием анальгетиков, антикоагулянтов, бета-блокаторов.
- Реберный хондрит подразумевает физиолечение и НВПС.
Боль в груди при вдохе способна проявляться при опасной патологии. Поэтому когда симптом не проходит, лучше обратиться к специалисту. Профилактическими мероприятиями станет полноценное питание, исключение вредных привычек и занятия спортом.
Видео по теме: Почему болит грудная клетка
Источник
