Температура грудного ребенка три месяца

Дети, возрастом до года, в силу особенностей своей физиологии, могут иметь температуру, превышающую привычную 36,6 ˚С. При этом она может меняться в течение всего дня. О том, какая температура тела должна быть у ребенка в 3 месяца, свидетельствуют медицинские исследования. Эти показатели равны значениям нормы и для детей, которым уже исполнилось полгода.

Малышу меряют температуру
Нормальное значение гипертермии для 3-месячного малыша
О том, какая температура должна быть у ребенка в 3 месяца, одним значением ответить нельзя. Можно утверждать, что допустимая верхняя граница равна 37,5˚С. Если при этом нет никаких дополнительных симптомов, говорить о болезни ребенка не приходится. Повышение температуры тела в допустимых значениях, как правило, возникает в результате перегрева. Родители часто одевают детей в слишком большое количество одежды, ночью кутают в пижамы и укрывают пуховыми одеялами, пытаясь исключить переохлаждения крохи. Для ребенка куда страшнее перегрев, чем переохлаждение.
Опасность перегрева обусловлена недоразвитыми потовыми железами. Во время активной игры, одетый в несколько слоев одежды, ребенок непременно начинает нагреваться, несовершенная пока еще система потоотделения не дает ему возможности пропотеть и остыть. В результате чего организм перегревается, ребенок чувствует себя нехорошо, у взрослых появляется повод для беспокойства. Потому очень важно содержать воздух в комнате в пределах нормы: показатели термометра и гигрометра должны находиться в заданных значениях при t = 18-22˚С, влажности 55-65%, тогда будет обеспечена нормальная температура тела у ребенка.

Показатели в норме
Внимание! Норма температуры у ребенка значительно отличается от нормального значения для пожилого человека. Поэтому, если старшее поколение испытывает неприятные ощущения при температуре воздуха в помещении, равной 20 градусов, то это не повод кутать ребенка. Дети при такой температуре воздуха комфортно себя чувствуют в шортах и майке.
Как измерить температуру маленькому ребенку
Существует несколько видов различных термометров. Каждый из них достоверно производит измерение, но имеет свои особенности. Так, общепринятые 36,6˚С являются нормой для подмышечной впадины. Измеряя температуру ребенку с помощью соски-термометра, нужно иметь в виду, что полученные результаты будут на 0,6-1,2˚С выше тех, что получились бы при измерении в области подмышки. То же касается приборов, оснащенных насадкой для ушной раковины, – она также будет выше на 0,5-0,8˚С.
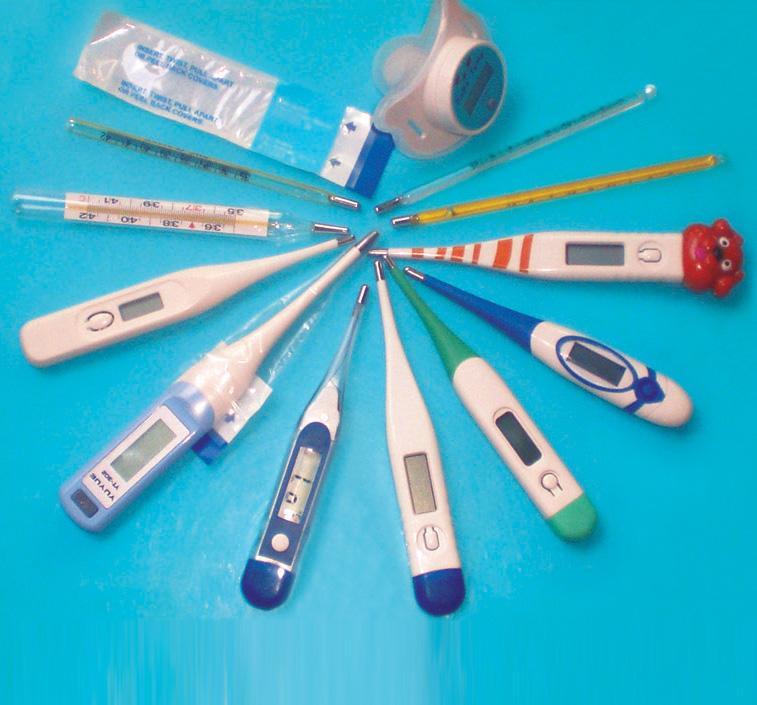
Разные термометры
Важно! Измерять температуру ребенку до 3 месячного возраста в ушной раковине не следует, так как из-за особенностей тепловых процессов в организме результат может быть недостоверным. Такой способ больше подходит для годовалых детей.
Используя традиционный ртутный термометр, перед его помещением в подмышечной впадине необходимо стряхнуть показатели до значения, ниже 35˚С. Подмышка при этом должна быть сухой, поэтому, если ребенок вспотел, кожу необходимо протереть от пота. Длительность измерения таким способом равна 10 минутам. Во время измерения ребенок должен находиться в покое и плотно прижимать термометр рукой к телу. Для удобства исследования мама спящего трехмесячного малыша может взять его на руки, вставить прибор в складку между рукой и туловищем и, надежно прижав устройство, держать малыша на руках в течение 10 минут.
Современные инфракрасные термометры позволяют измерить показатели с поверхности лба, не прикасаясь к голове. Такие приборы одни из самых дорогостоящих, при этом считаются самыми точными. Принцип работы такого термометра основан на оценке температуры инфракрасного излучения, исходящего от поверхности тела. Температура у 3 месячного ребенка может быть измерена таким способом за секунду.
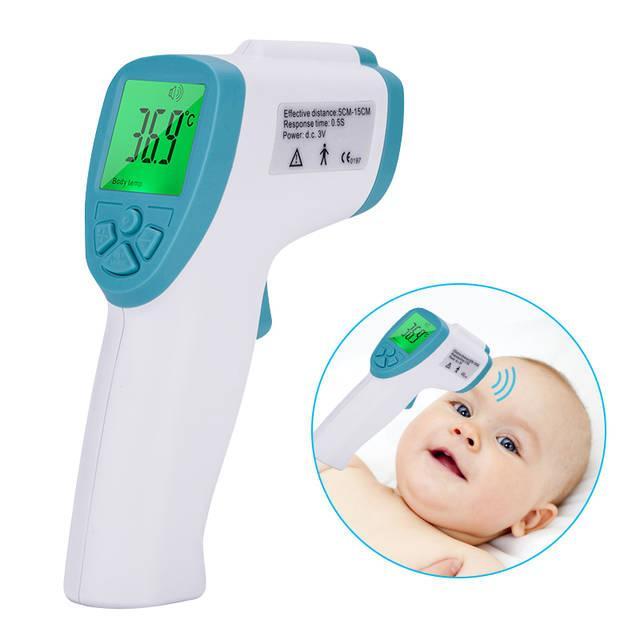
ИК термометр
Что является причиной повышения температуры
Причин для повышения температуры может быть несколько: от банального перегрева до серьезного заболевания. Разобраться в каждой из них должен врач, однако родитель способен адекватно оценить ситуацию, зная, какая температура должна быть у их трехмесячного ребенка, внимательно проанализировав все детали. Важно заметить другие симптомы, сопровождающие повышение температуры тела. Совокупность жалоб поможет получить полную картину происходящего.
Возможные сопутствующие повышению температуры симптомы:
- Течение из носа, осипший голос и кашель – типичные признаки острого инфекционного заболевания;
- Опухшие десна – ребенок здоров, но у него режутся зубы. В этой ситуации могут появиться прозрачные выделения из носа из-за раздражения и воспаления слизистой полости рта, главные сопутствующие симптомы – отечность и покраснение десны;
- Рвота и частый жидкий стул – симптомы кишечной инфекции;
- Свист и хрипы на вдохе – бронхит;
- Одновременное появление красной пузырьковой сыпи по всему телу – ветрянка;
- Повышение температуры после прогулки под палящим солнцем, сопровождаемое общей слабостью и потерей сознания – тепловой удар;
- Сопутствующая сильная боль в ухе говорит об остром отите.
Бывает так, что, кроме температуры, нет никаких дополнительных симптомов. Чаще всего это причина перегрева. Родителям следует обратить внимание на количество одежды на ребенке и температуру окружающей среды.
Существует болезнь – вирусная инфекция, симптомом которой в первые 3-5 дней будет только повышение температуры и больше ничего. Ребенок остается активным, хорошо ест и спокойно спит, не испытывает упадка сил, не капризничает. Температура как появилась внезапно, так и сама собой нормализуется, спустя несколько дней, в день нормализации температуры на теле ребенка появляется красная сыпь. Она не доставляет дискомфорта ребенку и проходит сама через несколько дней. Заболевание это называется внезапная экзантема или розеола.
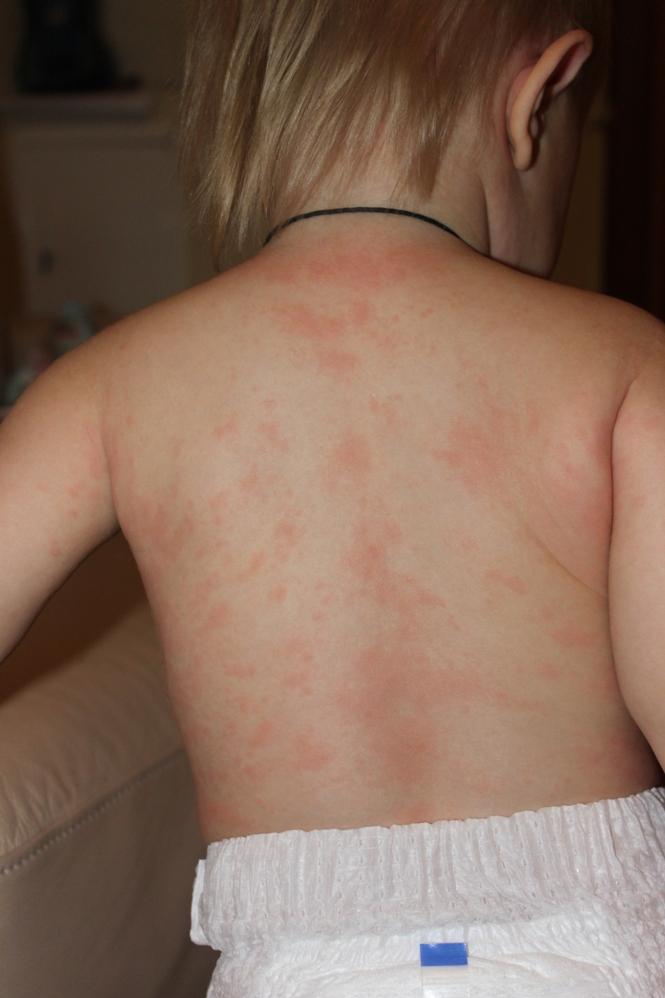
Розеола
Гипертермия – одно из самых частых последствий прививки. Особенно значительно температура повышается после АКДС. Она может держаться на протяжении трех дней и достигать 38-39 градусов. Помочь ребенку в этом случае можно с помощью детских форм жаропонижающих средств. Чтобы помочь грудничку справиться с формированием иммунитета, не стоит перегружать его едой: кормить только по просьбе ребенка, а также давать большое количество питья.
Что считать поводом для беспокойства
Обращение к врачу не будет ошибкой при любом повышении температуры, но есть случаи, в которых консультация специалиста необходима при определенных условиях наверняка:
- Если температура тела не снижается на третий день даже на небольшое количество делений.
- Когда на пятый день температура не нормализовалась или, наоборот, повысилась.
- Если родители не способны напоить ребенка.
- Когда жаропонижающие средства не приносят облегчения.
Самой главной задачей родителей является освобождение организма ребенка от пищи, особенно тяжелой и жирной. Печень, перегруженная пищевыми задачами, неспособна эффективно бороться с возбудителем. Обильное и часто питье способно спасти ребенка от самого опасного результата повышения температуры – обезвоживания. Именно из-за опасности обезвоживания при кишечных инфекциях детей кладут в инфекционные отделения, где с помощью капельниц помогают организму восполнить потерю жидкости из-за перегрева и рвоты.
Признаки обезвоживания:
- длительное время отсутствует позыв к мочеиспусканию (сухой подгузник дольше трех часов подряд);
- во время плача у ребенка не появляются слезы;
- сухость во рту;
- отсутствие эффекта, спустя час после приема жаропонижающего средства.
Чтобы любое жаропонижающее средство смогло подействовать, ему нужно всосаться в кровь. Этого не произойдет, если в организме недостаточно жидкости. Употребление большого количества компота, воды, сока, морса или травяного чая – залог успешного и скорого выздоровления.
Капельница
Когда применять жаропонижающее
Жаропонижающее средство применяют независимо от показателей термометра, когда ребенок плохо переносит даже малейшее повышение температуры тела, что провоцирует лихорадочное состояние и судороги. Также показанием к применению лекарственных препаратов является явная гипертермия – 39 градусов и выше.
Внимание! Ни в коем случае нельзя тереть кожу больного ребенка спиртом или водкой в жаропонижающих целях. Спит всасывается в кровь через кожу, и ребенок может получить алкогольную интоксикацию.
В остальных случаях повышение значения от 37 до 38 градусов оставляют без медикаментозного лечения, дав возможность организму самостоятельно выработать интерферон для борьбы с возбудителем. Это не значит, что делать совсем ничего не надо, важно привести показатели окружающей среды в норму:
- воздух в комнате, где живет здоровый ребенок, не должен прогреваться больше, чем +22 градуса по Цельсию, в комнате с больным ребенком температура вовсе должна быть ближе к +18;
- обязательно увлажнять воздух в помещении с грудным ребенком – комфортные показатели гигрометра должны быть на отметке от 55% до 65%;
- несколько раз в день комната должна проветриваться;
- больного ребенка не кормят насильно и дают много пить.
Соблюдение таких несложных правил помогает эффективнее любого жаропонижающего средства сохранять температуру у 3 месячного ребенка в норме. Ментальность родителей не позволяет принять тот факт, что привести в порядок комнату – это не бездействие, а реальная и самая лучшая помощь больному ребенку при любом заболевании.
Видео
Источник
Организм грудного ребенка особенно часто реагирует на заболевания, патологические состояния или расстройства повышением температуры. Своевременное ее измерение и рациональные действия со стороны родителей позволят облегчить состояние ребенка, избежать осложнений.
Нормальная температура у младенца
Привычные нормальные показатели температуры в 36,6 ⁰С у грудных детей устанавливаются лишь ближе к 1-1,2 годам. До этого времени показатели температуры у грудничков постоянно колеблются. Связано это с несовершенством механизмов терморегуляции, из-за чего процессы теплоотдачи превалируют над процессами теплопродукции.
Температура у грудничка стабилизируется лишь ближе к 1 году
Также температурные показатели зависят от места измерения. Они варьируются, в среднем, на 1-1,5⁰С в зависимости от места измерения. Приводим показатели нормы в 2 месяца, т.к. к этому времени организм ребенка уже пытается регулировать термобаланс самостоятельно:
- в подмышке – 36-37,4 ⁰С;
- в ротовой полости – 36,5-37,3 ⁰С;
- в прямой кишке – 37-38 ⁰С.
Повышенные показатели в ротовой полости и в прямой кишке, по сравнению с результатами измерения в подмышечной впадине, являются нормальными. Наиболее высокие результаты получают при измерениях в прямой кишке. Температура в ротовой полости на 0,4-0,5 ⁰С ниже прямокишечной, а данные, полученные при измерении в подмышечной впадине, на 0,5-1 градус ниже, чем в прямой кишке. Но если разница превышает 1-1,5 градуса, следует заподозрить у младенца заболевание, переохлаждение или перегревание.
Влияние термометров на результаты измерения
Наиболее точными считаются электронные виды термометров
Разные виды термометров могут показывать разные данные. Связано это с заложенной в прибор средней ошибкой. Наиболее точными считаются электронные градусники. В них показатель ошибки не превышает 0,1 ⁰С. Менее точную информацию предоставит ртутный прибор – параметр ошибки в пределах 0,15-0,25 ⁰С.
Как измерить температуру грудному ребенку
Показатели нормальной температуры для каждого ребенка индивидуальны. Поэтому от родителей требуется самостоятельно зафиксировать их. Для получения более точных результатов рекомендуется делать измерения несколько дней подряд с последующим определением средних данных.
Для получения максимально точных показателей, перед тем, как измерять температуру тела младенцу, необходимо выполнить ряд условий. К ним относятся:
- измерение в дневной период;
- младенец должен быть спокойным;
- ребенок не должен спать;
- измерение нужно проводить без подгузника.
Для определения температурных параметров у младенцев рекомендовано пользоваться электронным термометром. Он не только укажет более точные данные, что позволит точнее отмечать возрастные изменения в длительной перспективе, но и значительно безопаснее, по сравнению со ртутным.
Перед тем как измерить температуру, успокойте младенца
Большинство педиатров рекомендуют измерять младенцам температуру в прямой кишке, т.к. такой способ быстрее других. Проводить исследование желательно в одной из поз:
- положение ребенка на боку, ноги подтянуты к животу;
- младенца улаживают животом на колени матери, ноги малыша свешены книзу;
- положение ребенка на спине, ноги подняты кверху.
Перед измерением кончик термометра рекомендуется смазать детским кремом или вазелином. Затем кончик аппарата вводится в полость прямой кишки на 2 см. Ребенка нужно нежно удерживать на протяжении всего исследования, иначе градусником можно повредить кишку. Вынимают термометр плавно через 3-4 минуты после введения. В ряде устройств о необходимости прекращения исследования уведомит звуковой сигнал.
Причины повышения температуры у младенцев
Среди факторов, влияющих на показатели параметра, выделяют физиологические и патологические. Если повышенная температура наблюдается по физиологическим факторам – беспокоиться не стоит, если явление спровоцировано патологическими причинами – рекомендуется обратиться за помощью к доктору.
Физиологические факторы явления
В норме параметры температур напрямую зависят от активности малыша. Во время сна температура, обычно, понижается. Связано это с замедлением процессов обмена веществ, снижением выработки и потребления организмом энергии, снижением активности желез внутренней секреции. При бодрствовании ребенка значительно возрастают затраты энергии, что активирует процессы ее образования и механизмы обмена веществ.
Также температурные показатели возрастают во время плача или крика ребенка. На плач или крик расходуется значительное количество энергетических запасов, что требует постоянного их восполнения со стороны организма.
Температура тела в норме может повышаться при плаче и физической активности
Показатели варьируются в зависимости от времени суток. Связано это с физиологическим чередованием биологических циклов или же биоритмов на протяжении суток. Явление наблюдается на протяжении всей жизни человека. Наиболее высокая температура у детей отмечается в 17-19 ч., а наиболее низкая – в 4-7 ч утра. На протяжении первых недель жизни цикличность биологических ритмов еще не успевает установиться, поэтому на протяжении суток температурные показатели способны значительно колебаться.
Патологические факторы изменения показателей
Значительное отклонение параметров от нормальных – признак заболевания, перегревания или переохлаждения ребенка. В таком случае от родителей требуются скорейшие действия.
Грудной ребенок может перегреться при повышении температуры окружающей среды, особенно в помещении. Наиболее комфортными для грудных детей считаются показатели в 22-24⁰С. Второй причиной перегревания является чрезмерное укутывание младенца или ношение слишком теплой или тесной одежды.
Снижение общей температуры тела может наблюдаться при переохлаждении младенца. Особенно ярко явление выражено у детей младшего возраста, в связи с физиологическими особенностями. Без своевременных действий со стороны ребенку угрожает большая опасность.
Для детского организма опасно как переохлаждение, так и перегревание.
Повышение температурных показателей у детей является ведущим признаком заболевания. В пользу болезни свидетельствует сочетание плача, отсутствия аппетита, рвота, нарушения стула. .
Повышенная температура после прививки
Проведение вакцинации является рекомендованным мероприятием для младенцев. Рост температурных показателей после прививки может считаться нормальным явлением, что связано с активным ответом иммунной системы ребенка на введение ослабленных возбудителей болезни или их фрагментов. Поэтому перед вакцинацией врачи предупреждают, что повышение температуры после прививания является нормальным явлением.
Проявления высокой температуры у грудных детей
Помимо изменения температурных показателей, состояние может сопровождаться рядом симптомов. К ним относятся:
- плач;
- беспокойство;
- снижение или отсутствие аппетита;
- изменение цвета кожи;
- понос или задержка стула;
- учащенное сердцебиение и дыхание;
- снижение физической активности;
- нарушения сна;
- рвота;
- задержка мочи или обильное мочевыделение;
- появление дыхательных хрипов.
Не обязательно наличие всех указанных симптомов или их одновременное появление. Симптоматика проявляется и нарастает пропорционально тяжести состояния младенца. В ряде случаев никаких сопутствующих проявлений может не быть. Такой вариант считается наиболее благоприятным.
Что делать родителям
Действия зависят от температуры, наличия сопутствующих симптомов. При изолированном повышении температуры до 38 ⁰С ребенка следует раздеть, обеспечить к нему приток свежего воздуха. Нужно следить, чтоб малыш не переохладился. При более высоких показателях можно использовать препараты на основе ибупрофена или парацетамола. Применение Аспирина категорически противопоказано.
Как можно скорее обращаться к врачу необходимо, если состояние сопровождается как минимум 1 из таких симптомов:
- изменением цвета кожи;
- поносами или задержкой стула;
- значительным учащением частоты сердцебиений;
- нарушениями дыхания, особенно хрипами;
- судорогами;
- рвотой;
- отсутствием мочевыделения;
- нарушениями сознания.
При наличии указанных симптомов самолечение категорически противопоказано. Ребенку может помочь только врач, лишь он достоверно знает что нужно делать в такой ситуации. Ведь она угрожает жизни младенца.
Нормальная температура у грудничка отличается от таковой у взрослых и зависит от возраста и места измерения. Изменение температуры у грудного ребенка на 1-1,5⁰С от нормальной может бытья признаком патологии. В таком случае требуется обращение к врачу. Заниматься самолечением запрещено.
Также интересно почитать: аллергия на лактозу у грудничка
Источник
Повышение температуры тела у ребенка грудного возраста всегда вызывает тревогу у родителей. Температура тела у маленьких детей может повышаться при различных состояниях и заболеваниях. Снижение температуры не устраняет причину заболевания, а лишь временно улучшает состояние больного ребенка.
Важно помнить, что у малыша повышение температуры является защитной реакцией организма, которая мобилизует иммунную систему на борьбу с бактериями и вирусами. При температуре увеличивается скорость биохимических реакций, быстрее образуются защитные антитела, тем самым создаются все условия для успешной борьбы с возбудителями инфекции. Также при лихорадке в организме вырабатываются интерфероны, вещества, которые создают благоприятные условия для гибели вирусов. Интерфероны ставят на клетку своеобразный биологический замок, мешая возбудителю инфекции проникнуть в клетку, призывают на помощь клетки иммунной системы — макрофаги, убивающие вредные микроорганизмы. Повышение температуры при неинфекционных заболеваниях и состояниях играет роль своеобразного сигнала тревоги, который свидетельствует о нарушениях в работе организма. Поэтому родителям следует избегать бесконтрольного применения жаропонижающих средств и придерживаться правильной тактики оказания первой помощи малышу при лихорадке.
Какую температуру следует считать нормальной для грудничка?
Температура тела здорового ребенка до года в течение суток может меняться от 36,0 до 37,40С. В вечернее время она может быть немного выше, чем утром в связи с физиологическими изменениями уровня обмена веществ в организме. К концу первого года жизни температура у малыша устанавливается 36-370 С.
При перегревании (в летнюю жару, в душном помещении, или ношение одежды не по погоде), беспокойстве, крике кратковременно в течение 15-30 минут температура может повыситься до 37 – 370С такую температуру тоже можно считать нормальной при отсутствии других симптомов. В этом случае, сначала нужно устранить причину вызвавшую подъем температуры, подождать 20 – 30 минут, а затем повторно измерить температуру, если она нормализовалась, и других симптомов у ребенка нет, самочувствие хорошее, тогда в осмотре врача нет необходимости.
При любом повышении температуры выше или равному 380 у грудного ребенка необходим осмотр педиатра. Если температура поднялась до 390С и не снижается при помощи жаропонижающих средств, необходимо вызвать скорую помощь.
При повышенной температуре ребенок плаксив, беспокоен, отказывается от еды, сердцебиение и дыхание учащаются. На пике высокой температуры (380С и выше) возможна рвота. Кожа ребенка, как правило, розового цвета, влажная и теплая на ощупь. Но в некоторых ситуациях, несмотря на лихорадку стопы и ладони остаются холодными, кожа при этом бледная, это связано с нарушениями кровообращения. При лихорадке нарушается равновесие между теплообразованием и теплоотдачей тела, вследствие чего происходит расстройство деятельности нервной системы, а результатом этого расстройства являются нарушения в кровообращении, дыхании и обмене веществ. Процесс подъема температуры у некоторых детей сопровождается ознобом. Иногда на фоне высокой температуры возможно стул может стать более мягкой консистенции, это происходит в связи с функциональными изменениями кишечника и изменениями тонуса нервной системы. Водянистый стул с примесью слизи и зелени – это уже признак кишечной инфекции. У детей до 5 летнего возраста в связи с незрелостью нервной системы на фоне лихорадки (как правило, при температуре выше 390С) возможно появление судорог, которые проявляются потерей сознания и судорожным подергиванием ручек и ножек (так называемые фебрильные судороги).
Как правильно измерять температуру у грудничка?
Малышам можно измерять температуру в следующих местах: в подмышечной впадине, в прямой кишке, в полости рта, в паховой складке, в локтевом сгибе, на лбу, в ухе. Предпочтительно измерять температуру в подмышечной впадине, этот способ измерения считается наиболее достоверным и удобным. При этом следует помнить о некоторых особенностях измерения температуры у детей. В разных частях тела температура неодинакова, например, температура в подмышечной впадине считается нормальной до 37,40С, а ушная или ректальная (в прямой кишке) – до 38,00С. Измерять температуру ребенку нужно в состоянии покоя, он не должен в это время есть, пить или плакать — любое действие, требующее от малыша малейших физических затрат, может повлиять на показания термометра.
В аптеках представлен огромный ассортимент термометров. По принципу действия термометры делятся на три группы: ртутные, электронные и градусники-индикаторы. Для точности лучше измерять температуру двумя термометрами (электронным и ртутным), затем сравнивать их показания. Градусники-индикаторы в виде полимерной пластинки, которая прикладывается на лоб, удобны для измерения температуры в дороге, но их показания приблизительны, поэтому для уточнения температуры под рукой должен быть электронный или ртутный термометр.
Причины повышения температуры у грудничков
Повышение температуры у грудничков могут вызывать самые разные причины. Наиболее часто это острые респираторные вирусные инфекции (ОРВИ), грипп. Кроме этого, лихорадку могут вызвать различные инфекционные заболевания, воспалительный процесс в легких — пневмония, почках (например, пиелонефрит), кишечные инфекции, стоматит – воспаление слизистой рта, реакция на прививку, чаще на АКДС – вакцину против коклюша, дифтерии и столбняка. Повышение температуры вызывает неочищенный коклюшный компонент вакцины (взвесь убитых коклюшных микробов). Современные вакцины АКДС («Инфанрикс», «Пентаксим»), которые содержат очищенный коклюшный компонент, вызывают лихорадку значительно реже.
У новорожденных и детей первого года жизни причинами неинфекционной лихорадки могут быть обезвоживание, избыточное содержание в рационе белков, поваренной соли, перегревание (например, в жаркое время года), нервное возбуждение при сильном беспокойстве, крике, плаче, реакция на боль. Часто причиной лихорадки может быть интенсивное прорезывание зубов. Однако следует знать, что 90% случаев повышения температуры у детей, у которых в это время режутся зубы, обусловлено другими причинами. Поэтому при лихорадке, даже если у ребенка идет прорезывание зубов, необходим осмотр врача, чтобы исключить другие причины лихорадки.
Наиболее редкие причины повышения температуры у детей – это эндокринные, аутоиммунные, онкологические заболевания, а также повышенная чувствительность к некоторым лекарственным препаратам (чаще всего это антибиотики, сульфаниламиды, барбитураты, аспирин, аллопуринол, аминазин, атропин, теофиллин, новокаинамид, как правило, лихорадка развивается на 5-10-й день после начала приема таких препаратов).
Чем помочь малышу:
Не медикаментозные способы снижения температуры
Когда температура поднимается до 380 у детей до 3 месяцев жизни и до 390 у детей старше этого возраста сначала нужно попробовать снизить температуру не медикаментозными способами (охлаждение, растирание).
При температуре ребенку нужно обеспечить покой и обильно поить жидкостью (можно использовать кипяченую воду, детские чаи или специальные регидратационные растворы), так как необходимо восполнить потерю жидкости, которую ребенок теряет при высокой температуре за счет потоотделения. Новорожденного при лихорадке выше 380 допаивать кипяченой водой, с 1 месяца жизни можно использовать детские чаи, специальные регидратационные растворы. Если малыш находится на грудном вскармливании чаще предлагать ему грудь.
Для того чтобы улучшить отдачу тепла нужно раскрыть ребенка, снять с него одежду на 10-15 минут при температуре в помещении не ниже 200С; обтереть всю поверхность тела спиртом или водным раствором уксуса (раствор пищевого уксуса в воде в соотношении 1:1.) (при их испарении увеличивается теплоотдача). Или вместо растирания можно обернуть ребенка влажной пеленкой (простыней) на 10-15 минут, во избежание озноба температура воды для смачивания пеленки должна быть не ниже 250С. Если же, несмотря на высокую температуру ладони и стопы ребенка холодные, надо согреть конечности ребенка, дать теплое питье и жаропонижающий препарат. Похолодание конечностей, которое вызвано спазмом сосудов, – признак неблагоприятного течения лихорадки, согревающие процедуры в этом случае помогают восстановить кровообращение.
Лекарственные препараты
Если через 20-30 минут эффекта от проводимых процедур нет, необходимо дать жаропонижающее. Эффект должен наступить через 30 минут.
У детей от 0 до 3 месяцев жаропонижающие назначаются при температуре выше 380. Если ребенок старше 3 месяцев жизни, то жаропонижающее назначается при температуре 390С и выше (если ребенок хорошо переносит температуру). Однако, если у ребенка на фоне лихорадки независимости от степени выраженности, отмечается ухудшение состояния, озноб, нарушение самочувствия, бледность кожи, жаропонижающее должно быть назначено немедленно.
При температуре ниже указанных цифр жаропонижающее давать не следует, в связи с тем, что как уже было сказано выше, температура является защитной реакцией организма. При лихорадке в организме вырабатываются интерфероны, вещества, которые создают благоприятные условия для гибели возбудителей заболеваний, препятствуют проникновению вируса в клетку, а также стимулируют иммунную систему для борьбы с инфекцией.
Нерациональное снижение температуры ведет к более длительному, затяжному течению болезни!
Однако при температуре выше 390С, а у некоторых детей (у детей с сопутствующей патологией нервной системы, с тяжелыми заболеваниями сердечнососудистой системы) и выше 380С, эта защитная реакция становится патологической: начинается разрушение полезных продуктов обмена веществ, в частности белка, у ребенка появляются дополнительные симптомы интоксикации – бледность кожных покровов, слабость, вялость, нарушения сознания.
Отдельно следует сказатьо детях из группы риска по неблагоприятным последствиям лихорадки. Сюда относятся дети с тяжелыми заболеваниями сердца (врожденные пороки сердца, кардиомиопатии- заболевание, при котором поражается мышца сердца) и нервной системы, а также те дети, у которых ранее при высокой температуре отмечались судороги. Этим детям следует давать жаропонижающее при температуре от 37,5 до 38,50С в зависимости о того, как ребенок ее переносит. Следует помнить, что у детей с серьезными заболеваниями сердечнососудистой системы лихорадка может привести к тяжелым нарушениям функции сердца и сосудов. У детей с тяжелой патологией нервной системы лихорадка может спровоцировать развитие судорог.
Наиболее безопасен к применению у детей парацетамол. Препарат официально разрешен к применению у детей 1 месяца жизни. До этого возраста применяется, но с осторожностью по строгим медицинским показаниям. В нашей стране без рецепта продаются многие препараты на основе парацетамола. Панадол, Калпол и Эффералган и др. Для грудного ребенка лучше не использовать часть «взрослой» таблетки, а использовать детские лекарственные формы, позволяющие точно дозировать лекарство. Препараты на основе парацетамола выпускаются в разных формах (свечи, сироп, гранулы для приготовления суспензии). Сироп и суспензию можно смешивать с соком или молоком, растворять в воде, что позволяет использовать дробные дозы и максимально уменьшить для ребенка ощущение приема лекарства. При применении жидких форм лекарства необходимо использовать мерные ложки или колпачки, прилагаемые к упаковкам. Это связано с тем, что при использовании домашних чайных ложек, объем которых на 1-2 мл меньше, существенно снижается реальная доза лекарства.
Разовая доза парацетамола 10-15 мг/кг массы тела малыша на прием, не чаще 4 раз в день, не чаще чем через каждые 4 часа, суточная доза не должна превышать 60 мг/кг в сутки. Эффект парацетамола в растворе наступает через 30 минут и сохраняется 3-4 часа. При тошноте, рвоте, а также для более длительного эффекта (на ночь) парацетамол вводят в свечах. Действие свечей (Эффералган, Панадол) начинается позже через 1-1,5 часа, но длится дольше — до 6 часов, поэтому свечи более подходят для снижения температуры ночью, поскольку обеспечивают длительный жаропонижающий эффект. Также парацетамол входит в состав свечей «Цефекон Д», которые разрешены к применению с 1 месяца жизни. Действие этого препарата начинается несколько раньше через 30-60 минут и продолжается 5-6 часов. Свечи в отличие от сиропов не содержат консервантов и красителей, поэтому при их использовании значительно уменьшается риск аллергических реакций. Недостатком препаратов в форме свечей является более позднее наступление эффекта. Главные недостатки ректального пути введения лекарств — неудобство в применении, неестественность самого пути введения и индивидуальные колебания скорости и полноты всасывания препаратов. Разница во времени действия свечей и жидких форм (сироп, суспензия) препаратов с одинаковым действующим веществом связана с разным путем введения препарата, при поступлении парацетамола через прямую кишку эффект наступает позднее. (Комментарий для редактора. Поступая через прямую кишку, парацетамол сначала попадает в общий кровоток, минуя печень, поэтому активные метаболиты препарата, которые формируются в печени, будут образованы позднее, когда препарат этого органа достигнет. Соответственно, при поступлении препарата через перорально, он поступает в общий кровоток, после метаболизма в печени.)
Если снижения температуры при применении препаратов на основе парацетамола не произошло и температура продолжает повышаться дать жаропонижающее на основе ибупрофена (Нурофен, Ибуфен).
Выпускаются препараты Нурофен (свечи, сироп), Ибуфен (сироп) и др. Сироп разрешен к применению с 6 месяцев жизни, свечи с 3 месяцев. Эффект наступает через 30 минут и сохраняется до 8 часов. Разовая доза — 5–10 мг/кг массы тела 3–4 раза в сутки через 6-8 часов. Максимальная суточная доза — не более 30 мг/кг/сут. Назначается, когда жаропонижающее действие надо сочетать с противовоспалительным.
Таким образом, алгоритм поведения родителей при лихорадке у ребенка выглядит следующим образом. Когда температура поднимается до 380 у детей до 3 месяцев жизни и до 390 у детей старше этого возраста сначала нужно попробовать снизить температуру немедикаментозными способами (охлаждение, растирание), о которых было сказано выше. Если через 20-30 минут эффекта от проводимых процедур нет, необходимо дать жаропонижающее на основе парацетамола. Эффект должен наступить через 30 минут. Если снижения температуры не произошло и температура продолжает повышаться дать жаропонижающее на основе ибупрофена (Нурофен, Ибуфен). На фоне использования лекарств, продолжаем снижать температуру не медикаментозно с помощью растираний и охлаждения.
Если, несмотря на все проводимые мероприятия, эффекта не наступает, необходимо вызвать скорую помощь, в этой ситуации после осмотра ребенка будет внутримышечно введен анальгин, чаще всего в комбинации с антигистаминным препаратом (димедрол или ?
