Температура при фурункуле у ребенка

О чем может говорить повышенная температура тела при появлении фурункула? В медицине фурункул или, как его еще называют, чирей представляет собой гнойно-некротическое воспаление, вызываемое стафилококковыми и стрептококковыми бактериями. Причиной появления фурункулеза является несбалансированное питание, переохлаждение, нарушение гигиены и несвоевременное лечение царапин и ранок на покровах кожи. Наблюдая повышение температуры тела при фурункуле, больному следует незамедлительно обратиться к врачу, дабы предотвратить серьезные осложнения, риск возникновения которых увеличивается при несвоевременном лечении.
 Фурункулы на теле при фазе роста способны провоцировать колебания температуры тела у человека.
Фурункулы на теле при фазе роста способны провоцировать колебания температуры тела у человека.
Какая может быть температура при фурункулах?
Фурункулез характеризуется, как воспаление волосяного мешочка и окружающей его соединительной ткани. При данном заболевании обычно держится температура 38 градусов, больного знобит, появляется раздражительность и постоянно клонит в сон. Однако возникает лихорадка и по другим причинам, например, ее может вызвать переохлаждение или перегрев. Когда поднялась температура при чирьях, больному следует незамедлительно обратиться к профильному специалисту, который в свою очередь определит степень поражения кожного покрова и целесообразность проведения вскрытия фурункула с последующей госпитализацией.
Вернуться к оглавлению
Другие симптомы
Симптоматика фурункулеза разнится в зависимости от стадий его развития, которых в медицине выделяют 3:
 Фурункулы могут вызывать зуд, боль, истощение сил на всех фазах развития.
Фурункулы могут вызывать зуд, боль, истощение сил на всех фазах развития.
- Стадия № 1 — образование инфильтрата. Вокруг волосяной луковицы образуется красноватое уплотнение, которое сопровождается небольшим дискомфортом. Со временем уплотнение расширяется и становится похожим на плотную опухоль.
- Стадия № 2 — некроз и нагноение. Спустя 3—4 дня диаметр фурункула может достигать 2,5 см, а в его центре образуется гнойно-инфекционный стержень. Гнойничок по форме подобен конусу с гладкой, глянцевой дермой. На 2-й стадии болевые ощущения приобретают резкий характер, повышается температура тела до 38-ми градусов Цельсия, а также появляются признаки интоксикации, а именно, головные боли, общее недомогание, угнетенное состояние и др. Далее фурункул разрывается самостоятельно или искусственным путем, содержимое в виде гноя или гноя с кровью выделяется наружу. Удаляют стержень, а вместе с ним и исчезает вся болезненная симптоматика.
- Стадия № 3 — заживление. Через несколько суток происходит рубцевание чирья. Вначале рубец синевато-красный, потом становится белым, а дальше вовсе исчезает.
Развитие фурункулов возможно в любой части тела, где имеются волосяные луковицы. Локализуется фурункул в носу, в области затылка, живота, поясничном отделе и на ногах. Опасен фурункулез развитием серьезных осложнений. При появлении чирья на шее, бедрах, груди может воспалиться крупный лимфатический сосуд или лимфатические узлы. При такой патологии могут распространяться метастазы в почки, печень и другие внутренние органы.
Вернуться к оглавлению
Почему повышается температура?
Основной причиной повышения температуры тела при фурункулезе считается воспаление, которое провоцируют патогенные бактерии. Однако почему держатся высокие отметки на ртутном столбике после удаления фурункула? Причин несколько и одна из них — реакция организма на хирургическое вмешательство. После вскрытия фурункула градусник может показывать 37 +/- несколько делений, это считается нормой. Но если температура скачет выше 38-ми градусов и не снижается, то значит, в организме происходит воспалительный процесс. Требуется срочное обращение к врачу и соответствующее лечение.
 Детские фурункулы способны провоцировать повышение температуры тело до 38 градусов.
Детские фурункулы способны провоцировать повышение температуры тело до 38 градусов.
Вернуться к оглавлению
Особенности у детей
Стоит учитывать, что фурункул у ребенка может сопровождаться высокой температурой на всех стадиях развития чирья и даже после его прорыва. Это связано с тем, что у детей организм острее реагирует на инфекционное поражение тела и дает ответную реакцию в виде лихорадки, вялости. Развитие фурункулеза возможно даже у месячного малыша, при этом, как правило, у крохи нарушается общее состояние: он отказывается от приема пищи, становится вялым и капризным, отметки на ртутном столбике градусника достигают 38-ми. Наблюдая у детей красные бугорки на волосистой части тела, все, что нужно сделать родителям, так это обратиться в медучреждение. Категорически противопоказано самостоятельно выдавливать фурункул, так как это может привести к разрастанию инфекции и серьезным осложнениям.
Вернуться к оглавлению
Как проводится лечение?
Что делать человеку, который обнаружил на теле фурункул? Главное — не давить его, а сразу обратиться к врачу. Лечение фурункулеза проводится с помощью антибиотиков, которыми обкалывают окружность воспаленного бугорка. Для чирья создают покой, накладывают съемные гипсовые повязки. Когда произошел разрыв фурункула, делают промывания перекисью и перевязки с раствором натрия хлорида, а после этого каждые 2—3 дня перевязывают место нарыва мазью Вишневского.
Удаление стержня проводят только после его окончательного отделения от ткани. Кожные покровы обрабатывают этиловым спиртом, зеленкой или синькой. Считается эффективной «Ихтиоловая мазь», обладающая бактерицидным и обезболивающим свойством, а также способностью купировать воспалительные процессы. Для снижения температуры тела больному может потребоваться жаропонижающее «Ибуфен» или «Парацетамол».
Источник
Даже единичный фурункул у ребенка при отсутствии или при неадекватном самостоятельном лечении может представлять опасность для его здоровья. Если заболевание переходит в другую распространенную форму, то речь идет о фурункулезе у ребенка.
На представленных фото хорошо видна разница между единичным фурункулом у ребенка и множественным фурункулезом. Порой проблема мучает ребенка и родителей годами. Реально ли полностью избавиться от нее, как лечить фурункул у ребенка до года и старше?
Причины фурункулеза у детей
Непосредственным возбудителем гнойного кожного заболевания каковым является фурункулез у детей, так же как и у взрослых, является золотистый стафилококк. Это сапрофит, живущий на коже и слизистых всех людей без вреда для них, но при некоторых обстоятельствах приобретающий болезнетворные свойства.
Причины, позволяющие стафилококку становиться патогенным, делятся на внешние и внутренние.
Внешние причины сводятся к нарушению целости кожного покрова:
- травмы, даже минимальные, порезы, ссадины;
- расчесы после укуса насекомых или при других кожных заболеваниях, аллергиях;
- потертости от неудобной обуви или одежды.
Заметим, что микротравмы бывают практически у всех детей, стафилококк тоже окружает ребенка буквально везде — дома, в детском саду, в песочнице, в воздухе. Родители и члены семьи могут быть носителями стафилококка. Но фурункулез, требующий лечения, по внешним причинам возникает не у всех детей.
В процесс развития заболевания вступают внутренние факторы, индивидуальные для каждого ребенка.
Внутренние причины:
- ослабление иммунитета перенесенными заболеваниями или наличием глистных инвазий или инвазий простейшими (лямблиоз);
- дисбактериоз и проблемы ЖКТ;
- метаболические нарушения;
- болезни эндокринной системы (сахарный диабет 1 типа);
- болезни нервной системы;
- дефицит витаминов;
- анемия;
- физическое истощение из-за неправильного питания (гипотрофия или анорексия)
- переутомления вследствие чрезмерных нагрузок, спортивных, в том числе;
- повышенная потливость.
При нарушении требований гигиены, сопровождающей эти причины, риск заболевания возрастает.
Симптомы фурункулеза у детей
От малышей невозможно услышать жалобы на появление дискомфорта, боли, зуда и отечности в зоне развития неблагополучия. Заметить и начать своевременное лечение при появлении у ребенка фурункула на коже должна мама или лицо, ухаживающее за малышом.
Обычно это происходит во время принятия воздушных ванн перед ежедневным купанием. Осмотр кожных покровов должен быть ежедневным и систематическим. Особое внимание надо уделять паховым складкам, подмышечным впадинам, межъягодичным складкам, носовым ходам, ушным проходам и шейным складочкам. Ознакомьтесь с фурункулом у детей по представленному фото.
У малыша «свой язык» сообщить маме о неприятных ощущениях. Возможно, первым проявлением будет беспокойство, нарушение сна, отказ от еды, плач. У детей в отличие от взрослых гораздо раньше и чаще появляется гипертермия и симптомы интоксикации. Высокая температура может вызвать судороги, срыгивания, тошноту и рвоту, расстройства стула.
Подростки могут пожаловаться на боли и появление гнойника на теле. С детьми пред и пубертатного возраста существует другая опасность. Этот возрастной период характеризуется высыпаниями гнойничков и появлением фурункулов на лице у ребенка вследствие гормональной перестройки. Повышенное внимание к своей внешности, боязнь насмешек со стороны сверстников заставляет их выдавливать гнойники.
Родители должны знать, что обнаружив у ребенка фурункул в области лица, уха, шеи, волосистой части головы надо немедленно обратиться к хирургу. В непосредственной близости находятся важнейшие кровеносные сосуды, ведущие в полость черепа. Направление лимфооттока повышает риск смертельных осложнений.
Следует обращать внимание на фурункулы у детей, расположенные в области суставов. Эти зоны часто травмируются и есть опасность прорыва гноя в полость сустава.
Узнать подробнее
Виды фурункулов у детей
Фурункулез у детей имеет код по МКБ 10 (Международный классификатор болезней 10-го пересмотра) L02.
Под этим кодом проходят следующие виды фурункулов:
- одиночные фурункулы вне зависимости от их локализации;
- кистозно-угревые на лице у подростков, поражающие более глубокие слои дермы;
- пилонидальный синус — фурункулы в межъягодичной складке при ношении тесного белья, потливости и недостаточной гигиены после дефекации;
- гнойный гидраденит — гнойное воспаление большого количества потовых желез, расположенных в местах повышенного потоотделения (пах, подмышка), рецидивирующее.
Лечение фурункулов у детей
С 8 июня 2007 года существует Приказ Министерства Здравоохранения и социального развития РФ номер 408, который определяет стандарт лечения фурункулов и других гнойных заболеваний кожи у детей и взрослых. Он касается оказания специализированной медицинской помощи при любых локализациях, формах и стадиях заболеваний под кодом L20, независимо от наличия осложнений в условиях стационара.
Стандарт включает диагностические и лечебные мероприятия из расчета пребывания в стационаре в течение 14 дней. Стандартное обследование включает:
- сбор анамнеза, визуальный осмотр, аускультация, пальпация и перкуссия в общетерапевтических рамках;
- измерение АД, частоты дыхания, пульса и температуры;
- общий анализ крови с подсчетом лейкоцитарной формулы;
- рентгенография органов грудной клетки, ЭКГ;
- посев из очага воспаления, в ряде случаев пункция гнойника.
Лечебно-диагностические стандартные мероприятия в стационаре:
- расширение параметров исследования крови (подсчет эритроцитов, тромбоцитов, определение гематокрита);
- биохимический анализ крови (общий белок, альбумин, креатинин, аланин и аспартамтрансаминазы);
- анализ мочи;
- обследование на сифилис, ВИЧ, носительство вирусов гепатита В и С;
- определение группы крови и резус-принадлежности;
- осмотр анестезиолога.
Фармакологические группы по стандарту допускают их применение в 30-100% случаев.
- Анальгетики и НПВП наркотические (Тримеперидин, Фентанил) и ненаркотические (Трамадол, Кеторолак).
- Средства для лечения и профилактики инфекции — антибиотики и противогрибковые средства.
- Антисептики и средства дезинфекции (Повидон-йод, Хлоргексидин).
- Растворы для инфузионной терапии.
- Анестетики и миорелаксанты для наркоза и местные анестетики (Лидокаин, Ропивакаин местно).
- Средства, влияющие на ЦНС (Диазепам, Дроперидол).
Лечение в домашних условиях допускается при типичном течении фурункула «неопасных» локализаций у детей старше 1 года.
В питании заболевшего ребенка следует исключить углеводы, включая каши, макароны, картофель, газировку и сладости.
Лечение фурункулов у детей народными средствами
Лечение фурункула у ребенка народными средствами допустимо только по разрешению врача хирурга. Рекомендуют масляные компрессы с пихтовым, камфорным и облепиховым маслом, обработка отварами трав череда, ромашка, эвкалипт. Сок заячьей капусты и пюре из листьев фикуса вряд ли попадут в разряд рекомендованных врачом методов лечения.
Где бы ни располагался фурункул у ребенка лечением должен заниматься врач. Никакого самолечения, никаких народных проверенных методов самовольно применять нельзя!
Лечение фурункулеза у детей медикаментозными средствами
Целесообразность назначения антибиотиков при единичных фурункулах определяется следующим условием.
Детям до года рекомендовано назначение антибиотиков внутримышечно при любых локализациях фурункулов, тем более при распространенном фурункулезе.
Фурункулы у детей старше 1 года лечатся антибиотиками только при расположении гнойников на лице и на шее, если речь идет об единичных гнойниках. Причин отказа от антибиотиков при лечении фурункулеза у детей не существует.
Какие из них предпочтительнее?
Амоксиклав, Доксициклин, Клиндамицин, Кларитромицин, Цефуроксим, Ципрофлоксацин — препараты выбора.
Местное лечение фурункулов проводится с применением растворов антисептиков и дезинфицирующих средств и мазей (Ихтиол, Синтомициновая, Тетрациклиновая, Цинковая). Если проводилось хирургическое вскрытие гнойника и удаление стержня, а также после его спонтанного отхождения, перевязки рекомендуется делать ежедневно до полного заживления кожного дефекта.
Для ускорения репарации врач может назначить физиопроцедуры.
Избавиться от фурункулеза можно только комплексным подходом к проблеме:
- санация очагов хронической инфекции;
- поддержка иммунной системы;
- витамины, препараты железа;
- вакцинотерапия по показаниям.
Профилактика фурункулеза у детей
- Изоляция заболевшего члена семьи от находящегося в доме малыша.
- Ежедневные купания, гигиенические подмывания, уход за нежной кожей с применением гипоаллергенных средств.
- Организация вскармливания и питания по рекомендации педиатра.
- Соблюдение температурного режима и уровня влажности в помещении.
- Не допускать укутывания, одежда должна соответствовать погоде и уровню физической активности ребенка.
- Пеленки и нижнее белье должно быть только из натуральных тканей.
- Любой дефект кожи, в том числе укус насекомого, надо сразу обработать дезсредством или антисептиком и накрыть повязкой.
Загрузка…
Источник
Фурункул у ребенка — это острое гнойно-некротическое воспаление волосяного фолликула и окружающих тканей. Причины патологии — инфицирование бактериями (стафилококками, стрептококками) на фоне снижения иммунитета, кожных повреждений, хронических состояний. Заболевание протекает в 3 стадии: покраснение и инфильтрация, формирование некротического стержня и гнойное расплавление, отторжение омертвевших тканей и рубцевание дефекта. Диагностика включает осмотр ребенка, дерматоскопию, исследование крови, бакпосев отделяемого. Лечение проводится местными препаратами, по показаниям дополняется иммунокоррекцией, системными антибиотиками, хирургическим вмешательством.
Общие сведения
Фурункулы — самое распространенное гнойное поражение кожи в детской хирургии, частота встречаемости которого остается стабильной на протяжении многих лет. Оно развивается в любом возрасте, зачастую наблюдается у подростков с проблемной кожей лица или хроническими метаболическими расстройствами. Воспаление в 65% случаев локализовано на лице, причем самой опасной считается зона носогубного треугольника. Особенности патологии у детей: склонность к быстрому распространению процесса на соседние ткани и высокий риск осложнений.
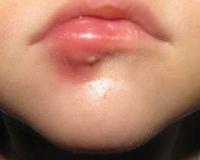
Фурункул у ребенка
Причины
Основной возбудитель заболевания — золотистый стафилококк, который составляет до 90% всех случаев этиологии фурункулов, выявляемых у детей. Реже патология вызвана белым стафилококком или инфекциями стрептококковой группы. В норме у ребенка присутствует стафилококковая флора на коже, но под действием неблагоприятных факторов равновесие сдвигается в сторону патогенных видов этих микроорганизмов. Образованию фурункулов способствуют следующие причины:
- Повреждения кожи. Микротрещины, царапины и расчесы служат входными воротами для золотистого стафилококка, что имеет особое значение у детей, которые хуже соблюдают правила гигиены, чем взрослые. Развитие фурункула провоцируют дерматологические болезни: экзема, атопический дерматит, паховая эпидермофития.
- Снижение иммунитета. Активация патогенной флоры происходит при угнетении защитных сил организма, что может быть обусловлено как временными факторами (перенесенное ОРВИ, операция или травма), так и врожденными формами иммунодефицитов.
- Сахарный диабет. Нарушения обмена углеводов у детей и подростков — основные причины формирования рецидивирующих и множественных фурункулов. Это связано со снижением естественной реактивности и изменением физико-химических свойств кожного покрова.
- Хронические инфекции. Фурункулы у ребенка развиваются при наличии в организме персистирующего инфекционного очага, что наблюдается при туберкулезе, хроническом пиелонефрите, синусите или бронхите. Гнойники слухового прохода могут формироваться вследствие мацерации кожи воспалительным экссудатом при наружном или среднем отите.
Патогенез
Независимо от причины, в начале заболевания гнойное воспаление возникает в устье волосяного фолликула (остиофолликулит). В месте поражения формируется небольшая пустула, которая содержит лейкоциты, фибриновые отложения и патогенные микроорганизмы. Далее бактерии распространяются по всей фолликулярной полости, вызывая тотальное воспаление, образование инфильтрата и некроз окружающих мягких тканей.
Следующая стадия — расплавление зоны некроза и формирование большого гнойного очага вокруг волосяного фолликула. Спустя несколько дней покрышка фурункула истончается, поэтому гнойное содержимое вместе с некротическим стержнем выходит наружу. Образовавшийся дефект тканей замещается соединительной тканью. При этом у ребенка формируется рубец различной величины, что зависит от размера фурункула, особенностей кожной регенерации.
Симптомы фурункула у ребенка
У детей развитие фурункула включает 3 последовательные стадии: инфильтрацию, некроз и нагноение, заживление. На начальном этапе на коже появляется небольшой гнойный прыщ, который окружен венчиком покраснения. Ребенка беспокоят зуд и покалывание в зоне поражения, но болевых ощущений у него нет. К концу 2-х суток образуется выступающий над поверхностью кожи красный инфильтрат, при прикосновении к которому чувствуется боль.
Постепенно в центре покраснения выделяется желтое пятно с темной точкой некроза, что указывает на формирование стержня с переходом фурункула во вторую стадию. Она длится в течение 3-7 дней, после чего пустула вскрывается, и гнойно-некротические массы выделяются наружу. Затем начинается 3 стадия — отечность и покраснение постепенно уменьшаются, рана подсыхает и затягивается с формированием белесого рубца.
При небольших единичных гнойниках общее состояние остается удовлетворительным. Крупные фурункулы на лице и множественные высыпания (фурункулез) — причины появления системных симптомов: недомогания, ухудшения аппетита, повышения температуры тела. Если гнойник расположен в носу или наружном слуховом проходе, ребенок жалуется на невыносимую боль.
Осложнения
У детей гнойные процессы быстрее распространяется по подкожной клетчатке, поэтому даже небольшие фурункулы могут спровоцировать обширное воспаление и возникновение флегмоны. Наиболее тяжелое течение болезни характерно для гнойников, расположенных на лице, поскольку по хорошо развитой венозной и лимфатической сети микроорганизмы могут распространяться на венозные синусы твердой мозговой оболочки, вызывая у ребенка менингит.
У подростков прогрессирующий тромбоз вен и сепсис зачастую связаны с насильственными попытками «выдавить» гнойник, который сначала принимают за обычное угревое высыпание. При любой локализации фурункула возможны лимфангиты, регионарные лимфадениты. При множественных гнойниках в разных анатомических зонах тела говорят о фурункулезе.
Диагностика
Обследованием занимается детский дерматолог, а при серьезном и обширном поражении в области лица требуется участие хирурга или ЛОР-хирурга. Постановка диагноза не представляет трудностей, проводится при стандартном физикальном осмотре и дерматоскопии. Для уточнения диагноза и выяснения причины (при фурункулезе и рецидивирующих вариантах) назначаются:
- Микробиологический анализ. Микроскопия отделяемого фурункула и бакпосев требуются для установления вида возбудителя, чтобы подобрать адекватное лечение. Процедура обязательно рекомендуется детям с иммунодефицитами и частыми рецидивами болезни, поскольку у них гнойники могут быть вызваны атипичной флорой.
- Анализы крови. Проводится стандартная гемограмма и биохимическое исследование, чтобы выявить признаки хронического воспалительного процесса или другие отклонения работы организма. Выполняется анализ крови на сахар, при необходимости ребенку делают глюкозотолерантный тест. Больным с фурункулезом показана расширенная иммунологическая диагностика.
- Визуализационные методы. Для выявления причины частого появления фурункулов у ребенка делают ультразвуковое сканирование органов брюшной полости и почек, риноскопию и фарингоскопию, рентгенографию органов грудной клетки. В сомнительных случаях необходима консультация гастроэнтеролога, пульмонолога, эндокринолога, других специалистов.
Лечение фурункула у ребенка
Консервативная терапия
Детей с небольшими фурункулами можно лечить в амбулаторных условиях, обязательной госпитализации подлежат пациенты с гнойниками, расположенными на лице, в области крупных суставов. При отсутствии осложнений врачи ограничиваются местной терапией кожного поражения, которая подбирается дифференцировано с учетом стадии заболевания:
- На инфильтративной стадии очаг смазывают спиртовыми растворами и йодной настойкой, используют сухое тепло, накладывают влажно-высыхающие повязки с мазями, ускоряющими созревание гнойника.
- При переходе в стадию гнойно-некротического расплавления назначают антибактериальные мази, повязки, пропитанные протеолитическими ферментами, регулярную обработку раны антисептиками для более быстрого очищения полости фурункула.
- На стадии заживления для профилактики осложнений продолжают применять местные противомикробные средства в комбинации с мазевыми составами, улучшающими регенерацию поврежденных тканей.
Фурункулы лица требуют системной интенсивной терапии. Чтобы предотвратить распространение микроорганизмов на мозговые сосуды, ребенку перорально или внутривенно назначаются антибиотики. При признаках внутричерепных осложнений рекомендовано интракаротидное введение препаратов. В подобных случаях показан строгий постельный режим, ребенку запрещают жевать и разговаривать.
Для предупреждения обострений при хроническом рецидивирующем фурункулезе необходимо устранить причины заболевания. Для этого применяют иммуномодулирующую терапию. Она направлена на улучшение работы фагоцитарного звена иммунитета, стимуляцию выработки иммуноглобулинов и повышение их связывающей способности. Для повышения иммунитета также эффективны аппаратные методы: ВЛОК и УФОК, аутогемотерапия.
Хирургическое лечение
Показаниями к неотложному оперативному вмешательству являются местные осложнения фурункулов у ребенка — абсцессы, флегмоны. Хирургическая помощь необходима для вскрытия и дренирования участка гнойного воспаления, чтобы ускорить заживление и не допустить системного распространения инфекции. Лечение осложнившегося фурункула проводится по общим принципам гнойной хирургии, в послеоперационном периоде продолжают местную терапию антибиотиками и ранозаживляющими средствами.
Прогноз и профилактика
Неосложненные фурункулы заживают за несколько недель, оставляя практически незаметный рубец. Менее благоприятный прогноз при рецидивирующем течении фурункулеза с обострениями чаще 1-2 раз в год. При развитии тромбофлебита и внутричерепных осложнений без экстренной терапии летальность достигает 9%. С профилактической целью необходимо соблюдать гигиену кожи, обеспечить коррекцию хронических болезней и иммунных нарушений.
Источник
