Температура при поллинозе у ребенка
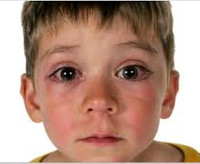
Поллиноз у детей – это сезонная аллергическая реакция, при которой раздражителем выступает пыльца растений. Это состояние очень коварное, так как его симптомы сходны с проявлениями обычной простуды. Из-за этого заболевание поздно диагностируют и какое-то время ребенок получает неправильное лечение.
Причины и патогенез
Поллиноз, как и любая другая аллергия, связан с гиперчувствительностью иммунной системы к аллергену – веществу, которое воспринимается организмом, как чужеродное. При поллинозе аллергеном выступает пыльца цветков. Провоцируют аллергию растения, опыляемые ветром – это в основном злаковые, сорняки, деревья и кустарники. Размер пыльцы, вызывающей аллергическую реакцию, не превышает 35 мкм.
При попадании аллергена в организм повышается выработка иммуноглобулинов класса Е. При взаимодействии антигена с этими антителами выделяются вещества, вызывающие проявления аллергии. Уже через несколько минут развивается отек слизистой, начинает усиленно вырабатываться слизь, развиваются другие симптомы поллиноза.
Поллиноз у детей появляется из-за действия пыльцы растений
Поллиноз у детей проявляется весной-летом, когда в воздухе высока концентрация пыльцы. Наибольших значений она достигает днем в сухую и ветреную погоду. Выделяют пиковые периоды, когда наблюдаются обострения заболевания, симптомы становятся особенно выраженными. Эти периоды зависят от местности и произрастающей на ее территории растительности. Для средних широт России можно составить такой календарь аллергии:
- апрель-начало мая. Аллергеном выступает пыльца ольхи, ясеня, дуба, орешника;
- конец мая-июнь. Симптомы появляются из-за цветения злаковых – овсяницы, тимофеевки и других;
- июль-конец августа. В этот период цветут сорные травы, вызывающие обострение.
В большинстве случаев поллиноз у детей впервые диагностируют именно весной-летом. Осенью-зимой заболевание протекает в скрытой форме.
Наиболее вероятная причина развития поллиноза – наследственная предрасположенность. Если один из родителей болеет, то шансы возникновения поллиноза у его детей составляют 25%. Но если болеют оба родителя, этот показатель повышается до 50%. Если же мать и отец здоровы, вероятность появления заболевания у ребенка снижается до 10%.
Не менее важную роль играет и местность проживания малыша. Чаще болеют дети, живущие в городах. Помимо того, что воздух в городах сильнее загрязнен, городской ребенок с рождения мало контактирует с потенциальными аллергенами – травой, цветами и деревьями. Это приводит к повышению чувствительности иммунной системы к ним. Жители сельской местности реже сталкиваются с проявлениями аллергии.
Также выделяют причины, связанные с нарушением развития детского иммунитета:
- ранний контакт с раздражителями. В группу риска входят дети, у которых курит кто-то из родителей или мать редко убирает в доме – чрезмерное скопление пыли негативно влияет на неокрепший детский организм;
- применение антибиотиков в раннем возрасте;
- частые заболевания дыхательной системы – бронхиты, синуситы;
- неправильное питание малыша. Если в организм ребенка попадает недостаточное количество витаминов и питательных веществ, это приводит к авитаминозам, что снижает детский иммунитет.
Все вышеперечисленные факторы могут спровоцировать поллиноз у детей, поэтому нужно исключить их воздействие на маленький организм.
Аллергия у детей проявляется весной-летом
Симптомы
Симптомы патологии складываются в несколько симптомокомплексов:
- со стороны зрительной системы наблюдаются проявления, напоминающие конъюнктивит. Появляется зуд, покраснение слизистой глаз. Ребенок жалуется на ощущение, будто в глаза попал песок. Также характерные признаки поллиноза – слезотечение и незначительное снижение остроты зрения. Мама может заметить, что малыш постоянно трет глазки. Нужно срочно показать его врачу, иначе он может занести в них инфекцию грязными руками;
- со стороны дыхательной системы – зуд распространяется на нос и уши. Ребенок начинает чихать, кашлять, ему становится тяжело дышать, появляется одышка и першение в горле. Нос заложен, при дыхании слышны свистящие хрипы;
- со стороны кожи появляются мелкие красные высыпания, зуд и шелушение. Если малыш будет ее расчесывать, он может занести инфекцию, из-за чего образуются болезненные гнойнички. Чаще всего высыпания появляются на лице, ладонях, в складках кожи, на ягодицах;
- общие симптомы. Может повыситься температура до 37,5, которая держится всего несколько часов и чаще всего появляется непосредственно после попадания аллергена. При поллинозе могут наблюдаться головокружения и головные боли, тошнота, снижение работоспособности, раздражительность.
Также для детей характерен “аллергический салют”: из-за постоянного дискомфорта малыш начинает вздергивать кончик носа пальцем или ладонью, чтобы облегчить состояние.
При возникновении таких признаков необходимо обратиться к врачу. Своевременная диагностика и лечение заболевания могут сгладить симптоматику и облегчить состояние больного.
Осложнения
Анафилактический шок
Очень опасным осложнением поллиноза является анафилактический шок. Такое состояние развивается сразу после контакта с аллергеном и при отсутствии первой помощи может закончиться летальным исходом.
О развитии анафилактического шока говорят следующие симптомы:
- при поступлении аллергена из продуктов питания у ребенка может начаться понос, рвота, сильные боли в животе;
- развивается отек гортани, из-за чего малышу становится трудно дышать. Также появляется спазм бронхов и развиваются признаки удушья;
- снижается артериальное давление.
Анафилактический шок очень редко наблюдается при контакте с пыльцой, но может развиться на укус пчелы. Чаще он развивается при попадании в организм некоторых пищевых продуктов и лекарственных средств. Поэтому любые препараты должен назначать врач, предварительно спросив у матери, была ли когда-то у ребенка аллергия на лекарства и при любых сомнениях отказаться от назначения лекарства или заменить его аналогом.
Симптом анафилактического шока – удушье
Бактериальные инфекции
Еще одно осложнение – присоединение бактериальной инфекции. При ее попадании в глаза развивается гнойный конъюнктивит. Если инфекция попадает в носовую полость, появляется гнойный ринит или синусит.
Из-за присоединения бактериальной инфекции врач должен скорректировать схему лечения и помимо антигистаминных средств назначить антибиотики.
Бронхиальная астма
Симптомы бронхиальной астмы при поллинозе: кашель, приступы удушья и нехватки воздуха, ощущение тяжести в груди при дыхании. Обычно по окончании сезона цветения растений ее симптомы проходят.
Часто через несколько лет после появления поллиноза и при отсутствии лечения развивается хроническая бронхиальная астма. Ее проявления могут наблюдаться не только из-за пыльцы, но и из-за других аллергенов – пыли, продуктов питания и прочих.
Такое заболевание приводит к необратимым изменениям в структуре бронхиального дерева, в результате чего проблемы с дыханием не уходят, становятся постоянными.
Перекрестная аллергия
Со временем количество аллергенов в жизни ребенка увеличивается и возникает перекрестная аллергия. Такое явление связано с тем, что в пыльце содержатся антигены, сходные с антигенами в листьях, стеблях и плодах растений. Поэтому неприятные признаки могут возникать в таких случаях:
- при аллергии на плодовые деревья появляется сенсибилизация к их плодам – яблокам, орехам, меду из их пыльцы;
- если у ребенка аллергия на пыльцу злаковых, перекрестная реакция может возникнуть на хлеб, пшеничные и овсяные каши, мучные изделия, квас;
- аллергия на сорняки может вызвать перекрестную сенсибилизацию на арбуз, дыню, семена подсолнечника, халву, растительные масла.
При поллинозе необходимо следить за рационом ребенка. Если аллергия проявляется после употребления каких-то продуктов, их нужно обязательно исключить из рациона.
Иногда аллергеном может оказаться совершенно неожиданный продукт. Поэтому рекомендуется всегда держать в доме антигистаминные средства, чтобы вовремя помочь ребенку.
Диагностика
Для диагностики заболевания необходимо обратиться сначала к педиатру, а потом, при необходимости, к иммунологу, аллергологу, офтальмологу, отоларингологу и другим специалистам. Важно определить растение, пыльца которого приводит к появлению неприятных признаков.
Поллиноз у детей диагностируется с помощью следующих методов:
- Консультативный прием. Врач беседует с матерью, уточняет симптоматику и то, как давно она появилась. Доктор может заподозрить у ребенка заболевание и при отсутствии симптомов, но при условии, если болеет кто-то из родителей или братьев и сестер.
- Кожные тесты. Используются препараты, в которых содержатся различные аллергены. Их наносят на верхний слой кожи или делают небольшой прокол. Через 20 минут изучаются результаты. Если место нанесения препарата краснеет и отекает, это свидетельствует о гиперчувствительности к нему. Проводить такое исследование должен опытный врач, так как оно имеет ряд противопоказаний.
- Иммунограмма. У пациента берется образец крови для дальнейшего исследования. Такая методика более безопасна, так как отсутствует контакт раздражителя с организмом пациента.
Проводится дифференциальная диагностика с другими видами аллергии и с простудными заболеваниями – ОРВИ, гриппом, ринитом.
Только после постановки правильного диагноза доктор назначает лекарства, иначе неправильно подобранное лечение может привести к развитию осложнений.
Лечение поллиноза у детей
Чтобы устранить неприятные симптомы, необходимо прекратить воздействие аллергена на организм и назначить лечение, включающее в себя прием нескольких групп препаратов:
- Антигистаминные средства. Используются местные и системные лекарства. К местным относятся капли для глаз и носа. Они быстро устраняют неприятные симптомы, облегчают состояние больного, но эффект от них длится недолго. Системные препараты используются, когда наблюдаются общие проявления аллергии.
- Средства, содержащие глюкокортикостероидные гормоны. Используются в основном в форме капель для носа. Почти сразу после применения снимают отек, устраняют зуд и облегчают дыхание. Мази на основе этих гормонов назначаются для устранения сильного зуда и высыпаний на коже. Если эти проявления слабо выражены, сначала используются негормональные мази. Только при их неэффективности врач назначает более сильные препараты на основе гормонов.
- Aнтaгoниcты лeйкoтpиeнoвыx рецепторов. Используются средства на основе монтелукаста и кромоглициевой кислоты. Предназначены для внутреннего и наружного применения. Снимают отек и воспаление кожи. Такие препараты подходят для детей старше 2 лет.
Все средства должен обязательно назначать врач в соответствии с возрастом пациента. Если препарат будет подобран неправильно, последствия могут быть плачевными, вплоть до летального исхода.
Также полезны промывания носа. Для этого можно использовать купленный в аптеке физраствор или приготовленный дома солевой раствор (на литр воды берется 9 граммов соли). Процедура подходит для детей старше 4 лет. Обязательно проводится под контролем взрослых. Помогает снять заложенность носа, облегчает дыхание при аллергическом рините.
Для лечения поллиноза полезно промывать нос
Поллиноз у детей лечится поэтапно:
- Базовая терапия. Используются антигистаминные препараты, которые блокируют H2-гистаминовые рецепторы. Это препятствует развитию воспалительного процесса. Также врач может назначить симпатомиметики, эндоназальные глюкокортикостероиды, бета-2-антагонисты.
- Поддерживающее лечение. Назначается антигистаминное средство с выраженным противоаллергическим действием. Его необходимо принимать во время цветения растений, провоцирующих поллиноз у детей. Чтобы терапия была более эффективной, вне сезона аллергий рекомендуется периодически принимать более слабые антигистамины.
- АСИТ (аллерген-специфическая иммунотерапия). Это очень эффективный терапевтический метод. Лечение с его помощью почти не имеет противопоказаний. Но он не рекомендован при недостаточности почек и при иммунодефиците. Назначается только детям, достигшим пятилетнего возраста. Метод основан на применении таблеток или уколов, в которых содержатся небольшие дозы аллергена. За счет этого постепенно снижается чувствительность организма к антигену. Начинать терапию рекомендуется за несколько месяцев до обострения и проводить под постоянным наблюдением аллерголога.
Также рекомендуется санаторно-курортное лечение. Это позволит укрепить иммунитет ребенка, положительно повлияет на состояние дыхательной системы.
Эффективный метод лечения – АСИТ
Профилактика
Поллиноз у детей требует сезонной профилактики. Рекомендации:
- Скорректировать образ жизни. Ребенок должен быть активным в течение дня, но при этом достаточно отдыхать.
- Необходимо обратить внимание на питание ребенка. В рацион включить свежие овощи и фрукты, на которые у ребенка нет аллергии. Уменьшить количество сладкого, чипсов, жареного и копченого.
- Регулярно водить малыша к педиатру и ЛОРу, чтобы вовремя диагностировать простудные заболевания и патологии дыхательной системы.
- Закаливаться. Но нельзя переусердствовать – это может привести к простудам.
- Регулярно убирать и проветривать детскую комнату. Не рекомендуется держать в доме аллергика предметы и вещи, которые накапливают в себе пыль – ковры, мягкие игрушки, покрывала для диванов с крупным ворсом.
Если уже есть поллиноз, для профилактики его обострения необходимо исключить влияние аллергена на организм ребенка. Для этого малыша рекомендуется увозить в другую местность на время цветения опасного для него растения, предпочтительнее к морю или в горы. Однако следите, чтобы на курорте не было аллергенных растений, специфичных для данной местности. Например, в некоторых местах Краснодарского края растет амброзия, ее пыльца – очень сильный аллерген. Если такой возможности нет – проверить, не растут ли около дома аллергенные растения, если растут – в сезон цветения мыть подоконник и пол в квартире ежедневно.
Источник
Поллиноз у детей – это группа аллергических патологий, обусловленных формированием гиперчувствительности к аэрозольным аллергенам и сопровождающихся острым воспалением кожного покрова и слизистых оболочек. Клиническая картина включает чихание, насморк, нарушение обоняния, зуд, покраснение и отек тканей носовой полости и конъюнктивы. Диагностика поллиноза требует консультации аллерголога-иммунолога, проведения кожных проб, общеклинического и специального лабораторного обследования. Лечение заключается в устранении контакта с аллергеном, приеме антигистаминных лекарственных средств и проведении аллерген-специфической иммунотерапии.
Общие сведения
Поллиноз у детей (сенная лихорадка, пыльцевая аллергия) – сезонное аллергическое заболевание, связанное с воспалением слизистых оболочек и кожного покрова. Клиническая картина преимущественно включает ринит, дерматит, конъюнктивит. Без должной терапии патология прогрессирует и переходит в бронхиальную астму с последующими осложнениями. Выявляется у 3,7% детского населения, и с каждым годом количество больных растет. Чаще всего подобная аллергическая реакция регистрируется в странах и регионах с большим количеством цветущих растений, сухим климатом. Первичное выявление поллинозов наблюдается в возрасте 5-9 лет, у детей до 3-х лет пыльцевая аллергия встречается крайне редко.

Поллиноз у детей
Причины
Основной причиной формирования сенной лихорадки является пыльца растений, которая имеет выраженную аллергенную активность и распространенность в определенных регионах мира. Из нескольких тысяч видов цветущих растений около пятидесяти считаются аллергенами. Этиологическим фактором выступают дикорастущие и культурные злаки, деревья, сорные травы. Чтобы вызвать формирование поллиноза, пыльца должна принадлежать к тем растениям, которые широко представлены в данной местности, опыляются ветром и в редких случаях – насекомыми. Она должна быть легкой и маленькой по размеру (не более 35 мкн) и переноситься на дальние расстояния. Концентрация пыльцы зависит от множества явлений, ее наибольшие значения фиксируются днем в сухую и ветреную погоду.
Патогенез
Антиген преимущественно попадает в организм через верхние дыхательные пути, после чего начинается активизация иммунной системы. Первым органом, где развивается воспаление, становится носоглотка. Здесь пыльца взаимодействует с макрофагами, пытающимися поглотить ее и нейтрализовать. Чуть позже происходит активация Т и В-лимфоцитов, эозинофилов, выработка интерлейкинов и синтез специфических IgE-антител. Последние белковые структуры фиксируются на тучных клетка и базофилах органов-мишеней: коже, слизистых оболочках органов дыхательной системы, конъюнктиве.
Аллергическая реакция развивается при повторном контакте с антигеном. Обычно на процесс повторного проникновения аллергена, его оседание на тканях и развитие воспаления затрачивается 5-10 минут при условии, что концентрация пыльцы на момент контакта находится на высоком уровне. Формируется комплекс антиген-антитело, тучные клетки активируются и выделяют в кровь медиаторы воспаления, среди которых основную роль играет гистамин.
Классификация
Официальной классификации поллиноза, признанной ученым советом, не существует. В клинической практике заболевание принято делить в зависимости от степени тяжести патологии и области воспаления. По течению и выраженности симптомов болезнь бывает легкой, среднетяжелой и тяжелой формы. По локализации выделяют:
- Аллергические болезни глаз – воспалительная реакция, сопровождающаяся покраснением и отеком конъюнктивы (аллергический конъюнктивит), краев век ( аллергический блефарит), роговицы (аллергический кератит).
- Респираторные аллергозы – включает поражение отделов дыхательной системы: риносинусит, аденоидит, ларингит, отит.
- Аллергические дерматозы – подразумевают изменения кожных покровов, формирование атопического дерматита и крапивницы.
- Сочетанные патологии – возникают часто, состоят из двух и более типов поллиноза.
Симптомы поллиноза у детей
Клиническая картина сенной лихорадки зависит от области оседания пыльцы и степени активизации иммунных сил организма. Так, при воспалении слизистой оболочки носовой полости ребенок указывает на сильный зуд, ощущение щекотания. Отмечается приступообразное чихание, которое сочетается со слизистыми выделениями из носа. При этом ткани гиперемированы, отечны, из-за чего отмечается затрудненность дыхания. При прогрессировании поллиноза у детей воспалительный процесс распространяется на носовые пазухи, слуховые трубы, гортань.
При воспалении глаз наблюдается покраснение конъюнктивы, сухость тканей, следствием чего становится слезотечение. Ребенок жалуется на ощущение «песка» в глазах, рези, невозможность смотреть на яркий свет. В некоторых случаях присоединяется вторичная инфекция, симптоматика дополняется тянущими болями, гнойным отделяемым из конъюнктивальной полости, крайне редко – повышением температуры тела.
Не исключаются сердечно-сосудистые изменения, обусловленные поллинозом, они характеризуются увеличением частоты сердечных сокращений, изменением показателей артериального давления, приглушенными тонами сердца. Перечисленные нарушения временные и при купировании основного заболевания проходят самостоятельно, не требуют дополнительной терапии. Возможны изменения со стороны нервной системы, они включают периодические давящие головные боли, нарушение сна, слабость, головокружение. Указанные симптомы – следствие нехватки кислорода из-за отека слизистой носовой полости. Поллиноз может сопровождаться признаками расстройства работы пищеварительной системы, если пыльца попала с пищей в желудочно-кишечный тракт. В таком случае клиническая картина дополняется тошнотой, диареей.
Осложнения
Наиболее тяжелыми и распространенными осложнениями поллиноза у детей считаются стенозирующий ларинготрахеит, аллергический бронхит и бронхиальная астма – они возникают у 22,8-48,4% детей, страдающих от сенной лихорадки. Все перечисленные заболевания сопровождаются нарушением проходимости дыхательных путей и, соответственно, гипоксией тканей. Крайняя степень бронхиальной астмы – астматический статус – является показанием для госпитализации ребенка в отделение реанимации. Несколько реже итогом нелеченной пыльцевой аллергии становится отек Квинке и рецидивирующая крапивница.
Диагностика
Обследование складывается из двух основных этапов: первый заключается в постановке предварительного диагноза, на втором выясняется причинно-значимый аллерген. Ребенка осматривает педиатр, детский офтальмолог, дерматолог и отоларинголог. Все обследования проводятся под контролем детского аллерголога-иммунолога. Сроки выполнения манипуляций и получения результатов варьируют в пределах 3-14 дней.
- Консультативный прием. В процессе консультации уточняются признаки аллергии, продолжительность симптомов. Подозревать поллиноз у ребенка можно в том случае, если имеется положительный аллергологический анамнез (наличие патологии у одного из ближайших родственников), симптомы заболевания развиваются во время цветения растений и пропадают в зимний или поздний осенний период.
- Аллергологические тесты. Включают забор крови для исследования специфических IgE-антител и панелей аллергенов, проведения общего анализа и подсчета эозинофилов. Наибольшей информативностью обладают кожные аллергопробы с наиболее частыми причинными аллергенами. Для диагностики поллиноза у детей применяют пыльцу деревьев, злаков, сорных трав, цветов и культивируемых растений.
По мере получения результатов обследования дифференциальная диагностика поллиноза проводится с ОРВИ, бактериальным конъюнктивитом, хроническим ринитом, прочими видами аллергической реакции. Итогом становится объективно поставленный диагноз и правильно подобранная терапия с учетом степени тяжести болезни и возраста ребенка.
Лечение поллиноза у детей
Для снижения выраженности симптомов следует исключить контакт ребенка с цветущим растением. В современной педиатрии и аллергологии рекомендовано проводить трехэтапное лечение поллиноза: терапию в остром периоде, прием противорецидивных препаратов, аллерген-специфическую иммунотерапию:
- Базовая терапия. На первом этапе назначаются антигистаминные лекарственные средства, блокирующие H2-гистаминовые рецепторы и препятствующие дальнейшему развитию воспаления. Предпочтение отдается системным медикаментам нового поколения, они обладают меньшим седативным эффектом. Также возможно использование симпатомиметиков (для уменьшения отечности тканей); эндоназальных глюкокортикостероидов (для быстрого устранения признаков пыльцевой аллергии при выраженных симптомах заболевания); бета-2-агонистов (для снижения прогрессирования бронхиальной астмы на начальных этапах ее развития).
- Поддерживающая терапия. Подбирается антигистаминный препарат с выраженным противоаллергическим действием, устанавливаются сроки приема, совпадающие с периодом цветения растений, чья пыльца является причиной патологии у ребенка. Некоторые специалисты рекомендуют периодически менять медикаменты на иную группу антигистаминов того же поколения для большей эффективности терапии.
- АСИТ. Самым эффективным методом в борьбе с сенной лихорадкой является аллерген-специфическая иммунотерапия. Она подразумевает пероральное или инъекционное введение малых доз аллергена для постепенного снижения чувствительности организма к определенному антигену. Данное лечение поллиноза проводится исключительно под наблюдением детского аллерголога с соблюдением всех правил введения средства и увеличения его дозировки. АСИТ начинают по достижении ребенком возраста 5 лет.
Прогноз и профилактика
При соблюдении врачебных рекомендаций и приеме лекарственных средств в установленные сроки прогноз благоприятный, вероятность формирования осложнений минимальна. Первичная профилактика подразумевает ограничение общей антигенной нагрузки, рациональное питание, ведение здорового образа жизни. Все вторичные профилактические мероприятия направлены на ограничение контакта с пыльцой, детям и их родителям советуют по возможности менять климатическую зону в период цветения растений. Следует ограничить воздействие химических раздражителей на дыхательные пути ребенка и полностью отказаться от лечения каких-либо заболеваний фитопрепаратами.
Источник
