Температура у ребенка после удаления почки

Температура после операции на почке

Температура после операции – это нормальное явление, которое говорит об активном восстановлении организма после хирургического вмешательства. Но есть ряд проблем, которые тоже влияют на показатели градусника. Важно уметь распознавать привычные ситуации от осложнений.
Показатели нормы
Каждому пациенту, независимо от сложности или локализации операции, приходится терпеть температуру. Ее значение не превышает 37,5 градусов. Именно эти показатели связаны со слабостью и ломотой в теле.
Хорошее состояние больного зависит от того, сколько дней был жар. При качественном лечении он проходит через неделю. Иногда, даже раньше. Чтобы с уверенностью проходить послеоперационный период, необходимо ориентироваться в показателях нормы.
| Вид операции | Показатели | Объяснение |
| Пластические операции на верхних слоях | нет повышения либо 37-37,5 градусов | Организм не испытывает сильного шока. Пациенту, в большей степени, приходится бороться с болью и слабостью. |
| Операции на костях | нет повышения либо до 37 градусов | Сюда входят и косметологические процедуры, и заживление после серьезных травм. |
| Удаление нагноений, зараженных органов, воспалений, аппендицита | до 39 градусов | Большие скачки не должны пугать в таких случаях. Но жар в норме проходит через 5-7 дней. |
| Общий массив операций | 37,3-37,5 градусов | После любой операции у человека может быть небольшой жар. Температура то в норме, то повышается в этих пределах. |
Внимание! Пониженная температура не несет в себе ничего хорошего. Организм слабый. Он не может нормально восстанавливаться. А значит, что послеоперационный период резко увеличится. Также есть две дополнительные угрозы:
- неспособность пациента справится с инфекцией, если возникнут осложнения;
- наличие вегето-сосудистой дистонии (организм плохо реагирует на лечение).
Причины температуры: осложнения
Если у больного отмечается повышенная температура, которая далеко уходит от нормы, то врач должен пройтись по особому списку. Это перечень причин, из-за которых в большинстве случаев возникают проблемы:
Actionteaser.ru – тизерная реклама
1. Инфекция. Жар – это ее верный признак. Лечение должно быть незамедлительным, так как она может распространиться по всему организму. Кроме того, инфекция не пройдет самостоятельно. Нужен курс антибиотиков (иногда совмещают несколько наименования). Заражение может произойти во время операции, так как рана контактирует с воздухом, или при некачественных перевязках.
2. Плохой шов. Расхождение шва с первой секунды становится угрозой. В него могут попасть микробы, бактерии. Хирург должен аккуратно сделать свою работу, выбрать правильные нити и инструменты, подходящий вид шва.
3. Некроз. После любой операции должна проводиться качественная чистка. Нельзя, чтобы в организме были остатки удаленного органа или тканей. Они начнут гнить. Запущенная ситуация может привести к смерти пациента.
4. Катетеры или дренажи. Установленные инородные тела могут сдвинуться и повредить органы или ткани. Даже их наличие всегда сопровождается жаром.
5. Пневмония. Частое явление после использования аппарата искусственного дыхания. Проблемы с легкими тоже требуют лечения антибиотиками. Нужно делать своевременные снимки и анализировать ситуацию.
6. Воспаления разных типов: перитонит (брюшная полость), остеомиелит (при переломе костей). Это одно из серьезнейших осложнений, так как лечением чаще всего является повторная операция.
7. Переливание крови. Определить реакцию организма на переливание сложно. Даже если группа крови точно подходит. Но у врачей часто нет выбора. Сильное кровотечение требует быстрого пополнения запаса крови.
Внимание! Не всегда известно, почему появляется температура. Хронические диагнозы пациента могут влиять на этот вопрос. Поэтому приходится прибегать к разным анализам.
Как только врач определит, почему градусник зашкаливает, он сможет прописать лечение. Все вышеперечисленные проблемы относятся к осложнениям, поэтому требует быстрых решений.
Как определить осложнение
Разошедшийся шов сразу виден. Но не всегда общая картина состояния больного сразу видна. Поэтому нужно ориентироваться на следующие признаки:
- медленное заживление раны (сильно отклоняется от нормы);
- изменение краев раны (покраснение, изменение цвета, появление синяков);
- активное образование гноя;
- симптомы пневмонии (постоянный кашель без мокроты, громкие хрипы).
Внимание! Главным признаком всегда является затянувшаяся температура. Она может наблюдаться даже больше месяца.
Операции по удалению аппендицита
Этот вид хирургического вмешательства рассматривается отдельно. Он имеет свою специфику, о которой стоит заранее все разузнать. Реакция организма зависит от того, каким способом аппендицит был удален.
Лапароскопическая операция, чья суть в небольших проколах тканей, гарантирует быстрое восстановление. Жар продержится максимум 3 дня, и это в тех случаях, когда он вообще появляется. Полостная операция со стандартным разрезом более травматична. Температура в 38 градусов может держаться около 10 дней.
Как только срок проходит, врач ожидает увидеть на градуснике 36,6. Если жар не проходит, то приходится искать его причину. Распространенными причинами осложнений после удаления аппендицита являются:
- обильное кровотечение при операции;
- травмирование ближних органов;
- занесение инфекции;
- воспаление раны;
- наличие дренажа;
- неправильное питание вызывает запор, который, в свою очередь, влияет на температуру.
Лечение в таких случаях делится на 3 этапа. Первый включается в себя антибактериальную терапию (антибиотики). Второй – противовоспалительную терапию (Ибупрофен). Третий – стандартные средства с жаропонижающим эффектом.
Даже последний этап может назначать только врач. Он указывает дозу. Также он должен знать точное время приема лекарства, чтобы видеть, работает оно или нет.
Борьба с температурой
Температура после операции лишь усиливает неприятные ощущения. Но не всегда ее можно сразу сбивать. Во-первых, показания ниже 38,5 никогда не являются причиной для применения медикаментов. Врачи всегда запрещают что-либо применять с небольшой температурой. Во-вторых, лучше дать возможность организму правильно работать и восстанавливаться.
Начинать активные действия стоит лишь в некоторых случаях:
- температура выше 38,5 градусов;
- пациент страдает от судорог;
- есть серьезные патологии сердца.
Сбить температуру можно с помощью медикаментов или влажных компрессов. Компрессы можно делать лишь с холодной водой. Их нельзя класть на грудную клетку и спину. Старайтесь располагать их на сгибах рук и ног, на лбу и на затылке. Тогда эффект будет максимальным.
Из медикаментов чаще всего используют Нимесил, Парацетамол, Ибупрофен и их аналоги. Если начался резкий скачок и таблетки не помогают, то приходится делать специальные инъекции. После них температура может понижаться до 35 градусов.
Чтобы процесс выздоровления не затянулся, температура после операции должна отслеживаться каждый несколько часов. Особенно важно делать это в первый день. Хорошая реакция пациента и врачей станет залогом быстрого восстановления.
Источник: https://gepasoft.su/temperatura-posle-operacii-na-pochke/
После операции держится температура. В чем причина и на долго ли это?

Хирургическая операция, это весьма мощный стресс для организма. Организм ощущает, что произошло повреждение тканей и включает все имеющиеся механизмы для защиты от инфекции. Важным механизмом защиты в этом списке является повышение температуры тела, с помощью которого организмом осуществляется попытка уничтожения или хотя бы замедления развития болезнетворных организмов.
Однако, если температура после операции держится подозрительно долго, это может быть сигналом начала воспалительного процесса, или присутствия ряда проблем с первопричиной болезни, которая была не полностью устранена при операции.
Поэтому, хотя после операции повышенная температура и является нормой, следует обязательно контролировать и иные реакции организма на перенесенную операцию, чтобы обеспечить нормальное протекание процесса заживления раны.
Таким образом, в отсутствие покраснения кожи вокруг места проведения операции, выделения гноя из раны и ряда других показателей, послеоперационная повышенная температура является нормой и не должна вызывать беспокойства, за исключением случаев, когда подобное состояние продолжается слишком долго.
Нормы температуры после операции
Обычно, нормальной температурой после операции считается ее значение 37,3-37,5оС, которая продолжается три-пять дней. Уже через неделю после операции температура должна быть нормальной.
Но если, даже через месяц температура не нормализовалась или время от времени возрастает без понятных внешних причин, это свидетельствует о присутствии процесса воспаления в операционной ране или недостаточной эффективности хирургического вмешательства.
Повышенная температура после операций в верхних слоях тканей или на конечностях заметно ниже и длится меньше, нежели температура, которая держится после полостной операции.
В частности, температура 37 оС после наложения аппарата Илизарова или установки титановой пластины для укрепления кости, это вполне обыденное явление, а иногда возрастания температуры после подобных вмешательств может и вовсе не произойти.
С другой стороны не следует особо радоваться и пониженной температуре после операции, поскольку это зачастую является свидетельством ослабления организма, который не способен к сопротивлению возможной инфекции и не в состоянии максимально быстро восстановить ткани, поврежденные при выполнении операции. Пониженная температура может также быть сигналом наличия вегето-сосудистой дистонии у больного, выражающейся в слабой реакции организма на операцию и замедлении процесса заживления раны.
Таким образом, тревожным может быть не сам факт роста температуры тела после операции, а чрезмерная длительность сохранения температуры (более семи дней).
Причины длительного сохранения повышенной температуры
Причинами, длительного сохранения повышенной температуры у больного могут быть некачественное наложение швов, проникновение инфекции в операционную рану, некротические процессы в затронутых операцией тканях, присутствие в теле больного инородных тел, в числе которых могут оказаться раневые дренаж и катетеры.
Если осуществлялась сложная операция, то после подключения к аппарату искусственного дыхания могла развиться пневмония, или оборудованием для проведения таких действий была занесена инфекция.
Могли начаться воспалительные процессы вследствие попадания инфекции (перитонит, остеомиелит). Еще одной причиной вполне моет быть отрицательная реакция организма на переливание крови.
Источник: https://nmedicine.net/posle-operacii-derzhitsya-temperatura-v-chem-prichina-i-na-dolgo-li-eto/
Сколько держится температура после операции: рекомендации врачей

Сколько держится температура после операции по времени и нормальное ли это явление? Данный вопрос возникает у пациентов, перенесших хирургическое вмешательство.
Врачи оценивают состояние больного после оперативного вмешательства по изменениям температуры тела (результаты термометрии).
Высокие показатели свидетельствуют о возникновении патологических процессов и побочных явлениях, которые представляют опасность для здоровья пациента.
Почему поднимается температура после операции?
Причины повышения температуры тела после оперативного вмешательства
Повышенная температура тела после проведенного оперативного вмешательства является нормой. Также стоит контролировать другие проявления организма, чтобы обеспечить скорейшее восстановление поврежденных тканей.
Повышенная температура — это норма, если не наблюдается следующих послеоперационных побочных явлений:
- покраснение тканей, примыкающих к ране;
- выделение из раны гноя;
- ощущение слабости и т. д.
Температура после операции, пределы которой не превышают субфебрильных показателей, является нормальным явлением.
Стоит отметить, что температура поднимается на более высокий уровень при полостной операции.
Например, отметка градусника в этом случае превышает 39°С. Чаще всего явление наблюдается после удаления воспаленного аппендикса.
Это же касается и других операций, в процессе которых удалялись очаги инфекции и гнойные образования.
Касательно оперативного вмешательства на конечностях (например, укрепление кисти при помощи титановой пластины), то в этом случае отметка градусника редко превышает показатели в 37-37,5°С. Повышенная температура в этом случае может в принципе отсутствовать.
Понижение температуры тела также тревожный фактор. Дело в том, что это обстоятельство указывает на ослабление организма, вследствие чего он становится уязвимым для большинства болезнетворных бактерий и вирусов. В этом случае организму сложно восстановить поврежденные ткани, что вызывает ряд осложнений.
Такая клиническая картина чаще всего свидетельствует о возникновении вегетососудистой дистонии, что также мешает скорейшему заживлению раны.
Повышенная температура после оперативного вмешательства не указывает на какую-либо угрозу или отклонение от нормы. Причиной для беспокойства является длительная термометрия. В связи с этим важно понять, сколько может держаться температура после операции.
Почему может держаться температура после операции?
Если у пациента длительное время наблюдается температура после проведенной операции, это довольно серьезный сигнал, который может указывать на развитие различных патологических процессов в организме.
Источник: https://MirBodrosti.com/skol-ko-derzhitsja-temperatura-posle-operacii/
Источник
Если у человека любого возраста начинают болеть почки, следует обязательно обратиться к врачу. Особенно если на боли жалуется ребенок. Температура при почках у взрослых и детей — тревожный знак, который нельзя оставлять без внимания иначе есть риск не только для здоровья, а и для жизни.
При первых признаках болезни следует понять, что ее вызывает. Этим будет заниматься врач. Обычно назначаются лабораторные исследования и ультразвуковая диагностика. Зачастую подобный недуг вызывают воспалительные патологии, мочекаменная болезнь или новообразования.
Стоит отметить, что в случае наложения на воспаление инфекции бактериального плана температура от почек не падает при использовании привычных средств для ее сбивания.
Помимо боли пациенты жалуются на следующие симптомы:
- головная боль;
- нарушение самочувствия;
- тошнота (иногда — рвота).
Ухудшение общего самочувствия происходит за счет интоксикации. Кроме того, со стороны мочевой системы беспокоят:
- рези и жжение при мочеиспускании;
- боли внизу живота;
- урина окрашивается в красноватый цвет.
Если своевременно не начать лечение, развивается почечная недостаточность, которая грозит необратимыми последствиями.
Пиелонефрит
Причиной пиелонефрита становится патогенные микроорганизмы. Болезнетворные бактерии начинают выделять белок, приводящий к интоксикации организма. Повышенная температура – это реакция на продукт жизнедеятельности бактерий.
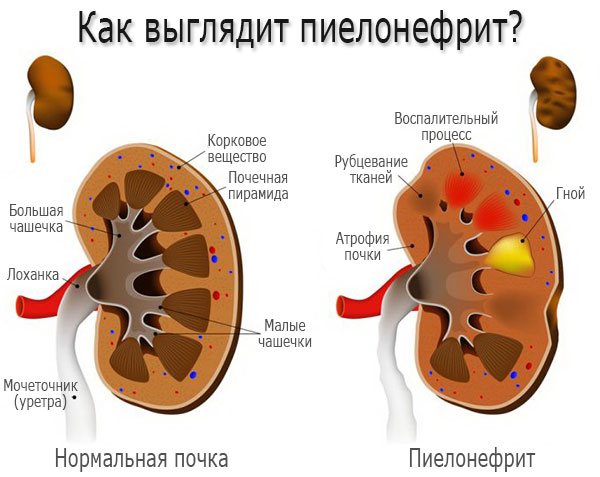
При остром пиелонефрите признаки недуга показывают себя через несколько дней после патогенов. Происходит заражение с потоком крови, через мочеточник из полости мочевого пузыря.
Признаки острой формы:
- повышенная температура от 38 до 40°C;
- жар, озноб с потоотделением в ночное время;
- боли внизу спины;
- интоксикация, тошнота.
Повышение температуры, при остром пиелонефрите, один из видов иммунитета организма. Если у пациента ослабленная иммунная защита, температурные значения могут колебаться. Лечение острого пиелонефрита занимает две недели, гнойный пиелонефрит лечится более месяца.
Хронический пиелонефрит характеризуется субфебрильной температурой около 37°C. Пациент может не подозревать о заболевании. Необходимо соотнести ряд факторов, обратиться в медучреждение.
Признаки хронического пиелонефрита:
- боль в спине, которая может не беспокоить;
- наличие незначительной температуры – 37 °C;
- появление отеков в нижних конечностях;
- вывод урины с болевыми ощущениями.
Хроническое течение патологии – опасно, проявление клинической картины является поводом для обследования.
Что делать, если болят почки?
Конечно, нужно обратиться к специалисту. Однако лечение проблемы почек не может начаться немедленно, так как сначала нужна диагностика. До постановки диагноза можно немного облегчить состояние сухим теплом. Это единственная мера, которую можно использовать в данном случае. Сделать это просто: нужно обернуть поясницу теплым шарфом или платком. Через 1-2 часа станет немного легче. Однако облегчение состояния не должно привести к отказу от похода к врачу.
В тех случаях, когда болят почки и температура повышается, нужно обращаться к врачу или вызывать скорую помощь. Эти проявления могут быть симптомами серьезного заболевания.
tvoyaybolit.ru
Гломерулонефрит
Характеризуется поражением почечных клубочков (гломерулы) аллергическим или инфекционным патогеном. Положить начало гломерулонефриту может стрептококковое заболевание (скарлатина, хроническая ангина, тонзиллит). Такое вмешательство нарушает фильтрационную работу почек, вносит изменения в работу организма. Для диффузного гломерулонефрита характерны признаки:
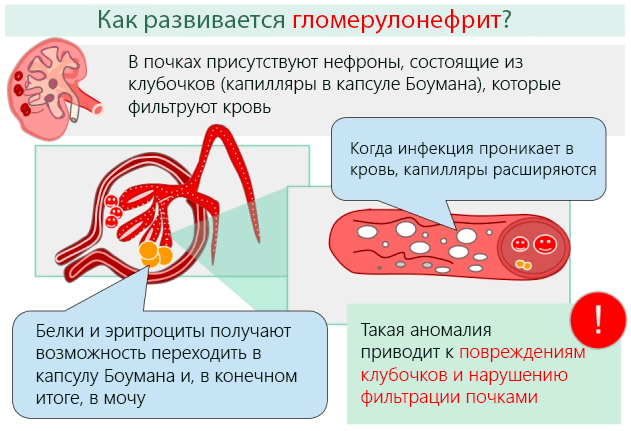
- повышение температуры;
- боли в почках;
- интоксикация организма;
- изменение цвета мочи на темный;
- повышается кровяное давление;
- синдром отечности;
- уменьшение мочеотделения.
При данной патологии болевой синдром не доставляет больному дискомфорт. Пациент может не жаловаться на боли в поясничной области. Повышение температуры не является признаком гломерулонефрита, ее увеличение означает наличие инфекции. При диагностировании оценивают результаты анализа мочи.
Чем лечатся больные почки во время температуры?
Так как чаще всего температура и болят почки при пиелонефрите, а именно в острой форме, то возникает вопрос, что делать при этом недуге.
Такой воспалительный процесс стоит лечить комплексно:
- Антибиотики назначаются о время острого заболевания в обязательном порядке. Как правило, приписываются Амоксициллин, который обладает широким спектром свойств. Он имеет разные названия и используется при лечении различных болезней. Вылечить сложную форму болезни почек, не прибегая к помощи антибиотиков, невозможно. Эти препараты способны за короткое время сократить воспаление и улучшить положение больных. Положительный результат может наступить спустя несколько суток. Но даже при таких показателях терапию стоит не прекращать, а пройти весь курс.
- Во время использования антибиотиков следует позаботиться о кишечнике, а именно его микрофлоре. Для этого рекомендуются такие средства, как Линекс и подобные, а также употреблять кефир.
- Уросептики относятся к противомикробным медикаментам, которые эффективны в борьбе с пиелонефритом. Но данный препарат могут приобрести только те, у кого есть соответственный рецепт. Если заболевание протекает в тяжелой форме, то больному приписывается Цифран.
- Фитотерапия является очень эффективной, если страдает почка, а также в случае температуры. Любой настой всегда проходит именно через почки. Поэтому рекомендуется специальный чай пить в течение всей терапии. Растительный препарат немецкого производства Kанефрон назначается во время острого периода болезни, однако важно учесть то, что его нельзя употреблять беременным и кормящим мамам. Могут прописать также специальные пасты, которые тоже состоят из трав. Они имеют специфический вкус, однако когда болит указанный орган, то паста способна эффективно долечить заболевание, ускорить процесс заживления, и поможет распрощаться с последствиями, которые возникли после воспаления.
- Чтобы почка функционировала как раньше, после того, как ее поразил серьезный недуг, понадобится прием минералов и комплекса витамин.
Самолечение в таком случае может только навредить здоровью больного, поэтому если болит почка и при проявлении температуры, необходимо обязательно показаться врачу, а после четко следовать его рекомендациям.
pochki2.ru
Гидронефроз
Патологическое расширение почечных лоханок в результате нарушения оттока мочи. В силу анатомической особенности организма, гидронефрозу подвержена левая почка.
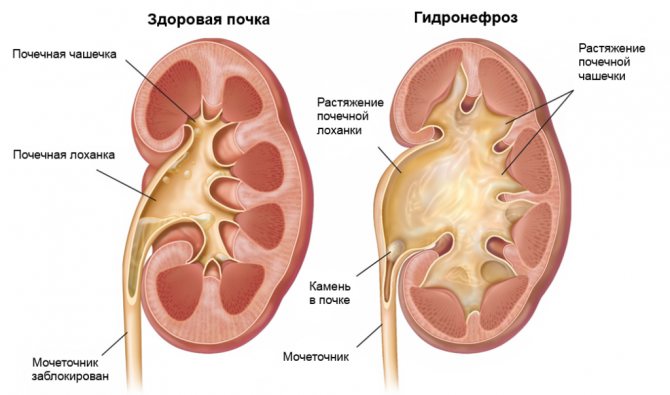
В отличие от почечных патологий, у гидронефроза отсутствуют симптомы заболевания. Патологию почечных лоханок диагностируют с отклонениями.
К симптомам гидронефроза относят болевые ощущения в пояснице. По характеру боль тупая, бывает сильная. Если отток мочи нарушается из-за почечнокаменной болезни, то гидронефроз сопровождается коликой.
О чем говорит боль в почках с температурой?
Если у вас болят почки и температура, значит, присутствует какое-то урологическое заболевание. Причинами такого состояния могут быть:
- воспалительные болезни почек: пиелонефрит или гломерулонефрит,
- мочекаменная болезнь,
- злокачественная опухоль почки.
Как видите, причин несколько. Каждая из них требует определенного лечения, поэтому необходима точная диагностика. Выяснить причину болей в почках возможно только в результате обследования.
Диагностические процедуры:
- Анализы крови и мочи,
- Рентгенография,
- УЗИ,
- Урография.
Если температура немного выше 370, то обязательно нужно обратиться к врачу в тот же день. При подъеме температуры выше 380 и сильных болях в почках следует вызывать скорую помощь.
Онкология почек
Онкологические заболевания почек сопровождаются повышением температуры, болевыми ощущениями в пояснице. Начальный этап онкологии практически себя не проявляет. В результате роста опухолевых образований появляются симптомы:
- боль в поясничной области;
- скачкообразная температура;
- потеря массы тела;
- слабость;
- ухудшается работа соседних органов.
Степень болевого синдрома зависит от опухоли. Температура – показательный признак злокачественного образования на этапе онкологической болезни. Особенность заключается в скачкообразном характере. Значения варьируются от субфебрильных показателей – 37 °C, до высоких – 39-40 °C.
Может ли повышаться температура при хронической форме?
Симптомы почечного воспаления, которое протекает в хронической форме, менее выражены. Больного может беспокоить боль в пояснице, озноб, а также повышаются градусы на термометре, но не выше отметки 37, 3. Достигнуть высоких показателей на градуснике температура может при обострении хронического течения воспаления почек. Тогда отметки на термометре будут показывать 39—40С. Дополнительно было замечено, что повышение температуры тела происходит под вечер. Кроме этого, воспаление почек зачастую сопровождается запахом аммиака в моче. Нередко больные с хроническим нефритом жалуются на ухудшение аппетита, общую слабость, отечность, которая становится более выраженной в вечернее время суток.
Распространенные симптомы и причины
В большинстве случаев почки болят из-за воспаления. Токсические вещества и вредные бактерии могут попасть в почечные ткани, нарушив работоспособность органа.
Повышенная температура тела — это тоже симптом, который свидетельствует о воспалительном процессе в организме.
Кроме того, человек может испытывать проблемы с выведением мочи (например, мочеиспускание становится болезненным), урина меняет свой запах, цвет, на лице и конечностях появляется отечность.
Одной из самой распространенных причин, по которой болит почка и температура поднимается выше пределов нормы, является пиелонефрит. Для этого заболевания также характерны следующие проявления:
- учащенный пульс;
- озноб;
- болевые ощущения, возникающие в спине.
Очень часто температура тела находится в пределах нормы в утреннее время и повышается только вечером. Такие перепады часто сопровождаются высыпаниями на коже.
Болевые ощущения у каждого больного проявляются по-разному. При острой форме патологии почки часто болят во время ходьбы или при физических нагрузках несильно. Для хронической формы болезни характерны слабые, редко возникающие болевые ощущения, моча приобретает специфический запах, напоминающий аммиак.
Помимо вышеуказанных симптомов, заболевания почек у детей нередко сопровождаются сильным жаром, их беспокоит тошнота, рвота.
Причины явления
Нефритом называется весьма серьёзный недуг, имеющий тенденцию развиваться за весьма короткий промежуток времени. Он может проявиться в виде самостоятельного процесса либо формируется как осложнение определённых заболеваний: почечная недостаточность, мочекаменная болезнь, недуги и воспаления в репродуктивной системе мужчин и женщин.
Самыми распространёнными причинами появления такой патологии в почках являются следующие:
- нерациональные пищевые приёмы (подпорченные продукты, избыток соли, пряностей);
- переполненность мочевого пузыря и нередкие попытки «потерпеть»;
- продолжительный приём антибиотиков в чрезмерной дозировке;
- кровяные застои, вызванные долгосрочной гиподинамией;
- нередкие и продолжительные переохлаждения;
- хронические воспалительные процессы;
- чрезмерно активные спортивные тренировки;
- ослабленность иммунной системы человека;
- вредные привычки (алкоголь, курение);
- сахарный диабет.
Как сбить температуру
Многих пациентов пугают цифры на градуснике, и возникает вопрос, как и чем сбить температуру при пиелонефрите. Применением жаропонижающих средств возможно добиться снижения, но это не решит проблемы, вызвавшей жар.
Обратите внимание! Недопустимо использовать лекарства, которые содержат парацетамол или метамизол, например, “Анальгин” или “Колдрекс”. При применении лекарств всегда нужно смотреть на противопоказания и побочные эффекты, чтобы избежать дополнительных осложнений и негативных последствий для почек.
Во время лечения больному прописываются:
- Постельный режим и отдых;
- Прием антибиотиков;
- Обильное и теплое питье.
Рекомендации:
- До прихода специалиста нежелательно снижать жар. По скачкам температуры можно определить состояние иммунной системы и сделать прогноз о течении болезни;
- Жаропонижающие можно применять от 38°C и не чаще 1-2 раза в течение 24 часов.
Превентивные меры
Болезнь легче предупредить, чем с ней бороться. Соблюдение профилактики почек не составляет большой трудности, она включает в себя следующие пункты:
- повышение и поддержание иммунитета;
- строгое соблюдение личной и интимной гигиены;
- правильное питье: зеленый чай, чистая вода и свежевыжатые соки;
- избегание переедания и долгих перерывов между приемами пищи;
- избавление от пагубных привычек: курение и употребление алкогольных напитков ухудшают состояние почек;
- физическая активность, правильный режим сна.
Способы лечения
После правильной диагностики заболевания почек назначается терапия, направленная не только на подавление симптомов, но и на ликвидацию причин болезни. Среди основных способов лечения различают медикаментозное и хирургическое. Некоторые люди спешат воспользоваться советами народной медицины, однако в запущенных случаях и во время острой фазы необходимо применять традиционные терапевтические методы.
Медикаментозное лечение
Самый распространенный метод, применяемый при болезнях почек. Лекарственные препараты делятся на обезболивающие («Баралгин», «Кетанов», «Анальгин», «Торадол»), спазмолитические («Спазмалгон», «Ношпа», «Нурофен») и антибиотики. Последние назначаются строго специалистом и используются для предотвращения развития вторичных инфекций. Чаще других рекомендуются лекарства фторхинолонового и нитрофуранового рядов. К их применению есть строгое противопоказание – почечная недостаточность.
Важно знать! Препараты растительного происхождения используются для ликвидации воспалительного процесса, а витамины и микроэлементы – для стимуляции иммунитета. Противопоказания к последним – камни в почках.
Хирургическое вмешательство
Консервативные методы лечения являются наиболее предпочтительными, но иногда одной только лекарственной терапией невозможно вылечить человека. Проведения операции назначается после тщательных обследований, показания к ней следующие:
- боли в почках, которые не купируются медикаментами;
- приступы колик в области поясничного отдела;
- гнойное воспаление, угроза появления перитонита;
- опухоли любого типа;
- множественные обострения при пиелонефрите;
- серьезное нарушение оттока мочи или невозможность мочеиспускания.
Хирургический метод используется в случаях запущенного состояния больного. Тип проведения операции для каждого пациента индивидуален.
Физиотерапия
Этот способ лечения применяют при реабилитации и устранении симптомов в начальной или хронической стадии. Актуален он после удаления камней из почек, при воспалительных процессах, нарушениях в работе чашечно-лоханочного отдела.
Виды терапии разнятся для каждой болезни, но ее арсенал ограничен: суховоздушные тепловые ванны, УВЧ, аппликации парафином и электрофорез. Проводятся процедуры курсами в течение нескольких месяцев.
Мочекаменная болезнь
Во время онкологического процесса в почках возникают кровянистые выделения в моче, а также появляются общие симптомы, которые характерны для интоксикации. Происходит повышение температуры, наблюдается болезненность там, где расположена почка.
- ощущается тяжесть;
- распирание;
- покалывание проявляется во время завершающего этапа болезни;
- болевые ощущения ноющие, но интенсивные;
- температура повышается на любом этапе недуга, она выше 38.
Лихорадку вызывает особый белок, который откладывается в тканях. При этом ее показатели на начальной стадии не более 37. Очень редко таких проявлений нет. Если процесс развивается активно, то это вызывает тошноту, рвоту, болезненность в животе.
Если сочетаются с высокой температурой боли, это может выступать в качестве верного признака образования камней в почках. Температура в таком случае присоединяется на фоне инфекции. Сильная боль может говорить о начале движения камня, что наносит травмы, выстилающей область мочеточников слизистой.
Мочекаменная болезнь опасна для пациентов приступообразными коликами. Чаще всего проявляется это как сильная боль и повышенная температура. Чаще всего по длительности приступ не превышает суток. При этом состояние может доходить до очень тяжелого, когда пациент не понимает, что происходит вокруг. Связано это с сильными болями, которые зачастую даже не поддаются действию обезболивающих.
Среди другой симптоматики приступа МКБ можно выделить частое мочеиспускание, которое при этом болезненно для пациента, тошноту и рвоту. Количество мочи при этом сокращается, а может и вовсе прекратиться ее отход. Мочевые анализы демонстрируют излишнее количество белка, эритроцитов и лейкоцитов. В качестве осложнения МКБ выступает хроническая почечная недостаточность.
Источник
