Заболевания горла без температуры фото
Болезни горла и гортани — это гетерогенные группы патологий, которые развиваются они по самым разным причинам, но объединены общей локализацией.
Все заболевания можно подразделить следующим образом:
- Патологии инфекционного профиля. Провоцируются, как правило, бактериями, вирусами.
- Грибковые патологии. Встречаются относительно редко, но все же и такие ситуации имеют место.
- Доброкачественные неопластические процессы в глотке и гортани.
- Злокачественные опухоли в структурах верхних дыхательных путей.
- Иные состояния и патологические процессы в глотке.
Ниже мы рассмотрим каждую из этих групп подробнее.
Инфекционные патологии
Также разнородны по составу, но есть один момент, который роднит абсолютно все инфекционные заболевания горла — это причины их развития.
Согласно исследованиям, все болезнетворные процессы в рамках глотки развиваются по трем группам причин. Первая группа факторов касается проникновения в организм опасных микроорганизмов и вирусов.
Среди них:
Стафилококки. Вызывают грубые поражения органов глотки. Обычно пиогенного (гноеродного) типа. Провоцируют массивную экссудацию и сложные симптомы, плохо поддаются лечению. Наиболее опасный тип микроорганизма — это золотистый стафилококк.
Стрептококки. Особенно альфа и бета-гемолитические. Вызывают проблемы с кровью, а также нагноение горла и верхних дыхательных путей. Подробнее о болезнях, которые они могут вызвать читайте здесь.
Нетипичные микроорганизмы, вроде хламидий, гонококков, уреаплазм, микоплазм, трихомонад и иных. Провоцируют сложные для излечения, но вялотекущие формы инфекционных заболеваний глотки.
Вирусы герпеса. Особенно штаммы четвертого и пятого типов (вирус Эпштейна-Барр и цитомегаловирус). Заболевания, вызванные к жизни данного рода вирусными агентами крайне сложно вылечить. Можно лишь перевести болезнь в латентную фазу.
Вирусы папилломы человека. Всего их насчитывается более 500 типов. Многие онкогенны. Это серьезные противники, способствующие образованию раковых клеток.
Какими путями они попадают в организм?
В первую очередь воздушно-капельным. С частичками слизи, слюны при кашле, чихании и даже просто дыхании.
Чтобы самому стать носителем вируса или бактерии достаточно некоторое время находиться рядом с инфицированным человеком. Поскольку инфицирован почти каждый (98% и более) вероятность «заполучить» агент крайне высока.
Далее выделяют следующие:
- Бытовой или контактный путь. При контакте с грязными предметами быта, при взаимодействии неполового характера с инфицированными людьми (рукопожатия, поцелуи).
- Половой путь транспортировки. А именно орально-генитальный. На половых органах живет множество опасных бактерий. Незащищенные сексуальные контакты могут быть опасны. Рекомендуется предохраняться.
- Перинатальный путь. Ребенок может встретиться с суровыми условиями окружающего мира еще в утробе матери, поскольку вирусы и бактерии легко преодолевают плацентарный барьер.
- Трансмиссивный путь. С укусами насекомых.
- Переливание крови.
- Прохождение по родовым путям матери.
- В горло и глотку инфекция может попасть нисходящим (из носоглотки) или восходящим (из нижних дыхательных структур) путями.
- По самому организму болезнетворные агенты переносятся с током крови или лимфатической жидкости.
Однако стать носителем непрошенных «гостей» мало, и вовсе не означает, что человек заболеет.
Следующий весомый фактор, увеличивающий вероятность развития патологий это снижение иммунитета.
По каким причинам защитная система может давать сбой?
- Злоупотребление алкогольными напитками.
- Курение. Особенно рискуют курящие женщины, поскольку их организм хуже переносит вредные вещества, содержащиеся в сигаретах.
- Употребление антибиотиков без достаточных к тому оснований.
- Неправильное кормление ребенка (раннее отнятие от груди, позднее прикладывание к молочным железам, перевод на сухую смесь).
И другие факторы, которых более двадцати. Третья группа причин, это триггерные факторы. Они разнятся от болезни к болезни, поэтому нужно рассмотреть каждую патологию в отдельности.
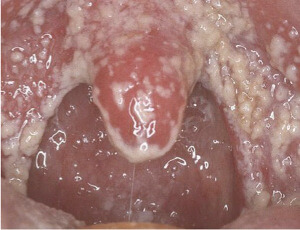
Ангина
Представляет собой воспаление ротоглотки и, в частности, небных миндалин. Другое название ангины, это тонзиллит. Под таким наименованием болезнь более известна.
Причины развития ангины, помимо уже названных, это:
- Травматические поражение глотки. Например, во время проведения диагностических или лечебных процедур.
- Употребление зараженных продуктов питания. Сказывается алиментарный фактор.
- Симптоматика болезни достаточно специфична:
- Боли в горле при глотании, дыхании, употреблении пищи. Усиливаются при попытках говорить.
- Образование гнойных пробок. Это небольшие желтоватые комочки, локализованные в лакунах и выходящие при выдавливании языком.
- Гнойная экссудация. Выделение большого количества гноя из лакун ввиду инфекционного поражения.
- Образование беловатого налета в горле и на мягком небе.
- Гиперемия зева. Определяется даже при самостоятельном осмотре глотки. Иначе говоря, покраснение горла.
- Рыхлая структура мягких тканей при осмотре.
- Повышение температуры тела.
Лечение требуется незамедлительно. Ангина имеет свойство давать осложнения на сердце, почки и легкие. Необходимо использование специализированных препаратов: противовоспалительных нестероидного происхождения, антибиотиков, анальгетиков, местных антисептиков и жаропонижающих при общей симптоматике.
Фарингит
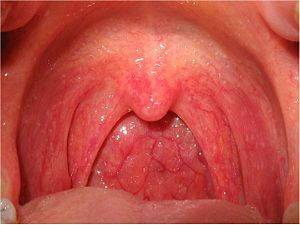
Воспалительное поражение ротоглотки. Распространено заболевание весьма широко.
Триггерные факторы специфичны:
- Переохлаждение. Особенно опасно употребление холодной воды в жаркое время года, вдыхание морозного воздуха.
- Длительное применение сосудосуживающих капель.
- Хронические заболевания органов верхних дыхательных путей. Особенно опасны синуситы различного типа (гайморит и иные).
- Термическое, химическое поражение глотки. Ожоги различной этиологии.
Симптомы фарингита включают в себя:
- Интенсивный болевой синдром жгучего, колющего характера. Локализован в глотке и в области мягкого неба. При длительном течении патологии возможен разлитой характер дискомфорта. Усиливается неприятное ощущение при разговоре, употреблении пищи, воды, дыхании.
- Неприятный запах изо рта. Обусловлен жизнедеятельностью патогенных микроорганизмов.
- Изменение характера голоса. Развивается невозможность нормально говорить (сиплость, слабость, гнусавость голоса), полная утрата способности к речи.
- Повышение температуры тела.
- Головная боль и симптомы общей интоксикации.
- Кашель с выделением небольшого количества мокроты.
- Першение в горле.
Лечение специфическое. Как и в случае с ангиной назначаются медикаменты следующих групп:
- Противовоспалительные нестероидного происхождения.
- Стероидные препараты (глюкокортикоидные средства).
- Антисептики широкого спектра действия.
- Антибактериальные лекарственные средства (только после исследования чувствительности флоры к препаратам).
Отсутствие терапии приводит к хронизации процесса и множеству осложнений.
Ларингит
Ларингит — это воспаление слизистых оболочек гортани. Заболевание развивается сравнительно часто — распространенность патологического процесса составляет, примерно 8% клинических случаев (статистика ведется по учтенным ситуациям).

Причины развития болезни:
- Травматические поражения области гортани. Наиболее часто в результате проведения диагностических мероприятий по поводу иных вероятных болезней. Так, особенно опасна ларингоскопия.
- Вдыхание патогенных веществ. Гари, пыли, пыльцы (в этом случае говорят об аллергической форме ларингита).
- Механические поражение гортани. Например, в результате повреждения нежной слизистой оболочки рыбной костью, черствым хлебом при случайном вдыхании крошек и т.д.
В остальном же причины идентичны.
Характерные проявления:
- Боли в области глотки и шеи. Определить точную локализацию дискомфортных ощущений невозможно. Ощущения разлитые, что обуславливает сложности в формулировании жалоб.
- Кашель. Визитная карточка ларингита, это интенсивный лающий рефлекс. Не снимается классическими препаратами. Мокрота не выделяется, что характерно именно для этого забоелвания.
В лечении используются противокашлевые препараты общего действия (для угнетения рефлекса на центральном уровне), противокашлевые периферического действия, противовоспалительные нестероидного происхождения. Также могут понадобиться глюкокортикоидные медикаменты.
Разжижающие средства и муколитики не требуются. Они бесполезны и даже опасны в данном случае.
Склерома
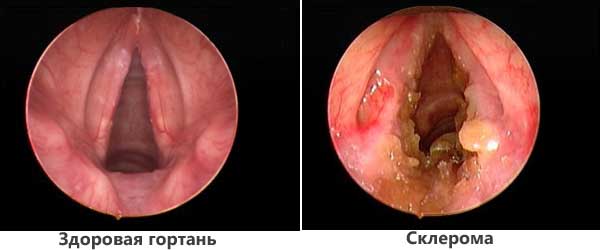
Представляет собой заболевание смешанного генеза (иммунное и вместе с тем инфекционное). Характеризуется спонтанным разрастанием стенок гортани и образованием особых узелковых включений, гранулем.
Вопреки возможному представлению, это не неоплазмы. Гранулемы считаются результатом пролиферации, но не опухолевого характера. Потому склерома отнесена к инфекциям.
Причины развития болезни множественны. Наиболее часто встречаются такие:
- Повреждения стенок гортани механического характера. Обычно в результате диагностических или лечебных мероприятий. Как уже было сказано, наиболее травматична ларингоскопия.
- Химические, термические поражения длительного характера. Чем дольше патологические факторы воздействуют на глотку, тем выше вероятность развития болезни.
- Длительные инфекционные поражения. Сказываются проявлением склеромы.
Симптомы:
- Нарушения дыхания (одышка, а позже и удушье).
- Изменение голоса по различному типу (может стать выше или ниже).
- Боли в горле, иные неприятные ощущения в области глотки.
- Заложенность носа, нарушения носового дыхания.
Лечение консервативное, в большинстве случаев, с применением противовоспалительных средств. При непроходимости дыхательных путей требуется хирургическое вмешательство.
Грибковые заболевания (фарингомикоз)

Заболевания горла и гортани не ограничиваются лишь вирусными и бактериальными поражениями. Возможны грибковые инвазии. Наиболее часто встречается так называемый фарингомикоз.
По своей сути является тем же фарингитом, однако, грибкового свойства. Согласно исследованиям, почти в 100% клинических случаях виновником выступает грибок рода кандид.
Основные причины развития болезни это сахарный диабет и иные эндокринные патологии. Вызывают общее и местное снижение иммунитета.
Реже предрасполагающими факторами выступают травмы горла и глотки вообще. Например, при воздействии на анатомические структуры горячего пара, излишне сухого воздуха, химических реагентов. Возможны и механические повреждения, которые открывают дорогу грибковым агентам.
Симптомы фарингомикоза:
- Боль в горле интенсивного характера. Она жгучая, режущая. Усиливается в ночное время суток, при приеме пищи, употреблении жидкости.
- Неприятный, кислый запах изо рта.
- Образование белого творожистого налета в глотке.
- Покраснение зева и всего мягкого неба.
- Забивающий кашель и першение в горле.
Лечение требует особого внимания. Применяются следующие группы препаратов:
- Противовоспалительные нестероидного генеза (НПВП).
- Противогрибковые средства широкого спектра действия и антибиотики для предотвращения вторичного поражения.
Доброкачественные опухоли
Опухоли доброкачественного характера, это растущие неинфильтративно неоплазмы.
Метастазировать не склонны. Однако ввиду развития масс-эффекта возможны нарушения дыхания и иные неприятные и опасные для жизни состояния.
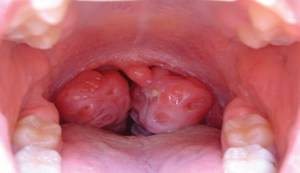
Аденоидит
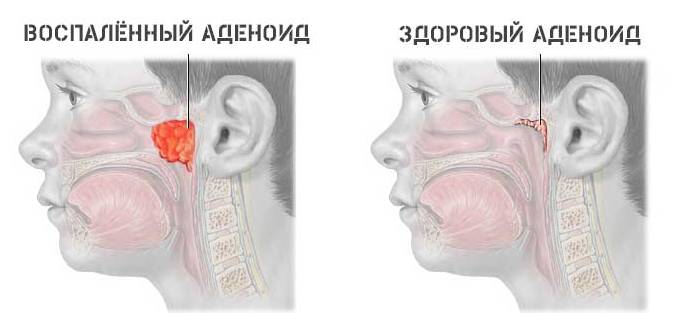
Строго говоря, не является доброкачественной опухолью. Аденоидит это воспаление аденоидов: разросшейся небной миндалины. В большинстве своем имеет инфекционные причины.
Почти в 100% случаев поражает детей до 10 лет. У взрослых болезнь встречается в качестве исключений. Это казуистика.
Симптомы аденоидита:
- Нарушения носового дыхания. Пациент не может нормально дышать по причине перекрывания хоан и сошника.
- Подъем температуры тела до субфебрильных-фебрильных отметок.
- Симптомы общей интоксикации организма.
Лечение в большинстве случаев оперативное. Требуется удалить аденоиды и тем самым проблема решится радикально.
Иные новообразования
Встречаются также следующий список доброкачественных опухолей гортани и горла:
- Фибромы. Состоят из фиброзных тканей. Развиваются, преимущественно, в области голосовых связок. Имеют овальную либо сферическую правильную форму. Не склонны к метастазированию, растут крайне медленно. Приводят к изменению голоса и проблемам с дыханием. В случае больших размеров несут опасность жизни и здоровью.
- Липомы. Также называются жировиками. Развиваются из жировой ткани. Имеют сферическую форму. Могут иметь ножку. Формирование происходит в области входа в гортань в большинстве случаев.
- Полипы. Разновидность фибром. В отличие от первых имеют склонность к злокачественному перерождению. Их нужно удалять в любом случае. Это аксиома.
- Хондромы. Опухоли гортани из хрящевой ткани. С течением времени могут трансформироваться в рак (хондросаркому).
- Папилломы. Они же бородавки. Провоцируются вирусом папилломы человека. Многие штаммы являются онкогенными, потому требуется обязательное проведение гистологического исследования и ПЦР-диагностики.
- Кистозные образования. Жидкостные структуры, окруженные фиброзной капсулой. Не склонны к росту.
- Ангиомы. Сосудистые опухоли. Трудны для удаления. Часто являются врожденными.
Важно:
Во всех случаях причины развития опухолей кроются в нарушении дифференциации клеток (процесса превращения неспециализированных клеток зародышей в специализированные клетки тканей и органов) и повышении их пролиферации (процесса размножения клеток).
Лечение оперативное. Однако сразу бросаться в крайности не стоит.
Лучшим вариантом станет динамическое наблюдение за опухолью. Если она растет — нужно удалять. Важно также определить гистологическую структуру неоплазмы (доброкачественная или злокачественная). Только после этого принимают решение о тактике терапии.
Злокачественные опухоли
Раковые опухоли данной локализации встречаются сравнительно редко. Однако они крайне опасны. В подобном расположении выделяют карциномы и саркомы.
Карцинома
Развивается из эпителиальных тканей. Дифференциация клеток практически отсутствует, пролиферация максимальная.
Причины развития опухоли онкологического профиля таковы:
- Злоупотребление табаком. Чем больше курит человек, тем существеннее риски развития карциномы. При употреблении табачной продукции по пачке в день и более, вероятность формирования рака увеличивается на 70%. Человек сам себя загоняет в жесткие условия.
- Избыточное употребление алкогольной продукции. Формируются ожоги слизистых. Как итог — риски увеличиваются в разы.
- Профессиональные вредности. В том числе опасны работы на химических предприятиях, в жарких производствах и т.д.
- Употребление горячих жидкостей на регулярной основе.
Симптомы рака горла следующие:
- Головные боли в области затылка.
- Боли в челюстях, иррадиирующие в зубы.
- Проблемы со зрением и слухом.
- Частые отиты неизвестного генеза.
- Нарушения голоса.
- Неприятный запах изо рта.
Лечение исключительно хирургическое. На поздних стадиях потребуется лучевая и химиотерапия. Выбор тактики лечения избирается только врачом-онкологом.
Подробнее о раке горла читайте здесь.
Саркома
В разы более агрессивная опухоль. Развивается по тем же самым причинам. Характеризуется интенсивной клеточной атипией, высокой скоростью пролиферации.
Симптоматика схожа с карциномой и включает следующие проявления:
- Зубная боль.
- Боль в области челюсти с пораженной стороны.
- Проблемы с голосом. Он становится слабым, сиплым или слишком низким.
- Нарушения зрения и слуха.
- Частые отиты.
Лечение, как и в предыдущем случае, хирургическое. Требуется иссечение тканей, максимально радикальное. Так можно избежать рецидивов.
Лучевая и химиотерапия назначается исходя из стадии течения патологического процесса.
Опасные состояния
Острый стеноз гортани проявляется существенным сужением дыхательных путей.
Причины:
- Проникновение в дыхательные пути инородных объектов.
- Инфекционные патологии, вроде кори, малярии, тифа и других заболеваний.
- Проведение медицинских манипуляций различного рода.
- Воспалительные процессы органов дыхания.
Характерные симптомы включают: нарушения дыхания, острую асфиксию, боли в горле. Лечение хирургическое, заключается в расширении просвета гортани.
Отек гортани
В большинстве случаев развивается в результате аллергической реакции. Симптоматика идентична. Возможна асфиксия и летальный исход. Лечение специфическое: необходимо срочное введение антигистаминных препаратов и проведение искусственной вентиляции легких (если состояние тяжелое).
Ларингоспазм
Состояние, в целом, идентично стенозу. Проявления и способы терапии схожие. Суть патологического процесса заключается в развитии спазма мускулатуры гортани.
Во всех описанных случаях лечение должно проводиться незамедлительно. На кону жизнь пациента. Требуется вызов скорой помощи. Самостоятельно сделать нельзя ничего.
Проблемы рассматриваемого рода встречаются наиболее часто. Болезни схожи по проявлениям, потому требуется обязательная дифференциальная диагностика.
Лечение подбирается исходя из ситуации. В большинстве своем оно консервативное. Главное вовремя обратиться к лечащему специалисту.
Вконтакте
Одноклассники
Мой мир
Источник
С болью в горле рано или поздно сталкивается каждый человек. Но этот, казалось бы, безобидный симптом может стать причиной серьёзных проблем.
Острый тонзиллит (ангина) — это инфекционное заболевание, вызывающее воспаление миндалин. Статистика показывает, что острой формой болезни страдают около 15% детей. У взрослого населения эта цифра ниже — 5-10%. А вот хроническим тонзиллитом в крупных мегаполисах болеет чуть ли не каждый первый. Почему? Давайте разбираться!
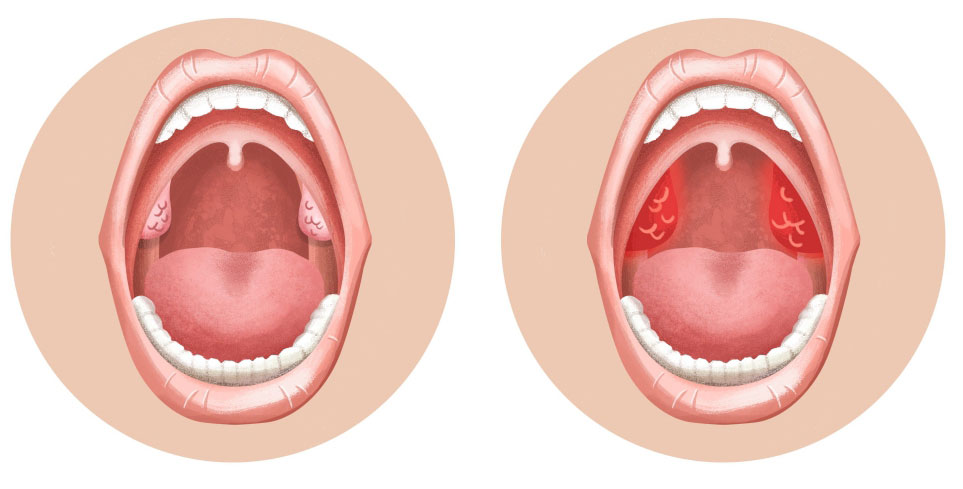
Заболевание тонзиллитом в острой форме, проходящее с повышением температуры тела и сильнейшей болью в горле, более знакомо нам как ангина. При хронической форме больной может долгое время даже не догадываться о наличии у себя этого недуга. Человеку может казаться, что периодически возникающие боли в горле и частые простуды — просто результат ослабленного иммунитета. Такое беспечное отношение к своему здоровью может стать причиной серьезных осложнений и патологий. Чтобы их избежать, необходимо вовремя диагностировать проблему: знать первые признаки, симптомы и лечение.
Зачем нужны миндалины?
Нёбные миндалины — это составная часть нашей иммунной системы. И главное их предназначение — ограждать организм от проникновения в него болезнетворных бактерий и вирусов. Всего у человека их шесть: нёбные и трубные (парные), глоточная и язычная. По их названиям можно примерно понять, в какой части глотки они расположены. Их общее расположение напоминает кольцо. Это кольцо и выступает как своеобразный барьер для бактерий. Говоря о воспалении миндалин, мы имеем ввиду только нёбные миндалины (они же гланды). На них и остановимся подробнее.
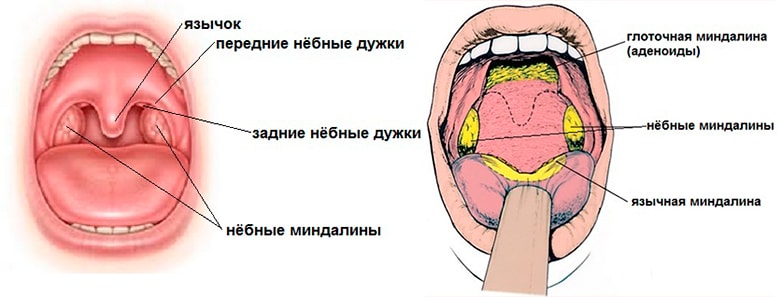
Если широко открыть рот, то в зеркале легко увидеть два образования, похожие на орешки миндаля — миндалины, это и есть гланды. Каждая миндалина состоит из небольших отверстий (лакун) и извилистых каналов (криптов).
Попавшие с воздухом бактерии, контактируя с миндалинами, получают отпор и тут же утилизируются, не успев вызвать вспышку того или иного заболевания. В норме здоровый человек даже не подозревает, что внутри него ведутся настоящие боевые действия. Теперь вы понимаете всю важность миссии нёбных миндалин. Поэтому хороший оториноларинголог никогда не будет спешить с рекомендациями по их удалению. Хотя услышать от врача, говоря о миндалинах: «Нужно удалять!» – явления в наше время нередкое. К сожалению, на сегодняшний день далеко не все клиники могут предложить качественное лечение тонзиллита, да и обращаемость порой зашкаливает. Именно поэтому врачу, порой, проще отмахнуться и направить больного на операцию.
Разновидности тонзиллита.
Заболевание проходит в двух формах – острой и хронической. Острый тонзиллит — это недуг, имеющий инфекционную природу и проявляющийся в остром воспалении миндалины. Причина обострения – стафилококки и стрептококки. Острая ангина у ребёнка и взрослых также подразделяется на катаральную, фолликулярную, лакунарную, язвенно-пленчатую и некротическую.
Хронический тонзиллит — это длительный, непроходящий воспалительный процесс в гландах. Проявляется как следствие перенесённых воспалений, ОРВИ, заболеваний зубов, сниженного иммунитета. Хроническое обострение заболевания у взрослых и детей проходит в трёх формах: компенсированной, субкомпенсированной и декомпенсированной. При компенсированной форме болезнь «дремлет», обострение симптомов тонзиллита случается нечасто. В случае субкомпенсированной формы заболевания обострения случаются часто, болезнь проходит тяжело, нередки осложнения. Декомпенсированная форма характеризуется длительным вялым течением.
Симптомы тонзиллита.
Признак, объединяющий оба типа – это болевые ощущения в горле. Боль бывает как сильно выраженной, так и терпимой. Больной испытывает сильный дискомфорт во время еды при глотании.

Ангина протекает гораздо тяжелее, нежели хроническое заболевание, и сопровождается следующими симптомами:
- повышение температуры тела (до 40°С);
- очень сильная боль в горле;
- увеличенные лимфоузлы;
- скопления гноя на гландах (налёт, гнойнички);
- увеличенные гланды;
- головные боли;
- слабость.
Симптомы и лечение хронического тонзиллита несколько отличаются от проявлений ангины. При хроническом заболевании температура держится на уровне 37°С. Добавляются першение в горле, кашель, неприятный запах изо рта. На гландах присутствует белый налёт. Симптомы менее выражены, так как само течение болезни характеризуется ремиссиями и обострениями. Больной, страдающий хронической формой недуга, теряет работоспособность, быстро устаёт, теряет аппетит. Часто человека мучают бессонницы.
Возможные осложнения.
Обе формы заболевания: и хроническая, и острая, – могут спровоцировать серьёзные осложнения. Одним из наиболее тяжелых последствий заболевания является ревматизм. Практика показывает, что половине пациентов, страдающих ревматизмом, пришлось месяцем раньше лечить тонзиллиты в хронической форме или проводить лечение острых состояний. Сам недуг начинается с невыносимой боли в суставах и повышения температуры тела.
Нередки случаи развития болезней сердца, вызванные тонзиллитом. У пациентов наблюдается одышка, перебои в работе сердечной мышцы, тахикардия. Может развиться миокардит.
Если воспаление переходит на близлежащие от миндалины ткани, проявляется паратонзиллит. Больного при этом мучает боль в горле, поднимается температура. Если инфекция из миндалин распространяется на лимфатические узлы, появляется лимфаденит.
Не долеченный тонзиллит приводит также к заболеваниям почек.
Беременность и хронический тонзиллит.
Здоровье будущей мамы и малыша требует пристального внимания. Осложнения, вызванные заболеванием, могут привести к опасным последствиям вплоть до выкидыша или спровоцировать преждевременные роды. Самолечение в данном случае опасно: необходимо пройти лечение у ЛОРа в клинике. Врач назначит промывания миндалин, обработку их ультразвуком и полоскания горла антисептиками, безопасными для будущей мамы. Физиопроцедуры беременным противопоказаны.

Если вы только планируете беременность, стоит для профилактики провести плановую терапию, чтобы снизить негативное влияние патогенов на гланды. На стадии планирования беременности рекомендуется пройти осмотр обоим родителям, чтобы снизить риск появления этого недуга у ребёнка.
Острый тонзиллит. Лечение.
Самолечение при этом заболевании недопустимо! Чтобы выбрать эффективный метод лечения при обострении, лечить тонзиллит у детей и взрослых необходимо под контролем ЛОР-врача. Следует помнить, что острая форма недуга крайне заразна. При появлении первых признаков заболевания нужно выполнить ряд мероприятий, способствующих скорейшему выздоровлению больного:
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
- заболевшего необходимо изолировать, поместив в другую комнату. У него должно быть собственное полотенце, бельё и посуда, поскольку болезнь очень заразна;
- в течение периода терапии больному показан строгий постельный режим;
- позаботьтесь о питании больного: пища должна быть не твёрдой, чтобы не причинять излишнее беспокойство больному горлу;
- не забываем про обильное питьё;
- назначается курс антибактериальной терапии («Амоксиклав», «Азитромицин» и др.). Необходимо полностью пропить весь курс антибиотиков, даже если больной почувствовал заметное улучшение;
- для местного лечения применяют препараты с антибактериальным эффектом;
- при лечении горла при тонзиллите показаны препараты «Тантум-верде», «Ингалипт»,
- полоскания антисептиками («Хлоргекидин», «Фурацилин»);
- смазывание миндалин раствором Люголя;
- чтобы снять отёчность с гланд надо принимать препараты от аллергии;
- при температуре тела выше 38°С принимайте жаропонижающие средства на основе ибупрофена или парацетамола.
Лечение хронического тонзиллита.
При терапии этого недуга действует правило: лечить обострение хронического тонзиллита нужно в комплексе с лечением сопутствующих болезней носа и носоглотки. Можно пролечить воспаление гланд, но, например, постоянно стекающая по стенке глотки слизь из-за постоянного воспаления нижних носовых раковин, будет провоцировать новое воспаление.
Клиники лечения тонзиллита предлагают два способа лечения: консервативный и хирургический. При компенсированной и субкомпенсированной формах назначают консервативную терапию. При декомпенсированной форме, когда попробованы все консервативные способы терапии и они не принесли результата, прибегают к удалению гланд. Но лишаясь их, человек теряет естественный защитный барьер, поэтому про хирургический метод нужно говорить в самом крайнем случае.
Медикаментозная терапия хронической формы болезни включает:
- лечение антибиотиками, которые назначает оториноларинголог;
- применение антисептических средств («Мирамистин», «Октенисепт»);
- антигистаминные препараты для снятия отёка гланд;
- иммуномодуляторы для стимуляции ослабленного иммунитета (например, «Имудон»);
- гомеопатические средства («Тонзилгон», «Тонзиллотрен»)
- отвары трав: ромашки, шалфея, череды;
- при необходимости назначают обезболивающие препараты;
- соблюдение диеты (никакой твёрдой пищи, сильно холодной или горячей, исключается алкоголь, кофе и газированные напитки).
Промывание гланд.
Большой положительный эффект оказывает процедура промывания гланд, в результате которой из лакун высвобождается гной и вводится лекарство. Есть несколько способов проведения процедуры.
Самый старый, так сказать, дедовский способ — санация с помощью шприца. Его используют довольно редко ввиду его низкой эффективности и травматичности, по сравнению с появлением более современных методов. Шприц используют когда у пациента имеется сильный рвотный рефлекс или очень рыхлые миндалины.

В остальных случаях применяют более действенный метод — вакуумное промывание специальной насадкой аппарата «Тонзиллор».

Но и он не лишен недостатков:
- ёмкость, куда «откачивается» гнойное содержимое гланд непрозрачна, и врачу не видно, до конца ли выполнено промывание;
- особенность строения насадки такова, что при достижении необходимого для полноценного промывания давления, насадка может травмировать гланды.
Наша клиника по лечению тонзиллита предлагает своим пациентам альтернативный безболезненный вариант промывания гланд с использованием улучшенной насадки «Тонзиллор» – это «ноу-хау» нашей клиники. Аналогов нашей насадки нет в других медучреждениях Москвы. В ней устранены недостатки обычной насадки: ёмкость для промывания, которая присасывается к миндалине, имеет прозрачные стенки, и оториноларинголог может видеть, что «выходит» из гланд. Это избавляет от проведения лишних манипуляций. Сама насадка нетравматична, и её можно использовать даже детям со школьного возраста.
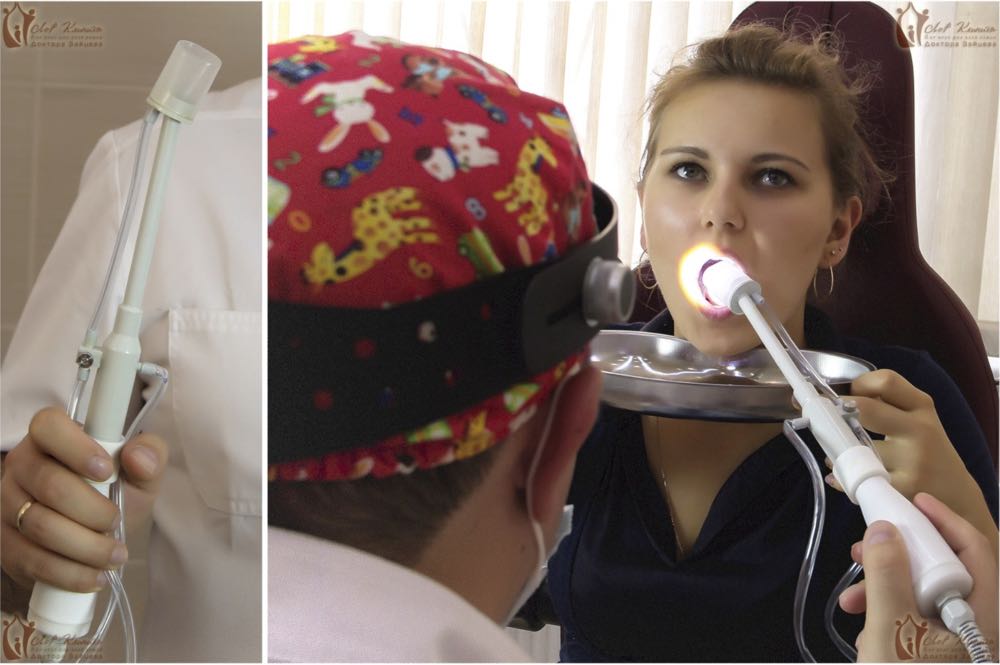
Комплексная терапия хронического тонзиллита в «Лор Клинике Доктора Зайцева».
Методика комплексного лечения недуга появилась не сразу. Нашими специалистами на практике были испробованы различные методы лечения тонзиллита. В результате многолетнего опыта по изучению и лечению хронического тонзиллита данная методика прижилась и является наиболее эффективной. Она включает несколько этапов.
Первый этап — анестезия гланд. Миндалина смазывается лидокаином. Второй этап — вакуумное промывание гланд от казеозных масс. Третий этап — лекарственная обработка гланд с помощью ультразвука. Четвёртый этап — орошение гланд антисептиком.
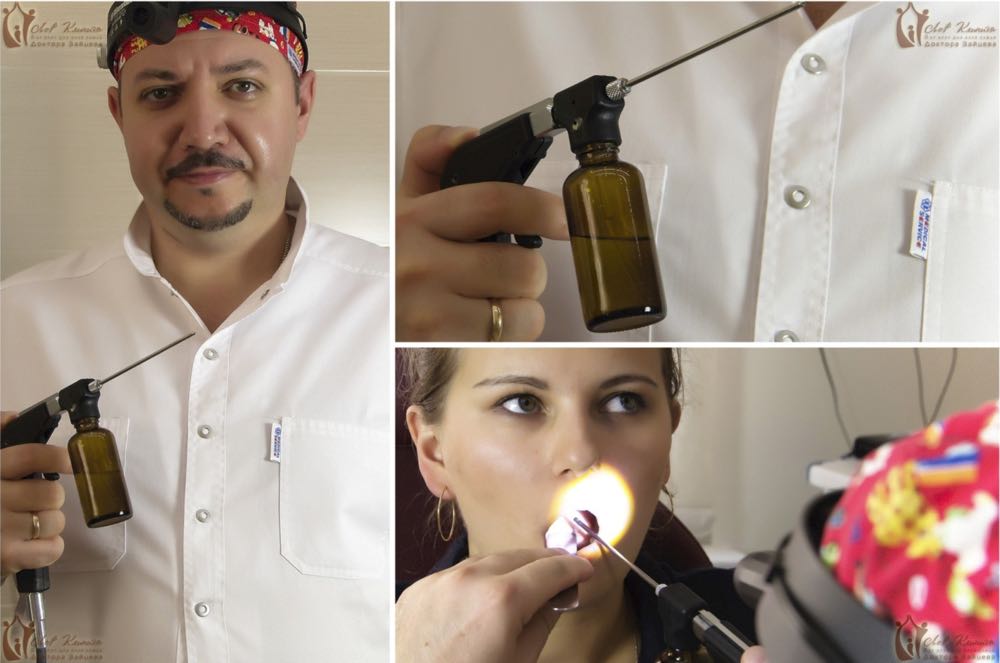
Этап пятый — смазывание поверхности миндалин антисептическим раствором Люголя. Шестой этап — физиотерапия с помощью лазера — эта процедура снимает отёк и воспаление гланд. Следующий этап — виброакустическое воздействие на гланды, благодаря чему кровоток устремляется непосредственно к миндалинам, и с ним выводятся патогенные вещества. Заключительный этап комплексного лечения — сеанс УФО, оздоравливающий гланды и борющийся с патогенами.
Весь сеанс занимает в районе двадцати минут. Для достижения положительного результата пациенту обычно хватает пяти комплексных процедур.
Лечение тонзиллита в Москве
Лечить хронический тонзиллит в Москве, собственно, как и острую форму заболевания нужно только у оториноларинголога. Главное выбрать правильное медицинское учреждение, где вам будет оказана квалифицированная помощь. Лечить тонзиллит в клинике «Доктора Зайцева» значит доверить своё здоровье профессионалам. Современное оборудование и запатентованные методики лечения позволяют оказать максимально эффективную помощь пациентам. Наши цены остаются одними из лучших в Москве, поскольку наш прайс остался на уровне 2013 года. Записаться в клинику можно по телефонам регистратуры ежедневно с 9 до 21 часа либо через онлайн-форму записи на сайте. Приходите, будем рады вам помочь!
Источник
